连续腰丛联合后路坐骨神经阻滞在老年患者下肢手术中的应用
2017-06-28杨伯炜王树德张俊秾徐海文
杨伯炜,王树德,王 君,张俊秾,徐海文,郭 平
甘肃省庆阳市长庆油田职工医院(庆阳745100)
△通讯作者
连续腰丛联合后路坐骨神经阻滞在老年患者下肢手术中的应用
杨伯炜,王树德,王 君△,张俊秾,徐海文,郭 平
甘肃省庆阳市长庆油田职工医院(庆阳745100)
目的:探讨老年患者单侧下肢手术中,连续腰丛联合后路坐骨神经阻滞麻醉的应用价值。方法:选择择期拟行单侧下肢手术患者66例,ASA II或Ⅲ级,随机分为:A组33例,腰硬联合麻醉(CSEA),经硬膜外间隙自控镇痛(PCEA);B组33例,连续腰丛联合后路坐骨神经阻滞(LPB),连续腰丛神经阻滞自控镇痛。记录两组患者的围术期血压、心率、麻醉镇痛效果及并发症发生情况。结果:两组麻醉方法都能很好的满足手术需求,对阻断手术应激反应的作用都较强。与A组比较,B组血流动力学更加平稳,无需血管活性药物维持循环稳定,术后12 h VAS、12 h和24 h肌力恢复评分均优于A组(P<0.055),总体镇痛满意度均可达II~Ⅳ级,但达到Ⅳ级(优)A组15例、B组51例,两组有统计学差异(P<0.05)。术后恶心呕吐、皮肤瘙痒、尿管留置延长、低血压等副作用发生率B组低于A组(P<0.05)。两组均发生因镇痛不满意、导管脱落改为PCIA或者伍用氟比洛芬酯止痛病例。结论:连续腰丛联合后路坐骨神经阻滞麻醉可作为单侧下肢手术患者的麻醉选择,定位准确、成功率高、镇痛完善、血流动力学稳定,恶心呕吐、镇静过度等并发症发生率低,无神经损伤、感染、血肿发生,尤其适用于合并有多种基础疾病或多系统器官功能退行性改变造成经典麻醉方式选择管理困难的老年患者,并能较好的应用于围术期镇痛。
下肢骨折是老年患者常见疾患,由于此类患者多合并有高血压、心脏病、肺部感染等基础病和多系统器官功能退行性改变等疾患,从而增加了围手术期患者高危因素及麻醉风险。下肢神经阻滞麻醉由于其操作简单、对机体生理功能影响小、血流动力学稳定[1],逐步得到了临床应用。本研究应用神经刺激器定位技术实施连续腰丛联合后路坐骨神经阻滞,旨在探讨其用于单侧下肢手术围术期麻醉镇痛效果及应用价值,以期为临床应用提供参考。
对象与方法
1 研究对象 本研究经我院伦理委员会批准,患者均签署知情同意书。选择本院2013年3月至2016年5月,拟行单侧下肢手术治疗患者66例,男34例,女32例,年龄70~83岁,ASA II或Ⅲ级,无腰丛、坐骨神经及椎管内阻滞禁忌证,疾病诊断包括:股骨颈骨折11例,股骨干骨折14例,单膝关节置换19例,胫腓骨骨折22例。随机分为两组:A组33例,采用腰硬联合麻醉(CSEA),经硬膜外间隙自控镇痛(PCEA);B组33例,采用连续腰丛联合后路坐骨神经阻滞(LPB),连续腰丛神经阻滞自控镇痛。
2 术前准备 所有患者均禁食禁饮,无术前用药,麻醉前签署知情同意书,入室后接PHILIPSMP50麻醉监护仪(美国)监测ECG、HR、BP、SpO2。面罩吸氧2 L/min,复方氯化钠5~7 ml/(kg·h)静脉输注,依据手术时间及出血量调整输液量。器械准备:A组一次性腰硬联合穿刺套件 (山东洁瑞);B组选择Braun公司Stimuplex神经刺激仪及一次性连续下肢神经阻滞套件(19G 100 mmHg, PAJUNK, Made in Germany),术后镇痛输注设备均选择电子泵(福尼亚)。药品准备:2%利多卡因注射液(5 ml,100 mg,禾丰药业),0.75%盐酸左布比卡因注射液(5 ml,37.5 mg,珠海润都),咪达唑仑注射液(1 ml,2 mg,宜昌人福),芬太尼注射液(2 ml,0.1 mg,宜昌人福),舒芬太尼注射液(1 ml,0.05 mg,宜昌人福),昂丹司琼注射液(4 ml,8 mg,齐鲁制药)。
3 麻醉方法 ①CSEA方法:选择L3-4间隙行腰硬联合穿刺,常规消毒铺单后,用阻力消失法确定针尖已达硬膜外腔后,用25G腰穿针行蛛网膜下腔穿插,确认有清澈脑脊液流出时给予0.75%布比卡因1.5 ml+50%葡萄糖 0.3 ml,退出腰穿针后置入硬膜外导管3~5 cm,推注1.5%盐酸利多卡因4~5 ml试验剂量后备用,待蛛网膜下腔阻滞的时间已过、病人自感疼痛时,硬膜外持续按需推注0.5%盐酸左布比卡因5~7 ml至术毕。本组术后镇痛选择硬膜外腔持续+自控(PCEA)至后48 h,配方:舒芬太尼0.02 mg+0.75%盐酸左布比卡因150 mg+昂丹司琼8 mg+生理盐水至100 ml,持续量2 ml/h,自控1 ml,锁定时间15 min。② LPB方法:术前告知患者使用神经刺激器定位操作过程中相关不适, 缓慢静脉注射咪达唑仑0.02 mg/kg,芬太尼1~2 μg/kg。患者屈膝侧卧位,患肢在上,屈曲30~40度,膝关节弯至90度,确定穿刺点[腰丛神经 (L4法),经髂后上棘画棘突连线的平行线,经L4棘突画两平行线的垂直线,以两平行线之间段的中外1/3 交界点为穿刺点。后路坐骨神经,髂后上棘至股骨大转子间连线,中点垂直向下4~5 cm处,此穿刺点应位于骶裂孔-股骨大转子连线上]。常规消毒铺单,连接神经刺激器及神经阻滞套件,设置初始电流强度1~2 mA,脉冲频率1~2 Hz。通过观察拟阻滞神经支配的肌肉收缩,确定刺激针位置,当阈电流减小至最低强度(低于0.5 mA或0.30 mA),仍可诱发该神经下所支配的肌肉群产生的最大颤搐时,表明阻滞针已达目标位置,回抽无血后注入5%葡萄糖注射液5 ml预冲,遂行连续腰丛神经阻滞置管固定,并给予2%盐酸利多卡因15 ml+0.75%盐酸左布比卡因10 ml+0.9%注射盐水10 ml行腰丛神经阻滞,继之泵注0.2%盐酸左布比卡因8~10 ml/h持续量,自控3~5 ml,锁定时间30 min,至术后48 h。同时完成后路坐骨神经阻滞,穿刺成功后单次给予2%盐酸利多卡因10 ml+0.75%盐酸左布比卡因10 ml+0.9%注射盐水10 ml。
4 观察指标 ①观察患者术前基础值,麻醉后5 min,切皮即刻,切皮后10 min,切皮后30 min,术毕时血压、心率变化。②镇痛效果:观察患者术后4、12、24、48 h的静息时视觉模拟评分(VAS),以0~2分为优,3~5分为良,6~8分为可,>8分为差。③肌力:记录患者各时间点患肢股四头肌肌力,0为完全瘫痪,1为微缩,2为不能抗重力(差),3为抗重力不抗阻力(尚可),4为可抗弱阻力(良好),5为正常。④镇痛满意度:术后随访患者,评定每日镇痛满意度,I度为差,II度为中,Ⅲ度为良,Ⅳ度为优。⑤副作用:记录出现恶心呕吐、皮肤瘙痒、尿潴留发生及追加镇痛药物情况。
5 统计学方法 采用SPSS 16.0统计学软件进行分析。计量资料以表示,采用t检验,计数资料采用χ2检验。以P<0.05为差异有统计学意义。
结 果
1 一般资料 两组患者性别、年龄、ASA分级、体重、身高、基础病和手术时间比较无统计学差异(P>0.05)(见表1)。其中:A组11例有合并症,其中高血压7例,慢性阻塞性肺病2例,哮喘1例,心律失常1例;B组18例有合并症,其中高血压10例,糖尿病4例,心律失常2例,脑梗死2例。
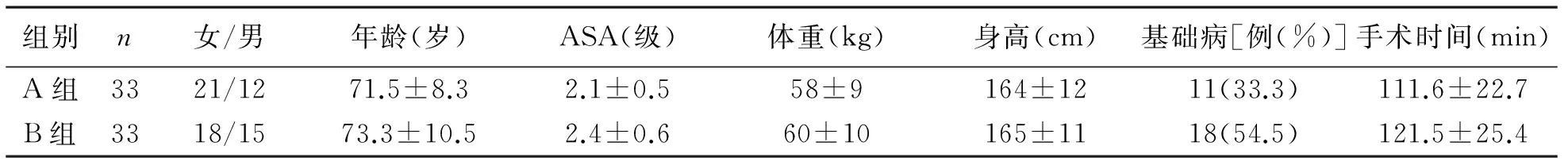
表1 两组患者的一般资料
2 术中生命体征评价 A组患者蛛网膜下腔阻滞后5 min迅速起效,其中16例(48.5%)血压、心率波动幅度较大,经快速扩容和静脉缓注麻黄碱5~10 mg改善。B组患者下肢神经阻滞后10 min起效,15~20 min后阻滞完善,麻醉效果满意,术中生命体征平稳,血流动力学稳定,无1例使用血管活性药物,与B组比较有统计学差异(P<0.01),见表2、3。术后随访,均无神经损伤、感染、血肿等并发症发生。
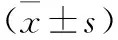
表2 两组患者术中心率及收缩压的最高值和最低值
注:与A组比较,*P<0.01
3 镇痛效果及患肢股四头肌肌力评价 A组术后镇痛12 h的VAS评分高于B组患者(P<0.01),术后12、24 h时项B组肌力恢复均优于A组(P<0.05),其余各时项无统计学差异(P>0.05),见表4。
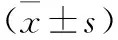
表3 两组患者血压、心率的变化
注:与A组比较,*P<0.01
4 镇痛满意度及副作用发生例数比较 手术当天、第2天、第3天分别按99例(33例×3)计数,显示两组均有较好的镇痛满意度,均可达II~Ⅳ级,但达到Ⅳ级(优)A组15例,B组51例,两组比较有统计学差异(P<0.05)。副作用:B组患者术后恶心呕吐、皮肤瘙痒、尿管留置延长、低血压的发生率均低于A组(P<0.05)。A组5例,B组9例患者术后3 d内,因镇痛不满意伍用氟比洛芬酯止痛,其中,A组1例,B组4例,术后镇痛期间,因导管脱落造成镇痛失败,遂改为PCIA,见表5。
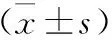
表4 两组镇痛效果及股四头肌肌力
注:与A组比较,*P<0.01

表5 两组患者副作用发生例数
注:与A组比较,*P<0.05
讨 论
本研究旨在选择神经刺激仪定位下连续腰丛神经阻滞联合坐骨神经阻滞作为单侧下肢手术的麻醉方法,并与经典的腰硬联合麻醉对照观察。结果显示:两种麻醉方法都能够很好的满足手术需求,对阻断手术应激反应的作用都较强,对心血管、肺功能的干扰、内分泌功能的影响和术后镇痛效果,都优于全身麻醉。椎管内麻醉在临床上对老年患者逐渐慎用或相对禁忌,蛛网膜下腔麻醉极易引起血流动力学激烈波动,虽然硬膜外阻滞麻醉起效较缓慢,对循环扰乱程度较轻,但由于老年人椎间孔变窄或者闭塞,导致硬膜外腔注入局麻药时广泛扩散,蛛网膜绒毛明显增大,致使局麻药更易渗透过硬脊膜,血流动力学仍然难以维持相对的稳定[2]。
在对两组患者术后镇痛的研究中,作者认为:腰硬联合麻醉组,术后PCEA因硬膜外腔泵入局麻药和阿片类药物,局麻药直接作用于脊神经,可以起到很好的神经阻滞的效果,阻滞范围可控,部分高浓度局麻药可能透过血脑屏障,直接作用于中枢,同时也会增加尿管留置时间和低血压的发生率。阿片类药物直接作用于脊髓后角的阿片受体,较小的药物剂量就可以起到理想的镇痛效果,多项研究表明,几乎所有的阿片类药物硬膜外腔注射均可出现皮肤瘙痒等副作用,这是由于血浆内组织胺含量所致的类过敏样反应,与阿片类药物种类无关,其应用剂量个体化,在一定剂量范围内,镇痛用量呈正相关,超过一定范围,增大用量,只增加副作用,更容易诱发恶心呕吐、镇静过度、低血压等术后并发症,而不增加镇痛效果,尤其是老年患者,其合并基础病多、耐受力及应激调节能力较差,严重影响手术后的恢复,甚至导致更加严重的并发症,如全身炎症反应综合征的发生,甚至危及生命[3]。连续腰丛神经联合坐骨神经阻滞术用于后镇痛,其镇痛更完善,效果更确切,总体镇痛满意度更高,选择浓度较低(0.2%)盐酸左布比卡因,既有镇痛效应,又无运动神经阻滞之虞,降低可能的局麻药毒性反应的发生,对肌力影响更小,未延长尿管留置时间,更能较好的减少神经损伤、穿刺感染,局部血肿等并发症的发生,利于麻醉操作及术前体位摆放,减少对术后抗凝的顾虑,更利于手术治疗后患肢的活动和功能锻炼,保证手术效果,减少术后卧床时间及深静脉血栓发生的几率。国内研究表明:就神经分布而言,部分下肢手术,如髋关节手术范围超过腰丛阻滞范围,对来源于第1~3腰脊神经后支,支配关节囊后上方臀上神经的阻滞欠佳[4],麻醉时必须伍用少量阿片类药物才能满足该类手术要求[5],因此,本研究观察中,静脉伍用小剂量咪达唑伦和芬太尼,既能提高患者对神经刺激的耐受性和麻醉镇痛效果,也减轻术前体位摆放给患者造成痛苦。但两组患者术后镇痛期间,均有留置导管脱落而造成镇痛失败,改为PCIA,提示麻醉医师务必注意术后导管的安全固定,尤其是连续下肢神经阻滞组,术后鼓励患者早期积极康复锻炼,更容易造成导管移位或者脱落。
综上所述,连续腰丛神经阻滞联合坐骨神经阻滞麻醉是单侧下肢手术的理想的麻醉选择,安全易行、镇痛完善、对机体生理功能影响小,尤其适用于高危或有椎管内麻醉禁忌证的老年患者,更有利于患者术后围术期功能康复。
[1] 卢春媛,吕国义.股神经、坐骨神经联合阻滞在老年患者膝关节置换术后的镇痛效果观察[J].山东医药,2014,54(3):53-55.
[2] 梁安伟.小剂量腰麻联合硬膜外麻醉在高龄患者下肢手术中的应用[J].中国现代医生,2012,50(35):82-83.
[3] 鲁 义,屠伟峰,卿朝晖,等.静脉与硬膜外自控镇痛对老年髋关节置换术患者术后镇静、舒适的及并发症影响的比较[J].临床麻醉学杂志,2015,31(2):109-112.
[4] 徐仲煌,唐 帅,罗爱伦,等.腰丛神经阻滞在高龄患者髋关节手术中的应用[J].中国医学科学院学报,2010,32(3):328-33.
[5] 张建杏,邓 恋,王 研,等.超声引导下股神经阻滞应用于膝关节镜术后镇痛的临床观察[J].中国临床解剖学杂志,2014,32(3):365-367.
(收稿:2016-08-31)
下肢 外科手术 神经根麻醉 麻醉, 脊尾 镇痛 老年人
R658.3
A
10.3969/j.issn.1000-7377.2017.06.026
