常用腰痛功能障碍评估量表的研究进展①
2017-06-28王雪强郑依莉胡浩宇张娟郑洁皎陈佩杰
王雪强,郑依莉,胡浩宇,张娟,郑洁皎,陈佩杰
·综述·
常用腰痛功能障碍评估量表的研究进展①
王雪强1,2,郑依莉1,胡浩宇1,张娟1,郑洁皎3,陈佩杰1,2
腰痛是所有成年人慢性健康问题中最常见、费用最高和造成功能障碍最多的问题之一。腰痛功能障碍评估量表已成为腰痛的评估和康复治疗体系中的重要工具,国际上临床最常用的腰痛功能障碍评估量表为Oswestry功能障碍指数(ODI)、Roland-Morris功能障碍调查表(RMDQ)和魁北克腰痛障碍评分量表(QBPDS)。本文对常用腰痛功能障碍评估量表的临床康复应用、信效度和优缺点进行总结,以期更好地指导临床应用和科学研究。
腰痛;功能障碍;评估;量表
[本文著录格式]王雪强,郑依莉,胡浩宇,等.常用腰痛功能障碍评估量表的研究进展[J].中国康复理论与实践,2017,23(6): 672-676.
CITED AS:Wang XQ,Zheng YL,Hu HY,et al.Research progress of low back pain disability assessment scale(review)[J].Zhongguo Kangfu Lilun Yu Shijian,2017,23(6):672-676.
腰痛是所有健康问题中最常见、费用最高和造成功能障碍最多的问题之一,且发病呈现年轻化、严重化和逐年增多的趋势[1]。流行病学研究表明,腰痛的发病率高达84%,其中慢性腰痛为23%,致残率达11%~12%;非特异性腰痛占所有腰痛患者的比例高达85%[2-3]。腰痛不仅影响健康、生活质量与工作,也造成沉重医疗负担与间接社会成本[4-5]。鉴于腰痛的常见性和对健康的危害性,如何有效评估腰痛患者的功能障碍,一直以来是康复医学、运动医学领域中的热点[6-7]。在腰痛患者的急性期和慢性期中,通过功能障碍的评定量表来评定患者的功能障碍程度,可以指导腰痛的临床康复治疗决策,而如何应用和选择恰当的评估工具尤为重要。本文对临床常用腰痛功能障碍评估量表的概况、临床康复应用、信度和效度、优点及不足进行总结,以期更好地指导临床应用和科学研究。
1 Oswestry功能障碍指数(Oswestry Disability Index,ODI)
1.1 概况
ODI最早由John O'Brien和Fairbank于1976年设计研究,用来对腰痛患者的治疗和功能障碍进行评估。经过多次修改后,Fairbank和他的同事于1980年在Physiotherapy杂志首次公开发表ODI在腰痛中的应用,并于1981年在巴黎举办的国际腰椎研究协会年会上广泛推广[8-9]。
目前ODI用于评估腰痛患者的功能障碍,在康复医学、脊柱外科等领域最为常用[10]。ODI共分10项内容:疼痛程度(腰背痛或腿痛)、日常生活自理能力(洗嗽、穿脱衣服等)、提重物能力、行走、坐、站立、睡眠品质、性生活、社会活动和旅行(郊游)。每项有6个备选答案,评分0~5分,0分为完全不痛,5分为极痛及最严重程度失能。记分方法:实际得分/50(最高可能得分)×100%;假如有一个问题没有回答,则记分方法为:实际得分/45(最高可能得分)×100%,得分越高表明功能障碍越严重[11-14]。
1980年首次发布的ODI为第一版本,即ODI 1.0版本。1989年英国医学研究委员会对ODI 1.0版本进行修改并制定出ODI 2.0版本[15-16]。ODI 2.0版本与ODI 1.0版本最大的不同是,明确指出腰痛患者需对问卷调查当日的疼痛及功能情况做出回答,该版本也是国际上应用最广泛的版本。ODI一般只需要5 min就可以完成,且该量表没有必要培训。
1.2 临床应用
ODI是最常被用来评估腰痛患者的功能障碍指数,目前被翻译成24个语言/文化版本[17]。ODI不仅可用于评估非特异性腰痛患者的功能障碍,也可以用于各种特异性腰痛患者,以及腰椎术后患者。2016年,1项临床随机对照试验对247例50~80岁的腰椎管狭窄患者进行手术治疗,2年后采用的主要评价指标为ODI量表[18]。2017年1月以“Oswestry Disability Index”为标题词/摘要词检索PubMed数据库,共检索到3237篇相关文献,发现ODI在骨科、康复医学、运动医学和神经外科等领域中的研究和临床应用越来越多,近10年相关文献逐年增加且增幅较大。从文献检索结果看,ODI在美国、中国、韩国、英国、日本等国家应用广泛。见图1~图2。
1.3 信度和效度
Yao等[17]的系统评价显示,ODI已经被翻译成24个语言/文化,共有27个ODI版本,研究结果表明ODI有很高的内在一致性和重测信度。Chiarotto等[19]的Meta分析显示,ODI的重测信度和测量误差都比Roland-Morris功能障碍调查表(Roland-Morris Disability Questionnaire,RMDQ)更好。
ODI具有适当的内容效度,它包含腰痛患者的疼痛程度和日常生活自理能力[20]。英国Morris等[21]研究发现,ODI与最常用的生活质量评价量表健康调查简表(36-Item Short Form Health Survey,SF-36)中等程度相关(r=0.6)。Mohan等[22]研究发现,ODI与RMDQ具有很好的相关性(r=0.72),与疼痛视觉模拟评分(Visual Analogue Scale,VAS)也有较好的相关性(r= 0.58)。以上研究都证实ODI具有良好的内容效度。
此外,Yao等[17]认为繁体中文-中国台湾、简体中文-中国大陆、丹麦、德语-瑞士、匈牙利、意大利和波兰的ODI版本信度和效度都比较好,值得推荐使用,但繁体中文-中国香港、法语-瑞士、日语-日本、泰米尔语-印度和泰语-泰国的ODI版本需要更多的研究证实其信度和效度。
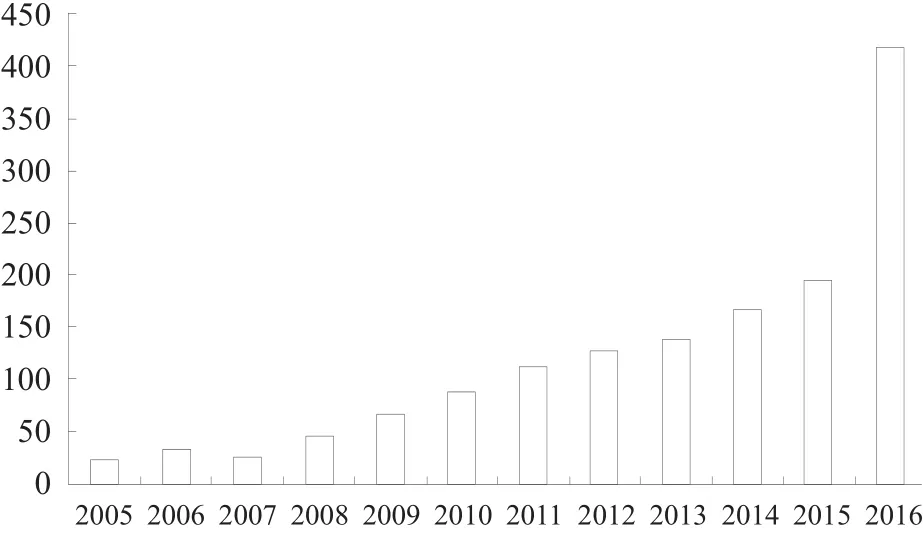
图1 近十年ODI文献

图2 各国历年发表ODI文献
1.4 优点和缺点
优点:①ODI评估了腰痛患者的疼痛和功能障碍;②ODI简单,便于操作,对临床医生和研究者都大有帮助;③ODI被翻译成24个语言/文化版本,成为国际上评价腰痛患者功能障碍最常用的量表;④ODI具有很好的信度;⑤ODI免费使用,并且无需征得作者的同意;⑥对于功能障碍程度较高的腰痛患者,ODI比RMDQ更为敏感[20]。
缺点:①ODI没有直接评估腰痛患者的情绪或心理状态的条目;②对比RMDQ,ODI评估轻度和中度功能障碍的腰痛患者不太敏感[20];③ODI评估腰痛患者的功能障碍,其结构效度要差于RMDQ[19];④对比RMDQ,ODI容易使受试者出现模棱两可的选项。
2 RMDQ
2.1 概况
RMDQ由英国学者Roland和Morris设计,于1983年发布[23]。RMDQ是从疾病影响量表(Sickness Impact Profile,SIP)的136个条目中选择24个与腰痛密切相关的问题而构成。为了区分其他原因导致的功能障碍,每个问题都有“由于腰痛”加以限制,使腰痛患者易于选择。RMDQ用于评价腰痛患者测试前24 h内的状况。这些问题包括行走、站立、弯腰、卧床、穿衣、睡眠、生活自理、日常活动等8个方面。每个问题的回答为“是”(1分)或“否”(0分),各问题总分即为实际得分;最低0分,最高24分,分值越高表示功能障碍越严重。RMDQ一般只需要5 min就可以完成。Roland等认为RMDQ适用于评价腰背痛治疗前后的短期变化[23]。
2.2 临床应用
RMDQ是评价腰痛引起的功能障碍最常用的量表之一,目前被翻译成多个语言/文化版本[19],如简体中文-中国大陆、繁体中文-中国香港、澳大利亚、挪威、英国、意大利、伊朗、巴西、新西兰等。每种版本RMDQ在跨语言应用时均需进行翻译及严格的跨文化调整。2017年1月以"Roland Morris Questionnaire"或"Roland Morris Disability Questionnaire"为标题词/摘要词检索PubMed数据库,共检索到757篇相关文献,发现RMDQ在骨科、康复医学、运动医学和神经外科等领域中的研究和临床应用越来越多,近10年相关文献总体呈增加态势,且增幅较大。从文献检索结果看,RMDQ在美国、日本、加拿大、英国、澳大利亚等国家应用广泛(图3~图4)。RMDQ更适合评估轻度和中度功能障碍的腰痛患者[20]。1篇临床随机对照试验,对13个研究中心313例慢性腰痛患者接受瑜伽治疗或常规治疗,干预前、干预3个月和6个月后分别用RMDQ作为主要的评价指标,评估腰痛患者的功能障碍[24]。芬兰Lehtola等[25]将61例腰痛患者随机分为运动控制训练组和常规训练组,分别干预3个月,评价功能障碍的主要指标为ODI和RMDQ,结果发现,在改善腰部功能障碍上,RMDQ指标有显著性差异,而ODI指标并未有显著性差异,该研究进一步证实RMDQ对评价轻度和中度功能障碍的腰痛患者更为敏感。Stratford等[26]报道,68%的机械性腰痛患者RMDQ得分为7~17分。
2.3 信度和效度
Chiarotto等[19]对巴西、澳大利亚、英国、挪威、瑞士、意大利和伊朗7个语言/文化版本的RMDQ在评价腰痛患者功能障碍的情况进行Meta分析,结果显示RMDQ具有中等和良好的重测信度和测量误差,且RMDQ短期(1~14 d)信度评估明显高于6周。三个研究[27-29]对急性或亚急性腰痛患者进行RMDQ信度评估,发现相隔1 d为Person相关系数为0.91,相隔1周为0.88,相隔3周为0.83。其他语言/文化RMDQ版本的信度如下:Maki等[30]研究发现阿拉伯语版RMDQ的重测信度组内相关系数(intraclass correlation coefficient,ICC)为0.9;Fan等[31]研究发现中文简体版RMDQ内部一致性信度(Cronbach α=0.826)和重测信度(ICC=0.947)都显示良好;Mbada等[32]研究发现约鲁巴语版RMDQ的内部一致性信度和重测信度都显示优良。

图3 近10年RMDQ文献

图4 各国历年发表RMDQ文献
Chiarotto等[19]的Meta分析显示,7个语言/文化版本的RMDQ具有中等到优良的效度,且结构效度要优于ODI。其他语言/文化RMDQ版本的效度如下:Mbada[32]研究发现约鲁巴语版RMDQ与VAS具有显著的相关性(r=-0.596,P=0.001);Valasek等[33]研究发现古吉拉特语版RMDQ与疼痛(r=0.61)、ODI(r= 0.81)和SF-36(r=0.7)具有显著的相关性。
2.4 优点和缺点
优点:①RMDQ简单,便于操作,无需对评估人员和被评估人员进行培训;②RMDQ中24个问题,只要回答是或者否,故相对ODI,不会出现模棱两可的选项;③RMDQ被翻译成10余个语言/文化版本,成为国际上评价腰痛患者功能障碍最常用的量表之一;④RMDQ具有良好的效度;⑤RMDQ免费使用,并且无需征得作者的同意;⑥RMDQ更适合评估轻度和中度功能障碍的腰痛患者,更为敏感。
缺点:①RMDQ仅仅评估腰背痛引起的功能障碍,对疼痛程度、精神和社会健康方面的评估有所欠缺;②对比ODI,RMDQ评估重度功能障碍的腰痛患者不太敏感;③RMDQ评估腰痛患者的功能障碍,其信度要差于ODI[19]。
3 魁北克腰痛障碍评分量表(Quebec Back Pain Disability Scale,QBPDS)
3.1 概况
QBPDS由加拿大Kopec等[34]开发,于1995年发布。QBPDS由20个问题构成,主要是评估腰痛患者在日常生活活动时,每项活动的困难程度。QBPDS的20个问题分为以下6个方面:床上/休息(问题1~3)、坐/站(问题4~6)、行走(问题7~9)、运动(问题10~12)、弯腰(问题13~16)和处理重物(问题17-20)。QBPDS每一个问题有6个选项,记0~5分,0分表示没有困难,5分表示无法完成,分值越高表示功能障碍越差,总分100分。分值计算简便,可由受试者自我完成评价。
3.2 临床应用
QBPDS最早是用来评估非卧床腰痛患者的功能障碍,对比和监测患者的进展,后来被发展用来评估急性和慢性腰痛人群,坐骨神经痛、腰椎管狭窄、各种腰椎术后的患者[20]。葡萄牙Pires等[35]对慢性腰痛患者的疗效研究中,把QBPDS作为腰痛患者功能障碍的主要评价指标。2017年1月以"Quebec Back Pain Disability Scale"为标题词/摘要词检索PubMed数据库,共检索到93篇相关文献,发现QBPDS在骨科、康复医学、运动医学和神经外科等领域中的研究和临床应用越来越多,近10年相关文献逐年增加且增幅较大。QBPDS是评价腰痛引起的功能障碍最常用的量表之一,目前被翻译成多个语言/文化版本[20],如法语、丹麦、伊朗、巴西、土耳其、阿拉伯等版本。
3.3 信度和效度
Speksnijder等[36]的一项系统评价,包括阿拉伯语-摩洛哥、阿拉伯语-巴拉斯坦、中文、丹麦、法语、希腊、匈牙利、韩国、波斯语、波兰、葡萄牙语-巴西、葡萄牙语-欧洲、茨瓦纳语、土耳其QBPDS版本,结果发现各种语言/文化版本的QBPDS都具有中等至良好的重测信度和测量误差。荷兰Fritz等[37]报道QBPDS评估急性腰痛患者的重测信度最差(ICC=0.55)。2016年德国Riecke等[38]研究发现德语QBPDS版本的内部一致性信度(Cronbach α=0.94)优良,且德语QBPDS版本中的4个主要日常生活方面的内部一致性信度也显示良好:弯腰(Cronbach α=0.90)、步行(Cronbach α=0.82)、运动(Cronbach α= 0.90)、长时间的维持姿势(Cronbach α=0.76)。
Speksnijder等[36]的系统评价,显示上述14种QBPDS版本均具有中等到优良的效度。2016年德国Riecke等[38]研究发现,德语版QBPDS具有良好的结构效度,与疼痛失能指数(Pain Disability Index,PDI)具有良好的相关性(r=0.78);与RMDQ(r= 0.54)和疼痛数字分级评分(Numeric Rating Scale,NRS)(r=0.46)具有中等程度的相关性。此外,Smeets[20]发现QBPDS与RMDQ(r=0.77)、ODI(r=0.80)和SF-36(r=0.72)具有良好的相关性,但与疼痛评分具有弱到中等程度相关性。
3.4 优点和缺点
优点:①QBPDS的20个题目聚焦在腰痛患者的日常生活方面;②QBPDS简短,容易使用,患者和临床医务人员接受程度高;③QBPDS被翻译成大约15个语言/文化版本,成为国际上评价腰痛患者功能障碍最常用的量表之一;④免费使用,并且无需征得作者的同意;⑤分值计算简单,每个条目直接累计计分;⑥相对于RDQ和ODI,QBPDS评估腰痛更可靠,尤其对于功能障碍变化的评估更敏感[37]。
缺点:①QBPDS在疼痛程度方面的评估有所欠缺,故需要与一个独立评估疼痛的量表联合使用来评估腰痛患者;②缺乏社会生活方面的评估;③对比ODI和RMDQ,QBPDS翻译版本较少,使用不及ODI和RMDQ广泛。
4 小结
腰痛功能障碍评估量表的合理使用,对于急性和慢性腰痛人群,轻度、中度和重度功能障碍腰痛人群的评定很重要。国内外最常用的腰痛功能障碍评估量表为ODI、RMDQ和QBPDS,但没有单一的量表可评估所有方面的内容。ODI使用最为广泛,但ODI评估轻中度功能障碍的腰痛患者不太敏感,结构效度要差于RMDQ,容易使受试者出现模棱两可的选项。RMDQ的使用广泛,仅次于ODI,但RMDQ仅评估腰背痛引起的功能障碍,疼痛程度、精神和社会健康方面的评估有所欠缺。对比ODI,RMDQ评估重度功能障碍的腰痛患者不太敏感,信度要差于ODI。QBPDS在疼痛程度方面的评估有所欠缺,故需要与一个独立评估疼痛的量表联合使用来评估腰痛患者,缺乏社会生活方面的评估。对比ODI和RMDQ,QBPDS翻译版本较少,使用不及ODI和RMDQ广泛。在腰痛功能障碍评估量表的选择上,应当考虑各评估量表的临床应用范围、信度和效度、优点和缺点,结合腰痛人群和研究目标合理选用。必要时,可考虑联合使用ODI、RMDQ和QBPDS。
[1]Maher C,Underwood M,Buchbinder R.Non-specific low back pain[J].Lancet,2016,S0140-6736(16)30970-9.
[2]Balagué F,Mannion AF,Pellisé F,et al.Non-specific low back pain[J].Lancet,2012,379(9814):482-491.
[3]Deyo RA,Jarvik JG,Chou R.Low back pain in primary care[J].BMJ,2014,349:g4266.
[4]Igarashi A,Akazawa M,Murata T,et al.Cost-effectiveness analysis of pregabalin for treatment of chronic low back pain in patients with accompanying lower limb pain(neuropathic component)in Japan[J].Clinicoecon Outcomes Res,2015,7: 505-520.
[5]Kim SY,Lee H,Lee H,et al.An observational study on the costs and consequences of acupuncture for the management of chronic low back pain in Korean patients[J].Acupunct Med, 2015,33(2):148-153.
[6]王雪强,陈佩杰.腰痛常见不良姿势及其运动疗法[J].中国疼痛医学杂志,2014,20(10):748-751.
[7]Wang XQ,Pi YL,Chen PJ,et al.Whole body vibration exercise for chronic low back pain:study protocol for a single-blind randomized controlled trial[J].Trials,2014,15(1): 104.
[8]Fairbank J,Couper J,Davies J,et al.The Oswestry low back pain questionnaire[J].Physiotherapy,1980,66(8):271-273.
[9]刘臻,邱勇.Oswestry功能障碍指数在腰痛患者中的国际化应用现状[J].中国脊柱脊髓杂志,2008,18(7):550-553.
[10]Irmak R,Baltaci G,Ergun N.Long term test-retest reliability of Oswestry Disability Index in male office workers[J].Work, 2015,53(3):639-642.
[11]王雪强,戴敏辉,冯颜,等.核心稳定性训练用于慢性腰椎间盘突出症的疗效观察[J].中国康复医学杂志,2010,25(8): 756-759.
[12]Zhang Y,Wan L,Wang XQ.The effect of health education in patients with chronic low back pain[J].J Int Med Res.2014,42 (3):815-820.
[13]van Hooff ML,Spruit M,Fairbank JC,et al.The Oswestry Disability Index(version 2.1a):validation of a Dutch language version[J].Spine(Phila Pa 1976),2015,40(2):E83-E90.
[14]Kim DH,Han SR,Choi CY,et al.Efficacy of pulsed radiofrequency medial branch treatment in low back pain patients[J].J Back Musculoskelet Rehabil,2016,29(2):361-366.
[15]Baker D,Pynsent P,Fairbank J.The Oswestry Disability Index revisited[M]//Roland M,Jenner J.Back Pain:New Approaches to Rehabilitation and Education.Manchester:Manchester University Press,1989:174-186.
[16]Fairbank JC.Why are there different versions of the Oswestry Disability Index?a review[J].J Neurosurg Spine,2014,20(1): 83-86.
[17]Yao M,Wang Q,Li Z,et al.A systematic review of cross-cultural adaptation of the Oswestry Disability Index[J].Spine(Phila Pa 1976),2016,41(24):E1470-E1478.
[18]Försth P,Ólafsson G,Carlsson T,et al.A randomized,controlled trial of fusion surgery for lumbar spinal stenosis[J].N Engl J Med,2016,374(15):1413-1423.
[19]Chiarotto A,Maxwell LJ,Terwee CB,et al.Roland-Morris Disability Questionnaire and Oswestry Disability Index:which has better measurement properties for measuring physical functioning in nonspecific low back pain?systematic review and Meta-analysis[J].Phys Ther,2016,96(10):1620-1637.
[20]Smeets R,Köke A,Lin CW,et al.Measures of function in low back pain/disorders:Low Back Pain Rating Scale(LBPRS),Oswestry Disability Index(ODI),Progressive Isoinertial Lifting Evaluation(PILE),Quebec Back Pain Disability Scale (QBPDS),andRoland-MorrisDisabilityQuestionnaire (RDQ)[J].Arthritis Care Res(Hoboken),2011,63(Suppl 11): S158-S173.
[21]Morris T,Hee SW,Stallard N,et al.Can we convert between outcome measures of disability for chronic low back pain?[J]. Spine(Phila Pa 1976),2015,40(10):734-739.
[22]Mohan V,G S P,Meravanigi G,et al.Adaptation of the Oswestry Disability Index to Kannada language and evaluation of its validity and reliability[J].Spine(Phila Pa 1976),2016,41 (11):E674-E680.
[23]Roland M,Morris R.A study of the natural history of low-back pain.Part II:development of guidelines for trials of treatment in primary care[J].Spine(Phila Pa 1976),1983,8 (2):145-150.
[24]Tilbrook HE,Cox H,Hewitt CE,et al.Yoga for chronic low back pain:a randomized trial[J].Ann Intern Med,2011,155 (9):569-578.
[25]Lehtola V,Luomajoki H,Leinonen V,et al.Sub-classification based specific movement control exercises are superior to general exercise in sub-acute low back pain when both are combined with manual therapy:A randomized controlled trial[J]. BMC Musculoskelet Disord,2016,17:135.
[26]Stratford PW,Binkley J,Solomon P,et al.Def i ning the minimum level of detectable change for the Roland Morris Questionnaire[J].Phys Ther,1996,76(4):359-368.
[27]Roland M,Morris R.A study of the natural history of back pain part I:development of a reliable and sensitive measure of disability in low-back pain[J].Spine(Phila Pa 1976),1983,8 (2):141-144.
[28]Johansson E,Lindberg P.Subacute and chronic low back pain:reliability and validity of a Swedish version of the Roland and Morris Disability Questionnaire[J].Scand J Rehabil Med,1998,30(3):139-143.
[29]Deyo RA.Comparative validity of the sickness impact profile and shorter scales for functional assessment in low-back pain[J].Spine(Phila Pa 1976),1986,11(9):951-954.
[30]Maki D,Rajab E,Watson PJ,et al.Cross-cultural translation, adaptation,and psychometric testing of the Roland-Morris disability questionnaire into modern standard Arabic[J].Spine (Phila Pa 1976),2014,39(25):E1537-E1544.
[31]Fan S,Hu Z,Hong H,et al.Cross-cultural adaptation and validation of simplified Chinese version of the Roland-Morris Disability Questionnaire[J].Spine(Phila Pa 1976),2012,37(10): 875-880.
[32]Mbada CE,Idowu OA,Ogunjimi OR,et al.Cross-cultural adaptation,reliability and validity of the Yoruba Version of the Roland Morris Disability Questionnaire[J].Spine(Phila Pa 1976).2016.[Epub ahead of print]
[33]Valasek T,Varga PP,Szövérfi Z,et al.Validation of the Hungarian version of the Roland-Morris disability questionnaire[J].Disabil Rehabil,2015,37(1):86-90.
[34]Kopec JA,Esdaile JM,Abrahamowicz M,et al.The Quebec Back Pain Disability Scale.Measurement properties[J].Spine (Phila Pa 1976),1995,20(3):341-352.
[35]Pires D,Cruz EB,Caeiro C.Aquatic exercise and pain neurophysiology education versus aquatic exercise alone for patients with chronic low back pain:a randomized controlled trial[J]. Clin Rehabil,2015,29(6):538-547.
[36]Speksnijder CM,Koppenaal T,Knottnerus JA,et al.Measurement properties of the Quebec Back Pain Disability Scale in patients with nonspecific low back pain:systematic review[J]. Phys Ther,2016,96(11):1816-1831.
[37]Fritz JM,Irrgang JJ.A comparison of a modified Oswestry Low Back Pain Disability Questionnaire and the Quebec Back Pain Disability Scale[J].Phys Ther,2001,81(2):776-788.
[38]Riecke J,Holzapfel S,Rief W,et al.Cross-cultural adaption of the German Quebec Back Pain Disability Scale:an exposure-specific measurement for back pain patients[J].J Pain Res,2016,9:9-15.
Research Progress of Low Back Pain DisabilityAssessment Scale(review)
WANG Xue-qiang1,2,ZHENG Yi-li1,HU Hao-yu1,ZHANG Juan1,ZHENG Jie-jiao3,CHEN Pei-jie1,2
1.Department of Sport Rehabilitation,Shanghai University of Sport,Shanghai 200438,China;2.Department of Rehabilitation Medicine,Shanghai Shangti Orthopaedic Hospital,Shanghai 200438,China;3.Department of Rehabilitation Medicine,Huadong Hospital,Shanghai 200040,China
CHEN Pei-jie.E-mail:chenpeijie@sus.edu.cn
Low back pain(LBP)is one of the most common types of disability affecting individuals in Western countries,and the assessment of LBP-related disabilities represents a significant challenge.The disability assessment scales in LBP are commonly used in clinical diagnosis and treatment as well as evaluation system for clinical research,such as Oswestry Disability Index(ODI),Roland Morris Disability Questionnaire(RMDQ),and Quebec Back Pain Disability Scale(QBPDS).This article focused on the clinical applications,reliability and validity,strength and limitations of these scales,to help the clinical application and scientific research for the LBP disability scale.
low back pain;disability;assessment;scale
R681.5
A
1006-9771(2017)06-0672-05
2017-01-17
2017-02-06)
10.3969/j.issn.1006-9771.2017.06.011
1.国家自然科学基金青年项目(No.81501956);2.上海市科委青年科技英才扬帆计划项目(No.15YF14114000);3.上海市教委科研创新项目(No.15ZZ084);4.上海市人类运动能力开发与保障重点实验室资助项目(No.11DZ2261100);5.上海市卫生计生系统重要薄弱学科建设项目(No.2015ZB0402);6.上海申康医院发展中心新兴前沿项目(No.SHDC12014126)。
1.上海体育学院运动医学康复中心,上海市200438;2.上海上体伤骨科医院康复医学科,上海市200438;3.复旦大学附属华东医院康复医学科,上海市200040。作者简介:王雪强(1985-),男,汉族,江西南昌市人,博士研究生,硕士研究生导师,主要研究方向:腰痛、运动康复。通讯作者:陈佩杰(1962-),男,汉族,博士,博士研究生导师,主要研究方向:运动与健康。E-mail:chenpeijie@sus.edu.cn。
