无痛分娩与正常分娩的临床疗效比较分析
2017-06-05魏晓霞
魏晓霞
(鹤壁市妇幼保健院妇产科,河南 鹤壁 458030)
无痛分娩与正常分娩的临床疗效比较分析
魏晓霞
(鹤壁市妇幼保健院妇产科,河南 鹤壁 458030)
目的对比分析无痛分娩与正常分娩的临床疗效。方法将2014年6月至2015年7月间我院接收的146例产妇分为无痛分娩与正常分娩各73例,对照组采取正常分娩,观察组采取无痛分娩。比较两组疼痛情况以及第一产程、第二产程、第三产程,并比较两组产后出血量、住院时间以及Apgar评分等观察指标。结果观察组的总有效率为100%,高于对照组的78.08%,具显著性差异(P<0.05);观察组的第一产程时间明显少于对照组,具显著性差异(P<0.05)。两组的第二产程、第三产程相比则无显著性差异(P>0.05);观察组的产后出血量、住院时间以及Apgar评分和对照组相比,均无显著性差异(P>0.05)。结论无痛分娩可有消除产妇分娩疼痛和缩短产程,值得临床推广应用。
无痛分娩;正常分娩;疼痛
分娩是女性经历的特殊生理过程,分娩疼痛所致的应激反应和他人疼痛呻吟声的刺激均会增加产妇交感神经的兴奋性,过多分泌儿茶酚胺类物质会抑制宫缩和收缩子宫血管,从而延长产程,并发新生儿窘迫和产妇酸碱紊乱等情况,严重影响母婴健康。产妇在进行正常的自然分娩时痛苦大,易发生伤口感染,但随着医疗模式的改变和社会的进步,孕产妇对分娩方式提出了更高的要求,无痛分娩技术逐渐应用于临床[1]。为对比分析无痛分娩与正常分娩的临床疗效,本研究将2014年6月至2015年7月间我院接收的73例产妇给予无痛分娩,并与正常分娩相比较,现做如下报道。
1 资料与方法
1.1 一般资料:选择2014年6月至2015年7月间我院接收的146例产妇,均为单胎头位和足月产,均自愿参与研究;排除有麻醉禁忌证、重要脏器并发症、头盆不对称、生殖系统并发症、阵痛药物过敏者。将其随机分为两组。观察组73例,初产妇58例,经产妇15例;年龄20~35岁,平均(27.84±4.33)岁;孕35~43周,平均(41.35±0.19)周。对照组73例,初产妇61例,经产妇12例;年龄22~36岁,平均(28.06± 3.97)岁;孕36~44周,平均(42.08±0.35)周。两组的一般资料均可比(P>0.05)。
1.2 治疗方法:对照组给予产前心理护理和围术期护理等措施,缓解产妇紧张、焦虑等情绪,分娩时不应用其他镇痛药物,严密观察产妇生命体征变化和胎儿情况。观察组先进行硬膜外麻醉,开宫口约3.5 cm,常规硬膜外穿刺L 2~3间隙,成功穿刺后,先注入2 mL 1%利多卡因行基础麻醉,之后参照产妇体质量注入约7 mL 0.125%罗哌卡因,并依据产妇的疼痛情况及时调整剂量,当宫口基本开全时注射停止。严密观察产妇的产程进展。如果产妇经麻醉后,宫缩时宫腔压<15 mm Hg,持续时间约30 s,不规则或间期长,宫缩2次/10分,宫缩高峰时无明显隆起,指压出现凹陷,则取2.5 U催产素加至500 mL 5%的葡萄糖中静滴,从8滴/分开始,之后跟随宫缩改变滴速直至宫缩时宫腔压力达60 mm Hg,宫缩达50 s/2.5 min。比较两组疼痛情况以及第一产程、第二产程、第三产程,并比较两组产后出血量、住院时间以及Apgar评分等观察指标。
1.3 疗效评定:当无痛感或疼痛轻微,产妇顺利生产时为显效;当中度疼痛,但产妇可耐受时为有效;当疼痛持续存在且剧烈,产妇难以忍受时为无效。
1.4 统计学方法:用SPSS17.0处理数据,计量资料用均数±标准差表示,并采用t检验,计数资料采用(n,%)表示,采用卡方检验,P<0.05时差异显著。
2 结 果
2.1 两组疗效比较治疗后,比较两组治疗效果。见表1。

表1 两组疗效比较(n,%)
2.2 两组产程时间比较:观察组的第一产程时间明显少于对照组,具显著性差异(P<0.05)。两组的第二产程、第三产程相比则无显著性差异(P>0.05)。见表2。
表2 两组产程时间比较
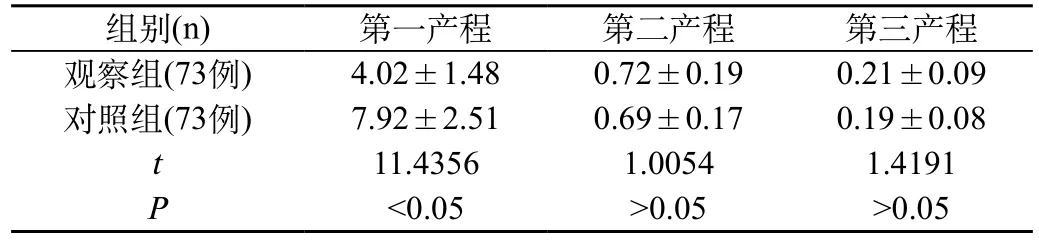
表2 两组产程时间比较
组别(n) 第一产程 第二产程 第三产程观察组(73例) 4.02±1.48 0.72±0.19 0.21±0.09对照组(73例) 7.92±2.51 0.69±0.17 0.19±0.08 t 11.4356 1.0054 1.4191 P<0.05 >0.05 >0.05
2.3 两组观察指标比较:观察组的产后出血量、住院时间以及Apgar评分和对照组相比,均无显著性差异(P>0.05)。见表3。
3 讨 论
分娩是正常的生理现象,是产妇所经历的一次特殊的情感和躯体体验,是强烈的心理、生理应激过程[2]。产妇分娩时,因子宫剧烈收缩、胎儿头部下降而致使宫颈管、宫口、子宫下段进行性缩短、扩张、变薄、拓宽,子宫肌纤维被拉长或撕裂,圆韧带由于剧烈牵拉而变长[3]。这些变化信息由脊髓传递至脑部,从而导致产妇出现疼痛感,并集中于阴道直肠会阴部位,故一些产妇选择剖宫产分娩[4]。因应激而出现的神经-内分泌反应致使机体生理状况发生改变,从而延长产程,故改善围生期质量关键在于消除分娩痛。随着“人性化”理念的普及,无痛分娩适用于:由妇产科医师判断产妇及胎儿适合自然分娩且产妇主动要求镇痛;宫缩较强和分娩过程疼痛剧烈者;痛阈较低的产妇。因具有镇痛效果明显、不良情况少、运动阻滞轻等优点而广泛应用[5]。但是对于下列产妇属于禁忌证,如患有精神病产妇不能配合者;脑膜脑炎、脊髓灰质炎等中枢神经系统疾患;脊柱外伤手术史;败血症、肿瘤等不适合做椎管内穿刺的患者;严重肥胖,穿刺点无法标清者;凝血功能异常,及长期口服抗凝药者。
表3 两组观察指标比较

表3 两组观察指标比较
组别(n) 产后出血(mL) 住院时间(d) Apgar评分(分)观察组(73例) 221.63±38.06 1.98±1.25 9.19±0.25对照组(73例) 219.59±41.28 2.43±1.48 9.24±0.29 t 0.3104 1.9847 1.1157 P<0.05 >0.05 >0.05
无痛分娩可有效减少由子宫收缩所致的疼痛,避免了疼痛所引起的神经内分泌反应,利于顺利完成分娩[6];无痛分娩是于产妇清醒无痛苦情况下完成,可帮助产妇建立信心,消除产妇分娩时的紧张感和分娩后的疲倦感,从而缩短产程,避免发生难产等情况,减少剖宫产率[7];它还减小了麻醉药的应用剂量,有效防止导管移位或感染所导致的高平面阻滞,对宫缩无影响,即保证可母婴安全,又可体现当代医学的“人文关怀”理念[8]。
研究结果显示,观察组的总有效率高于对照组,具显著性差异(P<0.05),并且这与董存银研究中指出的“无痛分娩组无痛发生率为82.35%,正常分娩组的无痛发生率为35.29%,差异具统计学意义(P<0.05)”的研究结果相一致[8],这些结果均说明无痛分娩可减轻患者疼痛,产妇更易于接受;观察组的第一产程时间明显少于对照组,具显著性差异(P<0.05);两组的第二产程、第三产程相以及产后出血量、住院时间以及Apgar评分和对照组相比,均无显著性差异(P>0.05),说明无痛分娩对产妇和新生儿均影响轻微,术后情况良好,可安全、可靠地在临床上应用。
综上所述,无痛分娩可有消除产妇分娩疼痛,缩短产程,具有临床推广应用价值。
[1] 葛茂华,徐萌艳.导乐无痛分娩在临床分娩镇痛中的应用效果[J].中国当代医药,2014,23 (7): 15-17.
[2] 无痛分娩和常规分娩分娩质量的比较分析[J].中国当代医药, 2013,20(4): 59-60.
[3] 李俊领,杨艳梅.盐酸左布比卡因在无痛分娩中的临床观察[J].河南外科学杂志,2012,18(4):76-77.
[4] 谭淑春,赵丹.谈无痛分娩技术在产科临床的应用[J].中国医学创新,2013,10(8):118-119.
[5] 时巧玲.无痛分娩与正常分娩的临床疗效比较[J].中国现代药物应用,2013,7(17):72-73.
[6] 武翠平.78例无痛分娩患者的临床疗效观察[J].中国医药科学, 2014,4(22):170-171+184.
[7] 冯湘玲.无痛分娩与常规分娩的分娩质量比较观察[J].中国医学工程,2014,22(11):33-34.
[8] 董德银.无痛分娩与自然分娩的临床对比观察[J].现代诊断与治疗,2014,25(21):4839-4840.
R714.3
B
1671-8194(2017)11-0041-02
