慢性阻塞性肺疾病急性发作伴Ⅱ型呼吸衰竭合并急性左心衰竭撤机的研究
2017-06-01王建军董海山温丽荣
王建军,董海山,温丽荣
(北京市门头沟区医院 重症医学科,北京 102300)
慢性阻塞性肺疾病急性发作伴Ⅱ型呼吸衰竭合并急性左心衰竭撤机的研究
王建军,董海山,温丽荣
(北京市门头沟区医院 重症医学科,北京 102300)
目的 探讨慢性阻塞性肺病急性发作(AECOPD)伴Ⅱ型呼吸衰竭合并急性左心衰竭撤机的不同方法。方法 选择AECOPD伴Ⅱ型呼吸衰竭同时合并急性左心衰竭需要有创呼吸机通气的患者42例,随机分为研究A组和研究B组,研究A组采用“以肺部感染控制窗”(PIC)为切换点行有创与无创序贯机械通气撤机方法,研究B组采用自主呼吸试验(SBT)成功后接有创-无创序贯撤机方法。观察两组有创通气时间、48小时再插管率、呼吸机相关性肺炎(VAP)发生率、住重症监护病房(ICU)时间、病死率、总通气时间和住院时间。结果 两组有创通气时间、48小时再插管率、VAP发生率、住ICU时间和病死率方面比较差异均无统计学意义(P>0.05);研究A组在总通气时间,住院时间较研究B组延长(P<0.05)。结论 以“PIC”窗为切换点行有创与无创序贯机械通气撤机与采用SBT有创-无创序贯撤机相比并未获益,且总机械通气时间、住院时间延长。
肺疾病,慢性阻塞性;心力衰竭;通气机撤除法
有创机械通气是抢救及治疗慢性阻塞性肺疾病急性发作(AECOPD)并严重呼吸衰竭的重要手段,但同时机械通气又是把“双刃剑”,通气时间是AECOPD伴重度呼吸衰竭患者有创机械通气成功撤机拔管的影响因素[1]。因此,减少有创机械通气时间对患者具有重要的临床意义[2]。AECOPD合并呼吸衰竭的患者在插管、上机后往往机械通气时间较长,呼吸机相关肺炎(VAP)[3]的发生率明显增加,治疗过程反复,病死率增加。国内多中心研究协作组“以肺部感染控制窗(PIC)”[4-5]为切换点行有创与无创序贯机械通气治疗慢性阻塞性肺疾病(COPD)所致严重呼吸衰竭的随机对照研究可以明显缩短有创通气时间,减少VAP的发生,缩短住重症监护病房(ICU)的时间,并且能降低患者病死率[6]。目前临床常采用这种方法对应用机械通气的AECOPD合并呼吸衰竭患者进行撤机,虽然这种撤机方法可以使单纯“支气管-肺感染”引起的伴呼吸衰竭AECOPD患者获益,但是对于高龄AECOPD并呼吸衰竭的患者,因常同时合并其他多种基础疾病及脏器衰竭,采用以PIC窗为切换点进行撤机,是否仍具有上述获益优势的研究国内不多。本研究通过对AECOPD并Ⅱ型呼吸衰竭同时合并急性左心衰竭的患者,采取以PIC窗为切换点实施有创-无创序贯机械通气来观察其临床是否仍然可以获益。
1 资料与方法
1.1 病例选择 采用前瞻性随机对照研究方法,选择2013年5月至2016年12月北京门头沟区医院的急诊重症监护室(EICU)和ICU收治的因支气管-肺部感染所致AECOPD并Ⅱ型呼吸衰竭同时合并急性左心衰竭的患者42例。随机分为两组,其中研究A组20例,研究B组22例。本研究符合医学伦理学标准,经医院伦理委员会批准,并获得患者家属知情同意。
1.2 入选及排除标准 入选标准:①年龄≤85岁;②有创通气时间>24小时,且≤21天;③所有患者符合《机械通气临床应用指南(2006)》[7]和《慢性阻塞性肺疾病急性加重患者机械通气指南》[8]的标准,接受经口气管插管并行有创通气(气管导管内径为7.5 mm或8 mm);④符合2010年中华医学会心血管病学分会制定的《急性心力衰竭诊断和治疗指南》[9]中关于急性左心衰竭的诊断标准:所有患者的超声检查左心室射血分数(LVEF)<40%,脑钠肽(BNP)>400 ng/L;⑤符合2013年中华医学会呼吸病学分会制定的《慢性阻塞性肺疾病诊治指南》中关于COPD的诊断标准[11]。排除标准:①年龄>85岁;②急性心肌梗死;③恶性肿瘤;④气管切开的患者;⑤有创通气时间>21天;⑥严重肝、肾功能不全。
1.3 研究方法
1.3.1 撤机前治疗 ①所有患者采用AECOPD的有创机械通气策略[12],在进行有效机械通气的同时,积极进行抗感染、祛痰、气道分泌物引流、扩张支气管、纠正电解质紊乱及营养支持等治疗,镇痛、镇静;②心力衰竭依照2010年中华医学会心血管病学分会制定的《急性心力衰竭诊断和治疗指南》及2012年《欧洲心脏病学会急慢性心力衰竭诊断和治疗》[13]规范治疗,强心、利尿、扩血管纠正心力衰竭:分次静脉注射西地兰0.2~0.4 mg、托拉塞米5~10 mg,泵入硝酸甘油(硝酸甘油10 mg +生理盐水至50 ml静脉泵入3~6 ml/h)控制收缩压在110~130 mmHg(1 mmHg=0.133 kPa),维持适当的液体负平衡,直至BNP<400 ng/L,超声心动LVEF>50%,急性心力衰竭纠正;③多项研究表明,机械通气时持续的液体正平衡严重危及患者生命”[13]。撤机前3天,控制至液体为适当的负平衡,撤机前1天灌肠1~2次,保证患者无明显腹胀,肠鸣音正常;撤机当日予硝酸甘油减轻心脏负荷。
1.3.2 研究A组撤机方法 ⑴插管上机后最初4~12小时采用辅助-控制方式(A-CMV),以后改为同步间歇指令通气(SIMV)+压力支持通气(PSV)。根据患者的通气状况、血气分析结果和耐受情况调整吸入氧浓度(FIO2)、SIMV的潮气量(VT)、呼吸频率和PSV水平;根据病情和通气功能好转情况逐渐降低呼吸频率和PSV水平,直至SIMV的呼吸频率至10~12次/min,PSV水平至10~12 cmH2O(1 cmH2O=0.098 kPa)以后不再下调。⑵达到PIC窗的判断标准: ①每1~2天拍摄床旁X线胸片,显示支气管-肺部感染影较前明显吸收,无明显融合斑片影;②痰量较前明显减少,痰色转白或变浅,黏度降低并在Ⅱ度以下;③同时至少伴有下述指征中的1项:体温较前下降并低于38 ℃;外周血白细胞计数(WBC)<10×109/L或较前下降2×109/L;④参考标准:机械通气支持水平可下调至SIMV频率10~12次/min,PSV 10~12 cmH2O。⑷意识清。⑸达到上述条件后,拔除气管内导管,改用面罩双水平气道正压通气(BiAP,ST模式,无创呼吸机,德国WEINMANN)。根据患者呼吸情况调节吸气压力水平和呼气压力,使呼吸频率低于28次/min,动脉血氧分压(PaO2)65~90 mmHg; 动脉二氧化碳分压(PaCO2)45~69 mmHg或维持拔管前水平。以后随病情好转,逐渐降低吸气压力至5 cmH2O,患者可稳定地自主呼吸后可撤离NIPPV。
1.3.3 研究B组撤机方法[14]①撤机筛查试验:有创通气过程中,每日上午评估记录各项指标,判断患者能否通过自主呼吸试验(SBT)前评价标准:痰液黏度降低,颜色变浅,痰量减少且咳痰能力增强;导致呼吸衰竭的原发病得到基本控制;氧合指数(PaO2/FiO2)≥150~200 mmHg,呼气末正压(PEEP)≤5~8 cmH20,FiO2≤0.4~0.5;无明显呼吸性酸中毒,心率(HR)≤140次/min,90 mmHg<收缩压(SBP)<160 mmHg,未用或小剂量应用血管活性药物[如多巴胺或多巴酚丁胺<10μg/(kg-1·min-1)];体温(T)<38 ℃;格拉斯哥昏迷评分(GCS)≥13分,无镇静药物持续泵入;血红蛋白(Hb)≥80~100 g/L;无明显的电解质紊乱。②通过筛查试验患者立即进行3分钟试验,将通气模式设为PSV,根据气管导管内径为7.5 mm或8 mm,对应设置压力支持水平(△Ps)为8 cmH20或7 cmH20,保持PEEP和FiO2不变,3分钟内出现潮气量(VT)<5 ml/kg或呼吸频率(RR)≥35次/min表示3分钟试验失败。③3分钟试验失败者即刻返回原通气模式和参数,直到次日上午再次进行,成功者当日进行120分钟SBT[16]。进行SBT时,保持3分钟试验时的模式和参数不变,密切监测氧合功能[经皮脉搏血氧饱和度(SpO2)]、通气功能(RR和VT)和血流动力学(HR和SBP)等客观测量指标,以及主观感受、精神状况、出汗、辅助呼吸肌参与和胸腹矛盾运动等主观评价指标,每15分钟记录1次,试验前后各作1次动脉血气分析。在预定的试验持续时间内出现任何1项试验终止标准即表示试验失败:SpO2<85%~90%或动脉PaO2<50~60 mmHg;pH<7.32或动脉血PaCO2增加≥10 mmHg;HR>140次/min或变化超过20%;SBP<90 mmHg或>180 mmHg,或增加>20%;RR>35次/min或变化>50%;主观感受明显不适;精神状态明显恶化,如嗜睡、昏迷、躁动或焦虑;明显出汗;呼吸功明显增加,如出现辅助呼吸肌参与或胸腹矛盾运动。④SBT失败者即刻返回原通气模式和参数,直到次日上午再次进行,成功者当日白天完成脱机拔管。拔除气管内导管后,改用面罩双水平气道正压通气(BiAP,ST模式,无创呼吸机,德国WEINMANN)。根据患者呼吸情况调节吸气压力水平和呼气压力,使呼吸频率低于28次/min,动脉PaO265~90 mmHg; 动脉PaCO245~69 mmHg或维持拔管前水平。以后随病情好转,逐渐降低吸气压力至5 cmH2O,患者可稳定地自主呼吸后可撤离NIPPV。
1.3.4 撤机后处理 拔出气管插管后,患者再次出现心力衰竭,积极纠正心力衰竭。拔管后出现任何一种情况时即行气管插管:严重意识障碍,如昏迷、昏睡或谵妄;呼吸或心搏骤停;呼吸抑制(RR<8次/min)或严重呼吸困难(RR>40次/min);气道分泌物多且引流障碍;pH≤7.20,且PaCO2进行性上升;危及生命的低氧血症(充分氧疗条件下PaO2<50 mmHg)。家属拒绝再次插管者予以剔除。
1.4 观察项目 主要指标为有创通气时间、48小时再插管率、VAP发生率、住ICU时间和病死率;次要指标为总通气时间、住院时间;其他指标为两组基线情况及撤机拔管前的生理指标。
2 结 果
2.1 两组基线情况比较 两组入院时性别、年龄、急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)、基础疾病、生命体征情况及主要生理指标比较差异无统计学意义(P>0.05)。见表1。2.2 两组撤机前主要生理指标比较 两组撤机前主要生理指标比较差异无统计学意义(P>0.05)。见表2。
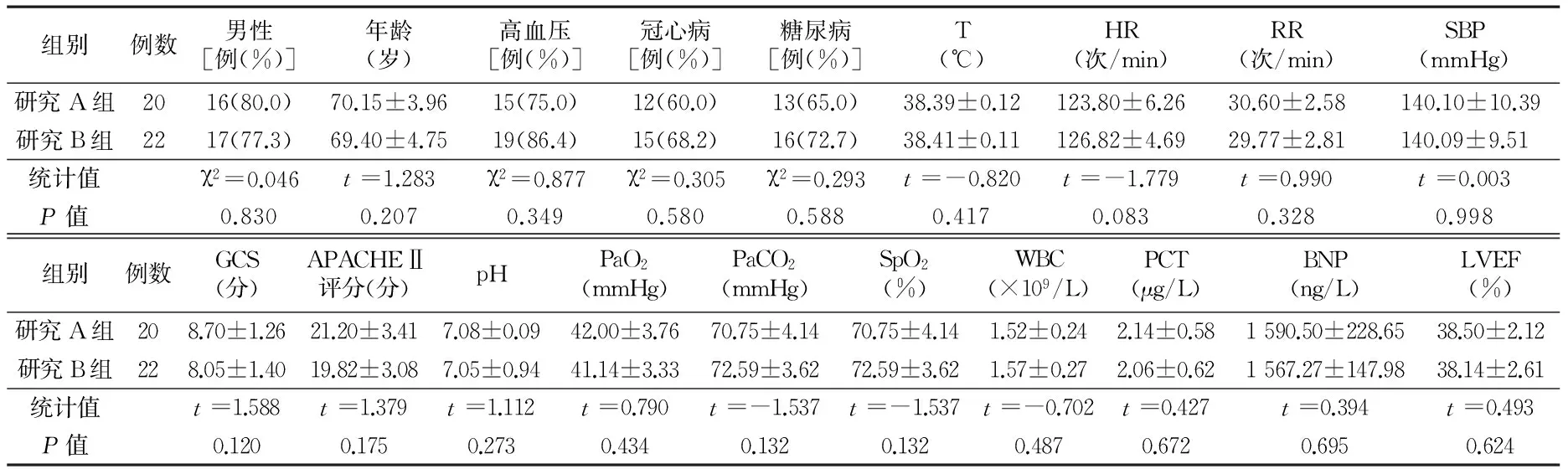
表1 两组入院时基线情况比较
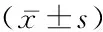
表2 两组撤机前生理指标比较
2.3 住院期间情况比较 两组有创通气时间、48小时再插管率、VAP发生率、ICU时间和病死率比较差异均无统计学意义(P>0.05);研究A组总通气时间、住院时间较研究B组延长(P<0.05);见表3。
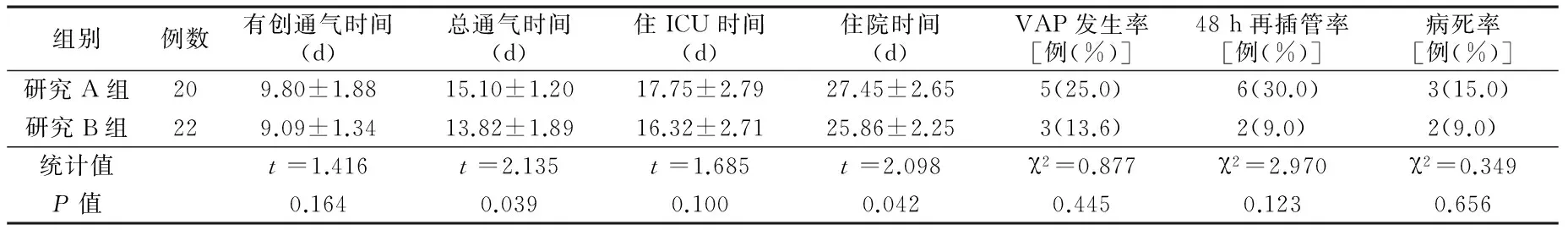
表3 两组住院期间情况比较
3 讨 论
在国内,80%~90%的AECOPD的发作是由支气管-肺部感染引起,对其中呼吸衰竭严重者常需使用机械通气。AECOPD伴Ⅱ型呼吸衰竭主要的问题在于“痰液引流”和“呼吸机疲劳”。当建立人工气道有效地引流痰液及合理的应用抗生素后,支气管-肺部感染可以在短期内得到控制达到PIC窗,而剩下的“呼吸机疲劳”就可以由NIIV序贯通气来解决,而这也正是“以PIC窗为切换点实施有创-无创序贯机械通气”可以明显缩短有创通气时间,减少呼吸机相关肺炎的发生,缩短住ICU的时间,并且能降低患者病死率的实质。但是这种撤机方法更适用于主要因支气管-肺部感染引起以“痰液引流”和“呼吸机疲劳”两个问题为主的AECOPD患者,而对于合并严重的脑、心、肝、肾功能衰竭等问题的AECOPD伴Ⅱ型呼吸衰竭患者采用这种撤机方法研究较少。
COPD不仅累及肺脏,还可引起全身(或称肺外)的不良效应,例如骨质疏松,无脂体重降低以及心血管病变等。其中心血管病变包括心力衰竭、冠状动脉粥样硬化性心脏病、心律失常等对COPD病死率有重要影响。临床工作中COPD同时合并左心衰竭的患者很常见。诸多研究发现,心功能不全和肺水肿是脱机失败的常见原因[16]。通过本研究发现,AECOPD患者采用“以PIC窗为切换点实施有创-无创序贯机械通气”的撤机方法并未获益,分析原因如下:①机械通气撤离后,患者失去了支持呼吸的人工辅助装置,此时呼吸负荷与呼吸动力之间能否达到平衡成为影响机械通气撤离成功与否的直接因素。呼吸负荷主要由气道阻力和弹性阻力共同所致[17]。本研究中的患者不仅有支气管-肺部感染引起气道分泌物增多、气道痉挛引起气道阻力增加和AECOPD时弹性阻力增加共同所致的呼吸肌疲劳,同时急性左心衰竭引起肺间质水肿、肺泡水肿使肺顺应性和呼吸系统顺应性均降低,导致弹性阻力明显增加,也是致呼吸肌疲劳的一个重要原因。所以本研究的患者相对国内多中心研究协作组“以PIC窗为切换点行有创与无创序贯机械通气”研究的AECOPD患者引起呼吸肌疲劳的因素更多,导致的呼吸肌疲劳更严重。在PIC窗切换撤机后用无创呼吸机辅助通气来解决呼吸肌疲劳时,由于患者同时合并左心衰竭则需要更可靠、稳定和有效的通气支持,而这恰恰是无创呼吸机相对有创呼吸机通气的不足之处。②在某种程度上机械通气产生的胸腔正压作用对左心功能是有利的,正压通气有利于减少静脉回流,降低心脏前负荷,同时还能降低心脏后负荷,有利于心脏射血[18]。本研究中所有患者在撤机前急性心力衰竭虽得以纠正,不仅是强心、利尿、扩血管药物的作用,也有机械通气减轻左心前后负荷的作用。研究A组在PIC窗切换撤机时,机械通气的支持水平较研究B组高,突然撤机导致机械通气减轻心脏前、后负荷的作用消失,左心的前、后负荷增加,使得已经纠正的急性心力衰竭暂处于代偿期的心脏功能易再次进入失代偿[19]。而研究B组是逐渐减低机械通气的支持水平的,有助于心脏适应增加的心脏前、后负荷;且在SBT阶段易发现心脏负荷加重的临床表现,即刻返回原来机械通气的支持水平,及时纠正心力衰竭,在心脏功能稳定可靠的情况下才予以撤机拔管。所以研究A组较研究B组无创呼吸机支持时间长,再插管人数多,总机械通气时间、住院时间长。③急性心力衰竭是心血管病中的急重症,救治难度大,病死率高。其在临床工作上存在的主要问题,近十多年很少有有价值的新药问世,作为主要治疗方法的药物研究进展缓慢。急性心力衰竭最常见的原因是慢性心力衰竭急性发作引起的,本研究中的患者同样存在上述问题,高龄、基础病多、心脏功能储备差,虽然本研究中患者急性心力衰竭在撤机前得到纠正,但只是心功能暂时由失代偿转为代偿。撤机后机械通气对左心脏前、后负荷减低的作用消失,虽然撤机拔管后再次出现心力衰竭应用利尿剂、硝酸甘油、无创呼吸机减轻左心的前、后负荷改善心功能,但在减轻心脏前后负荷的程度上并不能准确与有创机械通气的作用相当。
综上所述,AECOPD伴Ⅱ型呼吸衰同时合并急性左心衰竭的患者应用“以PIC窗为切换点实施有创-无创序贯机械通气”的策略获益不多。对于此类患者在机械通气阶段和撤机阶段要注意关注心肺的交互作用,不仅关注呼吸力学对肺脏的影响,更应关注呼吸运动产生的血流动力学效应[20]。
总之,对于有创通气患者,时刻牢记“上机是为了撤机”,结合患者的具体病情,制定个体化的通气撤机策略,才能使患者在机械通气中获益更多,进而达到改善患者预后的目的。
[1] 董京生,崔丽英,成忠红,等.慢性阻塞性肺疾病急性加重期伴重度呼吸衰竭患者有创机械通气成功撤机拔管的影响因素研究[J].实用心脑肺血管病杂志,2015,23(11):20-24.
[2] 朱艳玲,田亮东,方华.有创-无创序贯通气对慢性阻塞性肺疾病急性加重合并Ⅱ型呼吸衰竭患者撤机的影响研究[J].实用心脑肺血管病杂志,2015,23(4):20-23.
[3] 中华医学会重症医学分会. 呼吸机相关性肺炎诊断、预防和治疗指南(2013)[J]. 中华内科杂志, 2013, 52(6): 524-543.
[4] 慢性阻塞性肺疾病无创机械通气治疗研究协作组. 早期应用无创正压通气治疗慢性阻塞性肺疾病急性加重期患者的多中心随机对照研究[J]. 中华结核和呼吸杂志, 2005, 28(10): 680-684.
[5] Yan HY, Yang Y, Wu YL. Clinical analysis of optimal timing for application of noninvasive positive pressure ventilation in treatmenof AECOPD patients[J]. Eur Rev Med Pharmacol Sci, 2014, 18(15):2176-2181.
[6] 有创-无创序贯机械通气多中心研究协作组. 以肺部感染控制窗为切换点行有创与无创序贯机械通气治疗慢性阻塞性肺疾病所致严重呼吸衰竭的随机对照研究[J]. 中华结核和呼吸杂志, 2006,29(1): 14-18.
[7] 中华医学会重症医学分会. 机械通气临床应用指南(2006)[J].中华危重病急救医学,2007,19(2):65-72.
[8] 中华医学会重症医学分会.慢性阻塞性肺疾病急性加重患者的机械通气指南(2007)[J].中华危重病急救医学,2007,19(9):513-518.
[9] 中华医学会心血管病学分会,中华心血管病杂志编辑委员会.急性心力衰竭诊断和治疗指南[J].中华心血管病杂志,2010,38(3):195-208.
[10] 中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华结核和呼吸杂志, 2013,36 (3):255-264.
[11] 江伟,杜斌.慢性阻塞性肺疾病急性加重的有创机械通气策略[J].中华结核和呼吸杂志,2014,37 (8):633-635.
[12] McMurray JJ,Adamopoulos S,Anker SD,et al.ESC guidelines forthe diagnosis and treatment of acute and chronic heart failure 2012:the task force for the diagnosisand treatment of acuteand chronic heart failure 2012 of the European Society of Cardiulogy.Developed in collaboration with the heart failure association (HFA) of the ESC[J].Eur J Heart Fail,2012,14(8):803-869.
[13] Flori HR,Church G,Liu KD,et al.Positive fluid balance is associated with higher mortality and prolonged mechanical ventilation in pediatric patients with acute lung injury[J].Crit Care Res Pratt,2011,2011:854142.
[14] 罗祖金,詹庆元,孙兵,等.自主呼吸试验持续时间对慢性阻塞性肺疾病急性加重患者有创通气撤离的影响[J].中国急救医学,2009,29(4):289-292.
[15] 罗祖金,詹庆元,孙兵,等.自主呼吸试验的操作与临床应用[J].中国呼吸与危重监护杂志,2006,5(1):60-62.
[16] Teboul JL. Weaning-induced cardiac dysfunction:where are we today?[J].Intensive Care Med,2014,40(8):1069-1079.
[17] 秦英智.关注困难脱机的研究现状[J].中国危重病急救医学,2012,24(2):65-67.
[18] 朱蕾,竺文静.机械通气在心功能不全患者中的应用[J]. 中华结核和呼吸杂志, 2010,33 (3):163-164.
[19] 黄东亚,杨毅,邱海波.机械通气撤机诱发急性心功能障碍的研究进展[J]. 中华结核和呼吸杂志, 2010,33 (12): 917-920.
[20] 隆云,刘大为.循环保护性通气策略的提出与内涵[J].中华内科杂志,2016,55(3):172-174.
Withdrawing mechanical ventilation in acute exacerbation and type Ⅱ respiratory failure in chronic obstructive pulmonary disease with acute heart failure
Wang Jianjun, Dong Haishan, Wen Lirong
Department of Critical Care Medicine, Beijing Mentougou District Hospital, Beijing 102300,China
Wang Jianjun, Email:wjj999315@163.com
Objective To investigate the different methods of withdrawing mechanical ventilation in acute exacerbation of chronic obstructive pulmonary disease(AECOPD)with type Ⅱ respiratory failure and acute heart failure (HF). Methods A prospective,randomized,double-blinded tudy was performed in 42 AECOPD patients with type Ⅱ respiratory failure and HF suffering from mechanical ventilation,and the patients were randomly divided into two groups, including 20 cases in study group A and 22 cases in study group B.The patients in study group A got early extubation and sequential noninvasive mechanical ventilation switched by pulmonary infection control window(PIC window),while those in study group B after spontaneous breathing trial(SBT) had immediate extubation and received sequential noninvasive mechanical ventilation. The duration of invasive mechanical ventilation,48 hour-intubation rate,the duration of ICU stay,the total duration of ventilatory,in-hospital mortality, rate of ventilator-associated pneumonia(VAP) and the duration of hospital stay were compared between two groups. Results The duration of invasive mechanical ventilation,48 hour-intubation rate,the duration of ICU stay,in-hospital mortality and rate of ventilator-associated pneumonia(VAP) were not significantly different between two groups(P>0.05).The total duration of ventilatory(t=2.135,P=0.039) and the duration of hospital stay(t=2.098,P=0.042) were significantly different between two groups(P<0.05).Conclusion The comparison showed no benefit for PIC window at withdrawing sequential noninvasive and invasive mechanical ventilation with SBT's sequential noninvasive and invasive mechanical ventilation. The total duration of ventilation and the duration of hospital stay in study group A were longer in study group B.
pulmonary disease, chronic obstructive; heart failure; ventilator weaning
王建军,Email:wjj999315@163.com
R563.9
A
1004-583X(2017)05-0432-05
10.3969/j.issn.1004-583X.2017.05.014
2017-02-14 编辑:王秋红
