南充市3 299例甲状腺肿瘤临床病理分析
2017-05-17漆燕彭维廖颖李祖茂
漆燕彭 维廖颖 李祖茂
·癌情报告·
南充市3 299例甲状腺肿瘤临床病理分析
漆燕彭 维廖颖 李祖茂
目的:探讨南充市甲状腺肿瘤发病趋势及肿瘤的良恶性、患者年龄、组织学类型等构成情况,为南充市甲状腺肿瘤防治工作提供科学依据。方法:选取2001年1月至2015年12月15年间川北医学院附属医院活检病理档案中3 299例甲状腺肿瘤患者临床病理资料,采用Microsoft excel和SPSS 17.0软件进行数据录入和统计分析。结果:甲状腺肿瘤患者共3 299例,其中良性肿瘤2 503例(75.9%),恶性肿瘤796例(24.1%);良恶性肿瘤高发年龄均为40~49岁,该年龄段良性肿瘤构成比为33.0%,恶性肿瘤构成比为27.3%;年龄≤35岁的甲状腺恶性肿瘤患者构成比为23.5%;男性566例,女性2 733例,男女比例为1:4.8。结论:由于甲状腺肿瘤发病率逐年增加,并且每阶段甲状腺恶性肿瘤构成比逐渐增加,男女发病例数差异显著等特点,所以甲状腺肿瘤越来越受到预防医学界的关注,亟待开展有针对性的检测并加强防控措施。
甲状腺肿瘤临床病理统计学分析构成比
甲状腺肿瘤是最常见的内分泌系统肿瘤,其恶性肿瘤发病率约占全身恶性肿瘤的1.5%,且以每年14.51%的速度上升,成为近20年癌症谱中上升速度最快的肿瘤之一,目前己经成为女性第五大最常见的肿瘤[1]。甲状腺肿瘤多起病隐匿,生物学特性多变,一般良、恶性肿瘤的症状和体征无明显的区别,易误诊,而且其恶性肿瘤的恶性程度不同,治疗方法与预后也差异较大[2]。尽管甲状腺恶性肿瘤死亡构成比在全身恶性肿瘤死亡构成比中所占比例不高,但甲状腺恶性肿瘤构成比逐年增加,年龄≤35岁的甲状腺恶性肿瘤患者的构成比较高(23.5%)。目前肿瘤的确诊必须依据病理诊断。因此,病理科保存的资料是统计肿瘤发病情况的较为可靠的依据。川北医学院附属医院为川东北地区首家三级甲等综合性医院,每年临床病理诊断病例数量约占南充市总量的35%,其资料具有代表性。本研究收集2001年1月至2015年12月15年间川北医学院附属医院活检病理档案中的全部甲状腺肿瘤病例,以探讨甲状腺肿瘤,尤其是恶性肿瘤的发病趋势和构成情况,以期为该地区制定甲状腺肿瘤的防治策略提供科学依据。
1 材料与方法
1.1 病例资料
每年全部临床病理诊断病例,均按照统一的编号顺序,将资料完整地保存在病理科。通过查询,收集2001年1月至2015年12月15年间川北医学院附属医院病理科确诊的全部甲状腺肿瘤病例,共计3 299例。
1.2 方法
将2001年1月至2015年12月15年间川北医学院附属医院病理科全部病理资料录入Microsoft excel表格,包括病理编号、姓名、性别、年龄、日期、病理诊断等内容,逐一分析并筛查,通过比对姓名和年龄,对于同一患者做过多次病理诊断的只选取诊断最为明确的一次,对于做过术中冷冻切片快速诊断的患者,以术后常规石蜡切片结果为准,避免同一患者重复统计,筛选出甲状腺肿瘤共计3 299例。根据第3版《诊断病理学》中甲状腺肿瘤分类标准[3],对全部的病例进行统一的命名及分类。
1.3 统计学分析
采用SPSS 17.0软件进行统计学分析。对其构成比做χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1 甲状腺肿瘤发病情况
15年间3 299例甲状腺肿瘤病例,其中良性肿瘤2 503例(75.9%)、恶性肿瘤796例(24.1%)。以3年为1个阶段,可见甲状腺良恶性肿瘤患者例数均略成直线上升,每阶段甲状腺恶性肿瘤构成比逐渐上升,以2013年至2015年上升最为明显(图1,表1)。
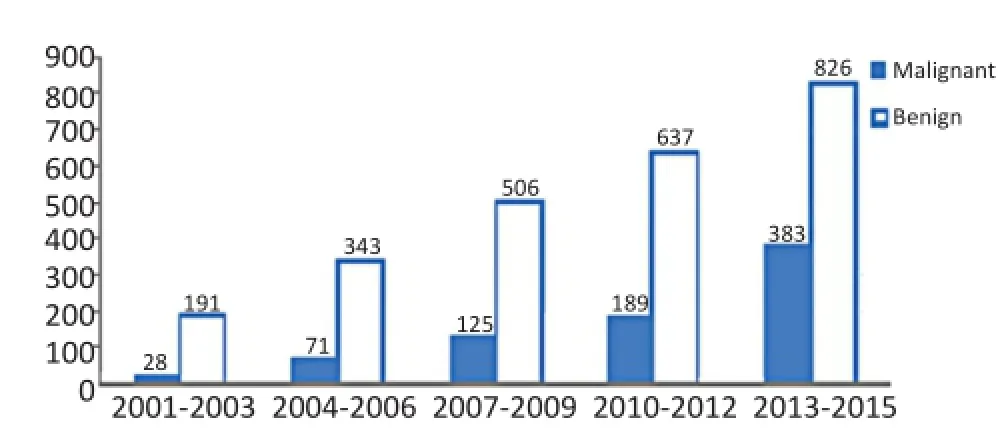
图12001 年至2015年甲状腺肿瘤发生趋势Figure1 Incidence of thyroid tumor from 2001 to 2015
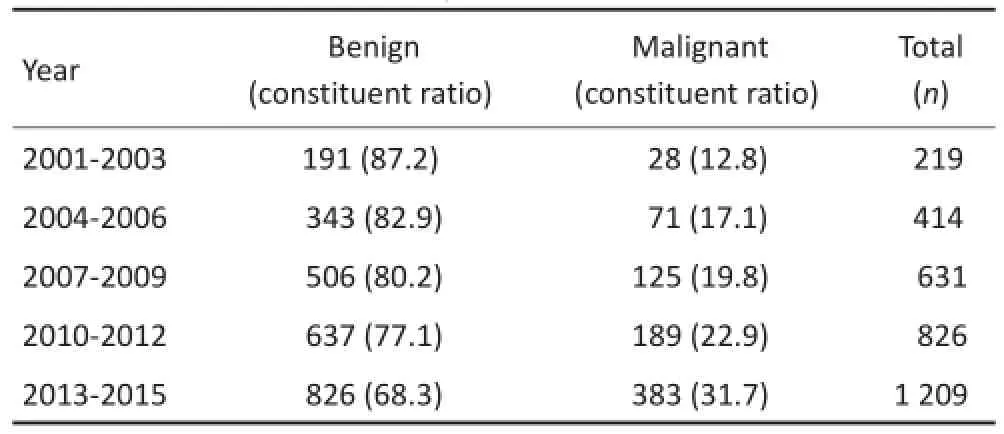
表12001 年至2015年甲状腺肿瘤构成情况n(%)Table1 Constituent ratio of thyroid tumors from 2001 to 2015n(%)
2.2 甲状腺肿瘤患者的年龄及性别构成
2.2.1 年龄构成甲状腺良性肿瘤2 503例(年龄为5~84岁),中位年龄44岁,良性肿瘤高发年龄为30~59岁,高峰年龄为40~49岁,占33.0%。甲状腺恶性肿瘤796例(年龄分布为11~87岁),中位年龄46岁,恶性肿瘤的高发年龄为30~69岁,其中高峰年龄为40~49岁,占27.3%。年龄≤35岁的年轻患者甲状腺恶性肿瘤共187例,占甲状腺全部恶性肿瘤的23.5%(图2)。
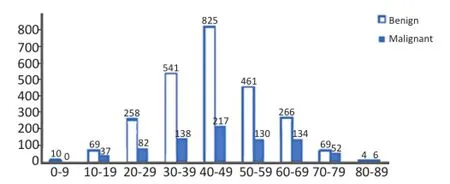
图2 甲状腺肿瘤患者年龄分布趋势Figure2 Age distribution of patients with thyroid tumor
2.2.2 性别构成3 299例甲状腺肿瘤患者中,其中男性566例,女性2 733例(1∶4.8)。男性良性肿瘤年龄分布为7~79岁,中位年龄45岁,高发年龄30~59岁(69.9%);女性良性肿瘤年龄分布为5~84岁,中位年龄44岁,高发年龄20~59岁(84.2%)。甲状腺良性肿瘤中,男性与女性中位年龄差异无统计学意义(P>0.05)。男性恶性肿瘤年龄分布为12~87岁,中位年龄51岁,高发年龄40~69岁(59.4%);女性恶性肿瘤年龄分布为11~82岁,中位年龄45岁,高发年龄30~69岁(78.9%)。甲状腺恶性肿瘤中,男性与女性中位年龄差异具有统计学意义(P<0.05)。不同年龄段的甲状腺恶性肿瘤发病率均不相同,相同年龄段男性和女性的发病率亦不相同,差异具有统计学意义(P<0.05,图3)。
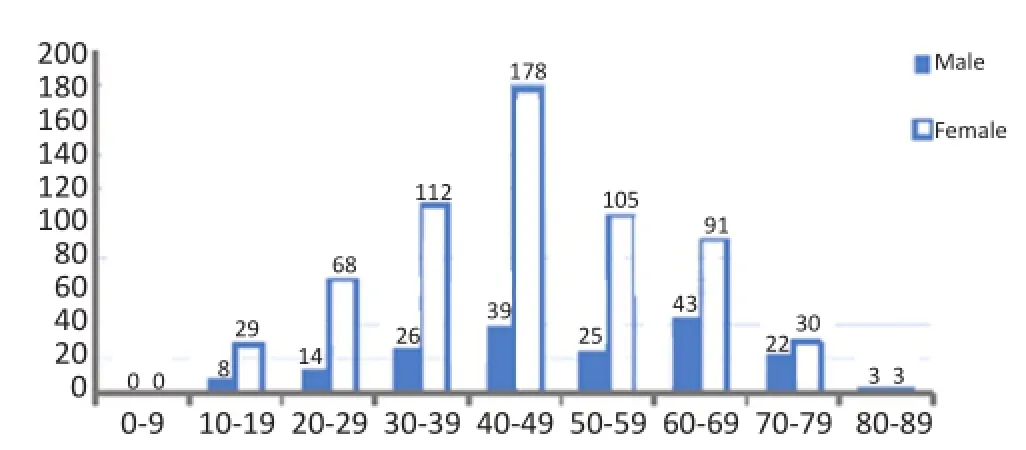
图3 甲状腺恶性肿瘤性别和年龄分布Figure3 Gender and age distribution of thyroid cancer
2.3 甲状腺肿瘤的组织学类型
2.3.1 良性肿瘤组织学类型15年间共统计出甲状腺良性肿瘤2 503例,其组织学类型中每年的构成比略有不同,差异无统计学意义(P>0.05)。其中甲状腺腺瘤为最常见类型,共计2 496例(99.7%),其他为较罕见的良性肿瘤,包括甲状腺腺脂肪瘤、玻璃样小梁状肿瘤、畸胎瘤、错构瘤、副神经节瘤等,共计7例(0.3%)。
2.3.2 恶性肿瘤组织学类型15年间共统计出甲状腺恶性肿瘤796例,组织学类型构成差异无统计学意义(P>0.05)。以乳头状癌为主,共计689例(86.6%),其余依次为髓样癌32例(4.0%)、滤泡癌27例(3.4%)、低分化癌/岛状癌15例(1.9%)、未分化癌11例(1.4%)、鳞状细胞癌7例(0.9%)、淋巴瘤7例(0.9%)、转移瘤6例(0.8%)、肉瘤2例(0.3%)。其中乳头状癌呈逐年上升趋势(P<0.05,图4)。
2.4 甲状腺肿瘤的颈部淋巴结转移及远处转移
2 503例甲状腺良性肿瘤无1例发生淋巴结阳性肿大。796例甲状腺恶性肿瘤中,共有260例发生了转移,其中颈部淋巴结转移248例(31.2%),远处转移12例(1.5%),总转移率为32.7%。其中,转移率最高的为低分化癌/岛状癌,达53.4%。远处转移主要为乳头状癌、髓样癌、滤泡癌和低分化癌/岛状癌,转移部位主要为骨(5例)、肺(4例)、脑(2例)、肝(1例)。甲状腺各型恶性肿瘤的转移情况见表2。
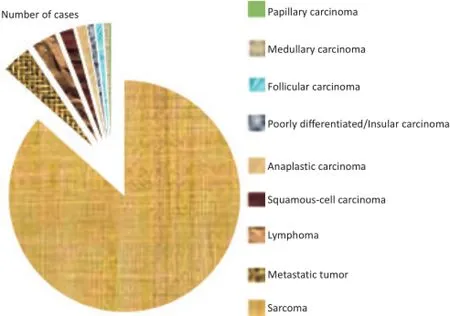
图4 甲状腺恶性肿瘤组织学类型构成情况Figure4 Histological types of malignant thyroid tumors
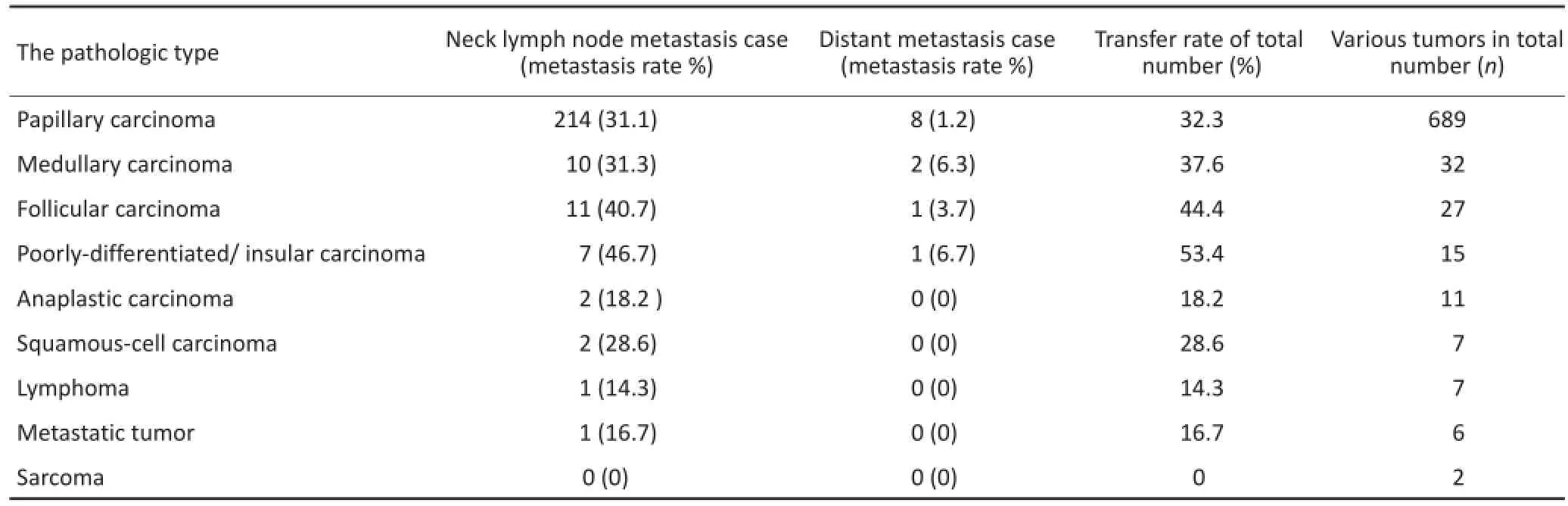
表2 甲状腺各型恶性肿瘤转移情况n(%)Table2 Metastasis rate of various thyroid malignant tumors n(%)
3 讨论
本研究分析结果显示,南充市2001年1月至2015年12月15年间甲状腺肿瘤患者中75.9%为良性肿瘤,24.1%为恶性肿瘤,良性和恶性比接近3∶1[4-5],明显高于郇琴[5]的研究报道。以3年为1阶段,甲状腺良恶性肿瘤患者例数均略成直线上升,诊断水平的提高是甲状腺肿瘤发病率快速增长的可能因素,但不应是唯一因素,辐射暴露、碘摄入量、遗传和基因变异都是可能的原因[4]。此外,还应考虑与近年来该地区医疗保险制度的普及完善、经济水平的不断提高、广大人民健康意识的加强以及影像诊断、CT导向穿刺活检技术水平的不断提高有关。每阶段甲状腺恶性肿瘤构成比逐渐上升,年龄≤35岁的年轻甲状腺恶性肿瘤患者的构成比较高(23.5%)。有报道显示在甲状腺肿瘤患者人群中,中、青年人群甲状腺恶性结节风险较老年人更高,提示对中、青年甲状腺结节患者应格外关注[5],进行积极有效的防治,做到早发现、早诊断、早治疗,从而改善患者预后。
3.1 甲状腺肿瘤年龄及性别分布特点
本研究结果显示,在3 299例甲状腺肿瘤中,男女之比为1∶4.8。甲状腺良性肿瘤为2 503例(5~84岁),中位年龄44岁,高发年龄为30~59岁,高峰年龄为40~49岁。男性良性肿瘤高发年龄30~59岁;女性高发年龄20~59岁。甲状腺恶性肿瘤为796例(11~87岁),中位年龄46岁,高发年龄为30~69岁,高峰年龄为40~49岁。男性恶性肿瘤高发年龄40~69岁,女性高发年龄30~69岁。可见在甲状腺良恶性肿瘤中,女性发病例数明显高于男性,高发年龄亦早于男性。这可能与女性体内雌激素水平较高,高发年龄段女性服用避孕药和外用雌激素的增加有关。Vivacqua等[6]研究提示雌激素可能导致甲状腺肿瘤新的分子机制,17β-雌二醇、染木料黄酮、4-羟基他莫西芬可通过G蛋白偶联受体30(G protein cou⁃pled receptor 30,GPR30)以及丝裂原激活蛋白激酶(mitogen-activated protein kinases,MAPK)途径促进甲状腺肿瘤细胞增殖。甲状腺肿瘤发病原因目前仍不清楚,但大量研究显示其与辐射暴露、原有甲状腺基础疾病(如桥本甲状腺炎等)、碘摄入量、生活环境、遗传和基因变异等因素有关[4,7-12]。
关于年轻人群甲状腺恶性肿瘤占甲状腺恶性肿瘤的比例,各研究报道结果不一,本研究结果为23.5%,高于张彩等[13]报道的13.0%~16.5%,而低于郇琴[5]统计分析中的36.6%[5]。研究显示,在甲状腺肿瘤患者人群中,中、青年人群甲状腺恶性结节风险较老年人更高[5]。因此,年轻患者甲状腺恶性肿瘤构成比偏高值得关注,漏诊或误诊均给患者带来极大危害。随着甲状腺超声和甲状腺肿块穿刺活检等技术的不断进步,影像及病理诊断水平不断提高,诊断甲状腺肿瘤的精度和准确性得到极大提高,建议20~60岁年龄段的普通人群至少每年行1次甲状腺检查,尽可能早期发现并确诊,提高治愈率。
3.2 甲状腺肿瘤组织学类型分布情况
15年期间,甲状腺良性肿瘤组织学类型构成比每年略有差异,以甲状腺腺瘤最为多见,其余类型较罕见且构成变化不大。近年来基础研究显示,与其他肿瘤类似,甲状腺肿瘤也经历从增生、良胜肿瘤到高分化癌最后转变为未分化癌的过程[3,5]。甲状腺恶性肿瘤组织学类型构成差异无统计学意义,仍以乳头状癌为主,并呈逐年增多趋势,其余类型所占比例均有一定波动。甲状腺肿瘤流行病学研究发现,甲状腺恶性肿瘤发病率连续增加均是由于甲状腺乳头状癌增加所致,而滤泡状甲状腺癌、未分化甲状腺癌和甲状腺髓样癌发病率无明显变化[1]。甲状腺肿瘤的发病人数逐年上升,每阶段甲状腺恶性肿瘤构成比逐渐上升,且年龄≤35岁的年轻甲状腺恶性肿瘤患者的所占比例较大,提示甲状腺肿瘤的早期筛查以及对甲状腺恶性肿瘤的控制面临着巨大挑战。
3.3 甲状腺肿瘤的颈部淋巴结转移及远处转移
关于甲状腺恶性肿瘤颈部淋巴转移及远处转移情况,大宗文献的Meta分析结果为21.2%~64.1%[14],俞炎平等[15]报道40例甲状腺癌,颈部淋巴结转移发生率达60.0%;谭红娜等[16]报道颈部转移淋巴结的发生率更高,达75.1%。本研究统计结果为32.7%,与李晓京等[17]报道的1 988例甲状腺小乳头状癌的颈部淋巴结转移结果(34.9%)相近。各研究结果的差异可能与样本量、病灶大小及病程长短等因素有关,这提示关于全人群的甲状腺肿瘤流行病学研究广泛开展是极为必要的。虽然局部淋巴结转移尚未构成威胁生命的因素,但如果不经治疗发生远处转移,会导致预后不佳。而淋巴结是否转移以及术后复发情况则影响着患者的治疗结局[18]。
3.4 甲状腺肿瘤的预后
虽然部分甲状腺良性肿瘤具有恶变潜能的特点,但经常规手术后患者复发的概率较低,预后好。大量文献研究表明,甲状腺恶性肿瘤的预后与年龄、肿瘤分期、肿瘤组织学类型、淋巴结转移、肿瘤侵犯程度、远处转移等因素密切相关[3,12,19-21]。年龄对预后的影响较大,年轻人群预后较好。甲状腺恶性肿瘤的高发年龄为40~49岁,所以中、青年人群甲状腺恶性结节风险较老年人更高,但是老年患者甲状腺癌的预后明显较中青年人差。这是因为一方面随着年龄增长,恶性程度最低的乳头状癌的恶性程度也会增加[3];另一方面,甲状腺癌的其他恶性程度高的病理类型如低分化癌、未分化癌等亦多见于老年人。此外,甲状腺恶性肿瘤临床分期越晚、淋巴结转移数量越多、肿瘤组织学类型恶性程度越高或合并远处转移的患者,其预后越差。尽管甲状腺肿瘤不是南充地区主要的肿瘤类型,但是近年来发病人数的大幅上升仍然值得进一步关注。同时,与其他肿瘤不同,甲状腺良恶性肿瘤经过标准化治疗,大多预后较好。本研究建议,在甲状腺肿瘤的一级预防工作中,一方面仍要积极寻找相关危险因素;另一方面应当针对20~60岁普通人群加强肿瘤相关的健康教育。此外,在进行二、三级预防时依然应当遵循早发现、早诊断、早治疗的“三早”策略。针对甲状腺良性疾病及其相关的其他疾病患者应采取正规及时的治疗手段,从而尽可能控制甲状腺恶性肿瘤的发生、发展。
[1]Pellegriti G,Frasca F,Regalbuto C,et al.Worldwide increasing inci‐dence of thyroid cancer:update on epidemiology and risk factors [J].J Cancer Epidemi,2013,2013(1):965212.
[2]Peng YF,Xie HY,Shan YF,et al.Bibliometric analysis of thyroid neo‐plasms research,2004‐2013[J].J Prev Med Inf,2015,31(12):1007‐1012.[彭一帆,谢海燕,山院飞,等.2004‐2013年国际甲状腺癌文献计量分析[J].预防医学情报杂志,2015,31(12):1007‐1012.]
[3]Liu TH.Diagnostic pathology[M].The third edition.Beijing:Peo‐ple's Medi Publishing Press,2013:411‐418.[刘彤华,主编.诊断病理学[M].第3版.北京:人民卫生出版社,2013:411‐418.]
[4]Yan YQ.The analysis of the prevalences and reasons of the global thyroid nodules and thyroid carcinoma[J].Chin J Endemiol,2013, 32(3):239‐240.[阎玉芹.全球甲状腺结节及甲状腺癌的流行趋势及其原因分析[J].中华地方病学杂志,2013,32(3):239‐240.]
[5]Huan Q.Epidemiological characteristics of thyroid nodules and risk factors of malignant nodules:a retrospective study from 6304 surgical cases[D].Shandong:Int Medi Shandong Uni(Endocrinology and Metabolism):2014.[郇琴.6 304例甲状腺结节患者流行病学特点及恶性结节危险因素分析[D].山东:山东大学内科学(内分泌和代谢病学):2014.]
[6]Vivacqua A,Bonofiglio D,Albanito L,et al.17 beta estradiol,genis‐tein and 4‐hydroxytamoxifen induce the proliferation of thyroid cancer cells through the g protein‐coupled receptor GPR30[J].Mol Pharmacol,2006,70:1414‐1423.
[7]Tai P,Mould R,Prysyazhnyuk A,et al.Descriptive epidemiology of thyroid carcinoma[J].Curr Oncol,2003,10(1):54‐65.
[8]Adami HO,Hunter D,Trichopoulos D.Textbook of cancer epidemi‐ology[M].New York.Oxford Uni Press,2008,57(2):322.
[9]Han L,Jiang B,Xu XJ,et al.Risk factors and treatment of multifocal thyroid cancer[J].Chin J Ophthalmol Otorhinol,2016,16(5):322‐325.[韩靓,蒋斌,徐新江,等.多灶性甲状腺癌的危险因素评估和治疗策略[J].中国眼耳鼻喉科杂志,2016,16(5):322‐325.]
[10]Mintziori G,Adamidou F,Kita M.Hashimoto's thyroiditis and papillary thyroid cancer:poly‐glandular hints[J].Trends Endocrinal Metab,2015, 26(8):395.
[11]ZhaoHP,JiangCX,ZhaoCG,et al.Changeinincidences of nodular goiter and thyroid adenoma‐analysis on clinicopathologic materials for 25 years in general hospital of Tianjin medical university[J].Chin J En‐docrinol Metab,2003,19(5):375‐379.[赵海平,江昌新,赵春歌,等.结节性甲状腺肿、甲状腺腺瘤发病率的变化—天津医科大学总医院25年临床病理资料分析[J].中华内分泌代谢杂志,2003,19(5):375‐379.]
[12]Li Y,Jiang CX,Tan YB,et al.Change in the incidence of thyroid malignant tumors‐analysis on clinicopathologic data for 27 years in general hospital of Tianjin medical university[J].Chin J Endocrinol Metab, 2006,22(2):105‐109.[李颖,江昌新,谭郁彬,等.甲状腺恶性肿瘤病理诊断率的变化—天津医科大学总医院27年病理资料分析[J].中华内分泌代谢杂志,2006,22(2):105‐109.]
[13]Zhang C.The incidence analysis of thyroid cancer in dinghai of Zhoushan city from 2010 to 2014[J].Chronic Pathematology J, 2015,16(5):577‐581.[张彩.舟山市定海区2010‐2014年甲状腺癌发病情况分析[J].慢性病学杂志,2015,16(5):577‐581.]
[14]Qu N,Zhang L,Ji QH,et al.Risk factors for central compartment lymph node metastasis in papillary thyroid microcarcinoma:a Meta Analysis [J].World J Surg,2015,39(10):2459‐2470.
[15]YuYP,Kuang PD,Zhang L,et al.Theanalysis of thyroidmicro‐carcinoma CT performance[J].Chin J Radio,2010,44(10):1049‐1053.[俞炎平,邝平定,张亮,等.小甲状腺癌的CT表现分析[J].中华放射学杂志,2010, 44(10):1049‐1053.]
[16]Tan HN,Gu YJ,Peng WJ,et al.The CT manifestations and pathologic contrast analysis of thyroid papillary carcinoma[J].Chin J of Radiol‐ogy,2009,43(8):799‐804.[谭红娜,顾雅佳,彭卫军,等.甲状腺乳头状癌的CT表现与病理对照分析[J].中华放射学杂志,2009,43(8): 799‐804.]
[17]Li XJ,Yang L,Ma BL.Risk factors for central lymph node metastasis in 1988 papillary thyroid microcarcinoma patients[J].J Clin Otorhino‐laryngol Head Neck Surg(China),2017,31(1):52‐57.[李晓京,杨乐,马斌林.1988例甲状腺微小乳头状癌颈部中央区淋巴结转移危险因素分析[J].临床耳鼻咽喉头颈外科杂志,2017,31(1):52‐57.]
[18]Ardito G,Revelli L,Giustozzi E,et al.Aggressive papillary thyroid mi‐cro‐carcinoma;prognostic factors and therapeutic strategy[J].Clin Nucl Med,2013,38(1):25‐28.
[19]Yi DD,Huang T,Song P,et al.Recurrence effect of different surgical operations types on papillary thyroid microcarcinoma:a meta‐anal‐ysis[J].J Southeast Univ(Med Sci Edi),2017,36(1):48‐52.[伊丹丹,黄韬,宋鹏,等.甲状腺微小乳头状癌手术方式对肿瘤复发影响的Meta分析[J].东南大学学报(医学版),2017,36(1):48‐52.]
[20]Tunca F,Sormaz IC,Iscan Y,et al.Comparison of histopathological features and prognosis of classical and follicular variant papillary thyroid carcinoma[J].J Endocrinol Invest,2015,38(12):1327‐1334.
[21]Chang YW,Kim HS,Jung SP,et al.Significance of micrometastases in the calculation of the lymph node ratio for papillary thyroid cancer [J].Ann Surg Treat Res,2017,92(3):117‐122.
(2017‐02‐07收稿)
(2017‐03‐24修回)
(编辑:孙喜佳校对:武斌)
Clinicopathologic analysis of 3 299 patients with thyroid tumors in Nanchong
Yan QI,Wei PENG,Ying LIAO,Zumao LI
Department of Pathology,North Sichuan Medical College,Nanchong 637000,China
Zumao LI;E‐mail:lizumao@163.com
Objective:To determine the incident tendency and constituent ratio of thyroid tumors,patient age,and histology,as well as present scientific data for the prevention and treatment of thyroid tumors in Nanchong.Methods:Data were collected in the Affili‐ated Hospital of North Sichuan Medical College from 2001 to 2015.Microsoft Excel and SPSS 17.0 were used to analyze the data statis‐tically.Results:A total of 3 299 cases of thyroid tumors were observed for a span of 15 years.The cases of benign tumors were 2 503, while those of malignant tumors were 796.Most cases of benign(33.0%)and malignant(27.3%)tumors occurred in the 40‐49 age group.At 35 years old and below,the proportion of patients with thyroid malignant tumors was 23.5%.The number of male patients was 566,while that of female patients was 2 733,resulting in a male‐to‐female ratio of 1:4.8.Conclusion:As the incidence of thyroid tumors increase every year,so does the constituent ratios of thyroid malignant tumors.The onset of tumors in men and women were significantly different.These findings should attract more clinicians'and preventive researchers'attention.Targeted detection,preven‐tion,and control need to be carried out immediately.
thyroid tumor,clinical pathology,statistical analysis,constituent ratio

10.3969/j.issn.1000-8179.2017.08.130
漆燕专业方向为消化系统肿瘤的病理学研究。E-mail:qiyan@163.com
川北医学院病理学教研室(四川省南充市637000)通信作者:李祖茂lizumao@163.com
