肿瘤细胞减灭加腹腔热灌注化疗术后静脉血栓栓塞症的预防*
2017-05-17彭开文刘九洋
彭开文 张 倩 刘九洋 李 雁②
肿瘤细胞减灭加腹腔热灌注化疗术后静脉血栓栓塞症的预防*
彭开文①张 倩①刘九洋①李 雁①②
目的:评估行肿瘤细胞减灭术(cytoreductive surgery,CRS)加腹腔热灌注化疗(hyperthermic intraperitoneal chemotherapy,HIPEC)治疗的腹膜癌患者静脉血栓栓塞症(venous thromboembolism,VTE)发生风险,研究术后早期主/被动活动联合间歇充气加压按摩对VTE的预防效果。方法:对2015年5月至2016年8月武汉大学中南医院肿瘤科收治的120例胃肠道及妇科肿瘤等来源的腹膜癌患者行CRS+HIPEC治疗,使用Caprini血栓风险评估模型评价VTE风险,所有患者采取早期肢体主/被动活动及间歇充气加压按摩治疗,记录分析VTE相关事件。结果:患者中位Carprini评分为12(10~16)分,均为VTE极高危组,在3个月的随访中仅1例患者发生深静脉血栓,经药物治疗后痊愈。结论:腹膜癌患者VTE风险极高,术后早期足背曲/跖曲及扩胸等主/被动运动联合间歇充气加压按摩,可有效预防VTE。
静脉血栓栓塞症物理预防腹膜癌肿瘤细胞减灭术腹腔热灌注化疗
静脉血栓栓塞症(venous thromboembolism,VTE),包括深静脉血栓(deep venous thrombosis,DVT)和肺栓塞(pulmonary embolism,PE),是肿瘤患者常见的并发症和死因[1]。肿瘤患者VTE发生率明显高于非肿瘤人群(1.8%vs.0.8%),随着肿瘤进展,风险更高,T4期肿瘤患者发生VTE的相对危险度是普通人群的27.7倍,化疗会使VTE发生率提高16.2倍,手术则会使之提高4.1倍[2]。
经过几十年的探索研究,对腹膜癌(peritonealcarcinomatosis,PC)的认识发生了巨大转变,并发展出以肿瘤细胞减灭术(cytoreductive surgery,CRS)加腹腔热灌注化疗(hyperthermic intraperitoneal chemo⁃therapy,HIPEC)为主的综合诊疗体系。但是,同普通腹盆腔手术相比,其术后并发症及死亡率仍较高。在现有的两篇研究CRS+HIPEC后VTE的文献中,一篇报道10%(6/60)的患者发生VTE[3],另一篇报道4.4%(25/562)的患者被诊断为肺栓塞[4]。尚缺乏更多的文献研究CRS+HIPEC后VTE的防治。
作为国内腹膜癌专业诊疗中心之一,本课题组已完成CRS+HIPEC治疗腹膜癌的系列临床研究[5-7]。在过去的两年中,本课题组对在本中心行CRS+HIPEC治疗的全部患者采取以术后早期主/被动活动联合间歇充气加压按摩为主的VTE预防措施,本研究旨在评估这些措施的有效性,以期提高该治疗的安全性。
1 材料与方法
1.1 临床资料
收集2015年5月至2016年8月在武汉大学中南医院肿瘤科行CRS+HIPEC治疗的120例患者的临床资料。所有患者均经病理确诊腹膜癌,且经过实验室检查、CT、数字消化道造影等充分评估后行CRS+ HIPEC治疗。入组标准:1)年龄20~75岁;2)KPS评分>60分;3)血常规、肝肾功能、凝血等无明显异常;4)心肺等主要器官脏器可耐受手术。排除标准:1)任何的肺、肝、脑、骨、腹膜后淋巴结等转移;2)术前影像学检查提示系膜挛缩。本研究经武汉大学中南医院伦理委员会批准,所有患者均签署知情同意书。
1.2 方法
1.2.1VTE风险评估Caprini血栓风险评估模型[8]被用于VTE风险评估,其中0~1分为低危组、2分为中危组、3~4分为高危组、≥5分为极高危组。患者在术前均行下肢血管彩色多普勒超声检查,且出现胸痛、呼吸困难、下肢肿胀或疼痛等VTE可疑症状后,均立即行胸部CT和下肢血管超声检查。CT和/或彩色多普勒超声提示肺血管及下肢血管血栓形成,即被确诊为PE或DVT,药物性抗凝和/或溶栓措施也仅用于被确诊VTE的患者。
1.2.2 手术治疗方法所有的CRS+HIPEC治疗操作均由腹膜癌诊疗专业团队完成,患者全麻后摆截石位或“大”字位,取剑突至耻骨联合的长正中切口,开腹后探查并进行腹膜癌指数(peritoneal cancer index,PCI)评分,能完全肿瘤减灭者行根治性切除,不能完全减灭者,行最大程度CRS,手术结束后行细胞减灭程度评分(completeness of cytoreduction,CC)[9]。CRS完成后即行开放循环式HIPEC,将各种化疗药物分别溶于3000mL生理盐水,加热至(43±0.5)℃,以400mL/h流速分别循环30 min。HIPEC结束后行消化道重建,减张缝合切口,ICU监护,稳定后转普通病房。术后对HIPEC所致的腹膜刺激征行以下处理:1)充分引流腹腔内化疗液;2)经引流管腹腔内注入生理盐水稀释和冲洗化疗药物;3)经引流管腹腔内注射5%利多卡因5 mL及地塞米松5 mg。
1.2.3 术后VTE防治措施根据中国与国际肿瘤患者VTE防治指南[10-11]及患者治疗特点,本课题组建立了一套涵盖物理和药物的VTE综合防治体系。
对无VTE临床症状的患者,主要采取物理性预防措施(表1)。为了防治DVT,指导所有患者最大程度地使足背曲/跖曲,每组20次屈伸,每8小时1组,若患者不能独立完成,则医护人员辅助其运动。另外,所有患者每天10:00和16:00还进行间歇充气加压装置治疗各20 min。
为了防止PE,所有患者每天至少需行3组扩胸运动,每组≥40次。扩胸运动被分解为两部分:1)患者伸直双手,尽可能向上抬举;2)患者取坐位,肘关节屈曲,两手抬高与肩平齐,行上肢内收/外展活动。
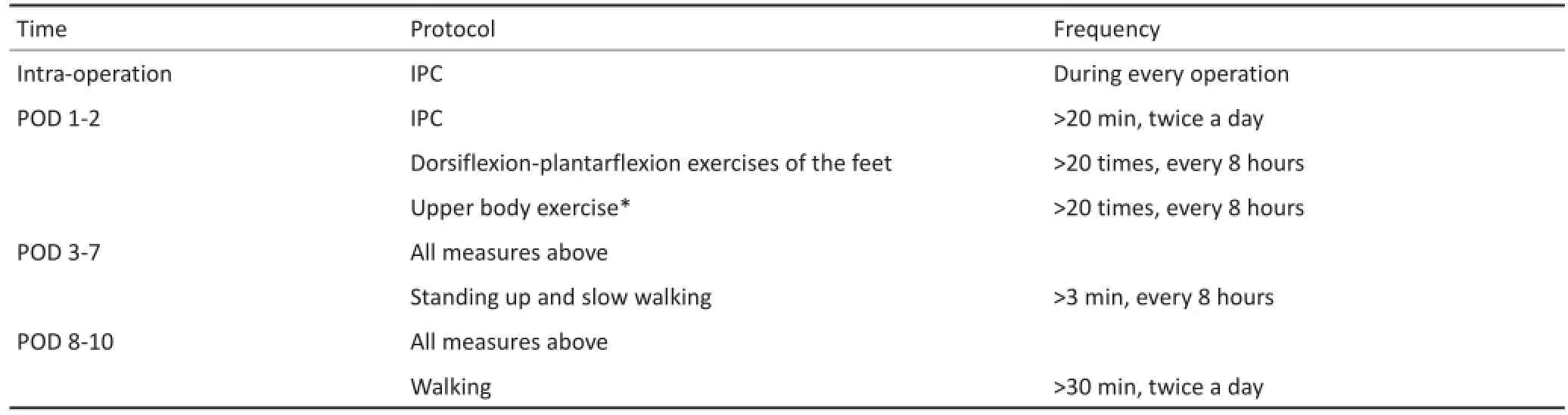
表1VTE物理预防措施Table1 Details of the systematic physiotherapy program
对有临床症状的VTE患者,根据指南[11]建议,首选皮下注射低分子肝素,2次/d,连续7~10 d,治疗期间,需密切监测患者凝血功能及引流管颜色变化情况,防治出血。
1.2.4 有效性研究指标重点关注VTE可疑症状,包括胸痛、呼吸困难、小腿肿胀或疼痛、发热等,如果发现小腿肿胀,需测量两侧髌骨下10 cm小腿周径。其他研究指标包括生命体征、下肢超声、血氧饱和度、胸部CT、凝血功能等。
1.2.5 随访所有患者进行常规定期随访,每月1次,随访3个月。随访内容包括体检、凝血功能,必要时行超声和CT检查,所有患者随访率为100%。
1.3 统计学分析
所有数据均使用SPSS 19.0软件进行统计学分析。其中计量资料用中位数(最小值-最大值)表示,分类资料用数量(%)表示,以P<0.05为差异具有统计学意义。
2 结果
2.1 临床资料结果
120例腹膜癌患者行CRS+HIPEC,其中包括10例(8.3%)胃癌、37例(30.8%)结直肠癌、13例(10.9%)上皮性卵巢癌或原发性腹膜癌、35例(29.2%)阑尾假粘液瘤、10例(8.3%)腹膜恶性间皮瘤、12例(10.0%)腹膜或腹膜后脂肪肉瘤、1例(0.8%)脐尿管癌、1例(0.8%)血管外皮细胞瘤、1例(0.8%)卵黄囊瘤腹膜转移癌(表2)。男性54例(45.0%),女性66例(55.0%),中位年龄53(21~81)岁。其中有5例(4.2%)患者既往有VTE病史及药物溶栓史,4例(3.3%)患者在术前被诊断为无症状性DVT。
2.2 治疗相关参数
所有患者中位PCI为20(1~39)分,92例(76.7%)患者达到彻底肿瘤细胞减灭,即CC0-1,切除率最高的器官为结肠(49.2%)、直肠(48.3%)、卵巢及输卵管(27.5%)。腹膜剥出常见于盆底腹膜(80.8%)、肠系膜(74.2%)、大/小网膜(70.0%)。见表3。
手术时间为10(4~19.5)h,HIPEC累及时间60 min,其中95例(79.2%)患者使用顺铂120 mg+丝裂霉素30 mg,16例(13.3%)使用多西他赛120 mg+丝裂霉素30 mg,3例(2.5%)使用多西他赛120 mg+顺铂120 mg。术后无患者发生HIPEC相关的压痛、反跳痛及肌紧张等腹膜刺激征表现。所有120例患者中,有113例(94.2%)行术中输血,包括24例(20.0%)行自体血输血,其中输红细胞4(0~16)单位,血浆600(0~2 000)mL,术中补液5 500(2 000~13 000)mL,出血500(20~4000)mL,总尿量1 500(400~5000)mL。
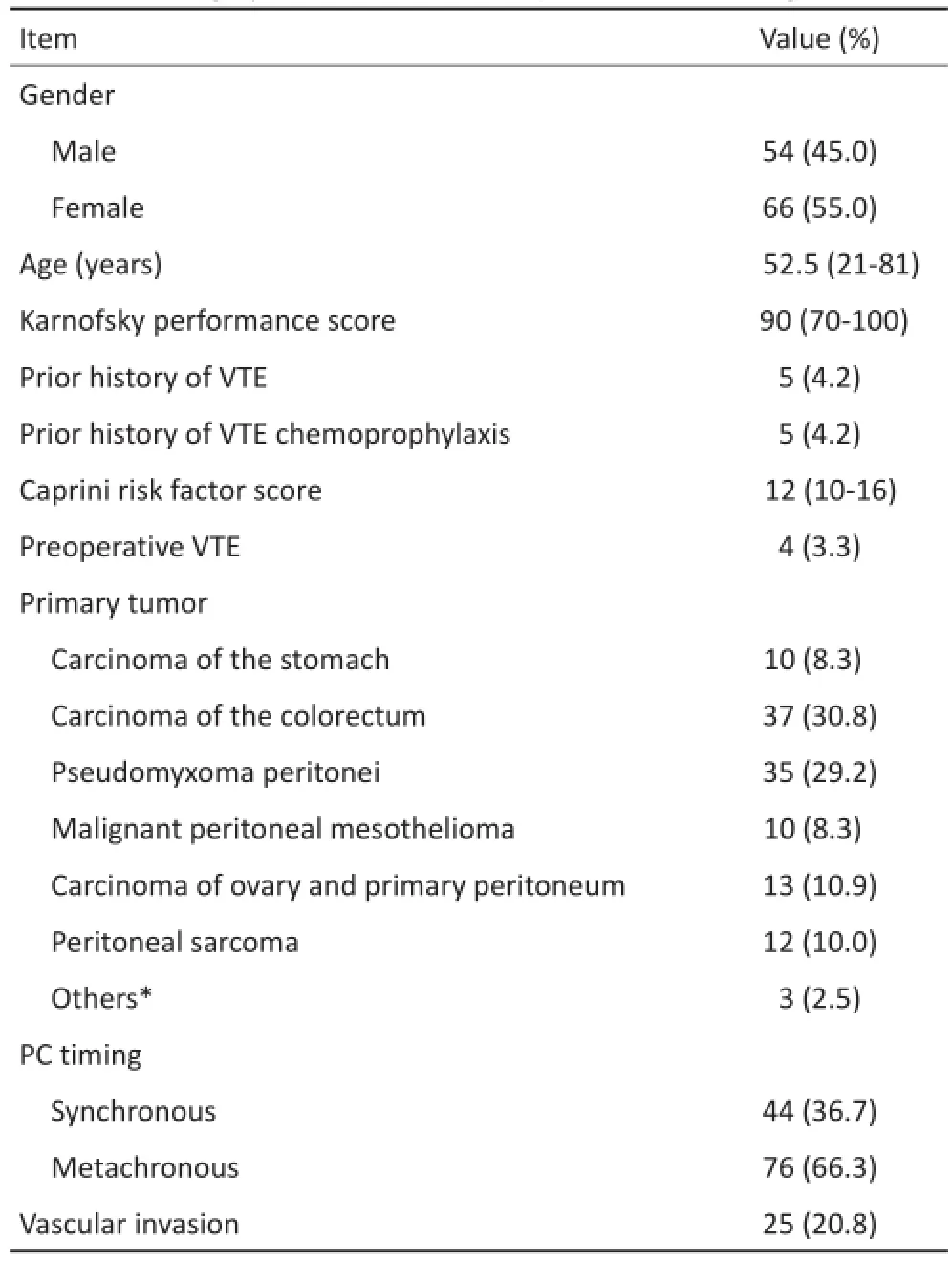
表2 患者临床信息统计表Table2 Demographic characteristics.n(%)or median(range)
2.3VTE风险评估
根据Caprini血栓风险评估模型,CRS+HIPEC治疗患者VTE主要危险因素包括:超过3 h的大手术(100.0%)、恶性肿瘤或正接受化疗(100.0%)、中心静脉通道(100.0%)、输血(94.2%);其他危险因素包括手术既往史、VTE既往史等(表4)。
所有患者均为VTE极高危,Carprini总分为12(10~16)分,分布情况见图1A,其中有98例(81.7%)为10~12分,22例(18.3%)为13~16分;胃癌、结直肠癌、卵巢癌、腹膜假粘液瘤、恶性间皮瘤、腹膜和/或腹膜后脂肪肉瘤等来源的腹膜癌患者Caprini评分分别为12.2、11.9、12.0、12.3、12.2和11.6分,差异均无统计学意义(P>0.05,图1B)。
2.4 血栓防治措施
防治血栓主要采取物理性措施,关键在早期上下肢主/被动活动。每位患者每天按要求分别行足背曲/跖曲和扩胸运动3个周期,即60次,每周累计至少420次。药物性措施如低分子肝素仅用于已被确诊的VTE患者,但所有患者采取间歇充气加压按摩治疗、早期肢体主/被动活动、早期下床活动等物理性预防性措施,并根据患者恢复情况逐渐递增(表1)。
2.5VTE相关结果
每周期物理治疗后,血氧饱和度上升2%~4%,心率提高5~15次/min。经如上综合预防措施,围手术期无症状性血栓事件发生,在3个月的随访事件内,仅1例(0.8%)患者出现下肢静脉血栓栓塞事件,具体见如下描述。
患者女性,57岁,有房颤病史3年,行心脏起搏器置入。入院诊断为原发性腹膜癌伴大量腹水,术前患者右小腿现凹陷性水肿,测髌骨下10 cm小腿周径,右侧较左侧粗4 cm,超声检查提示大隐静脉近心端血栓形成,遂行低分子肝素4100AXaIU皮下注射1周,直至症状消失。完善相关准备后患者接受CRS+HIPEC治疗,术中减压腹水约7000 mL,并行直肠、子宫及双附件、大小网膜、肝圆韧带、盆底腹膜、肠系膜表面肿瘤等切除。术后患者出现尿瘘,经二次手术修补后痊愈,但2个月后患者出现右踝肿胀,超声再次提示大隐静脉近心端血栓治疗后恢复再通,右胫后静脉、小腿肌间静脉血栓形成,因此再次行低分子肝素抗凝治疗,此后复查未再发生VTE。
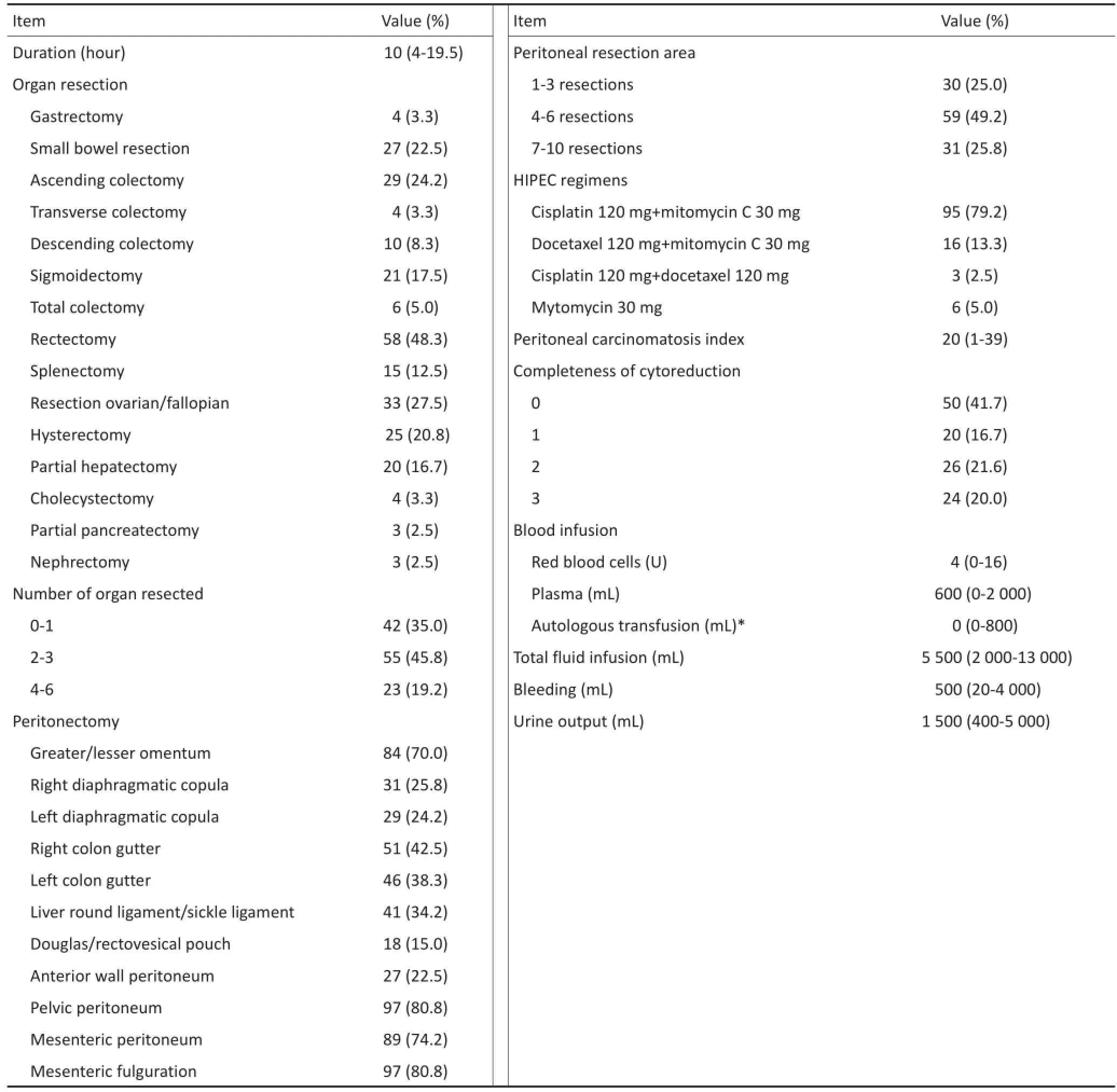
表3 手术相关数据Table3 Surgical details.n(%)or median(range)
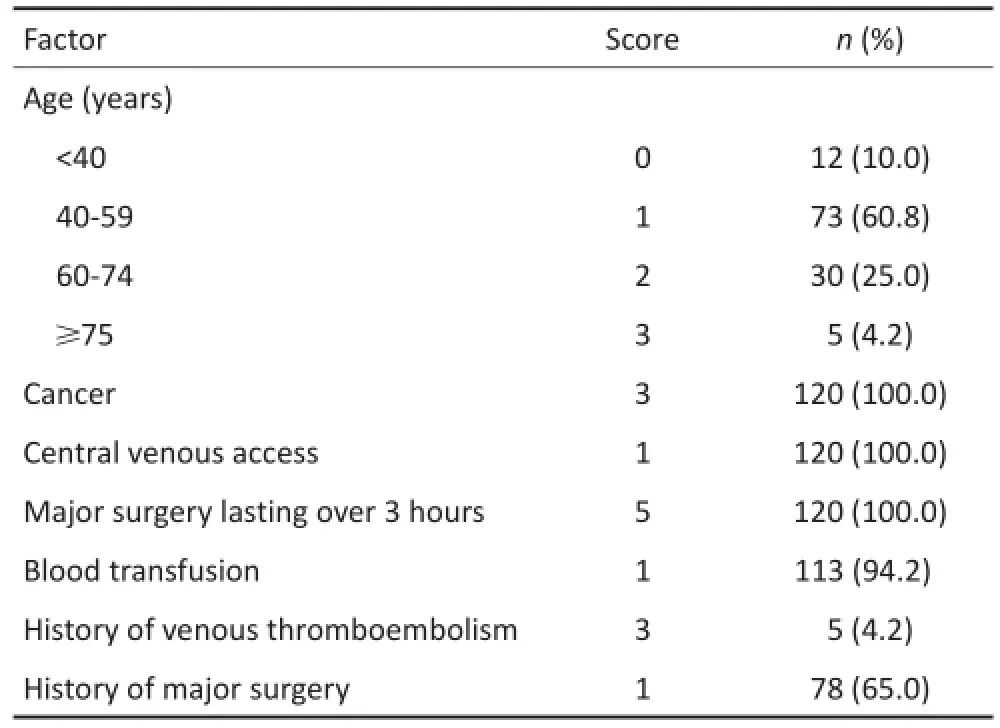
表4VTE主要风险因素分布Table4 Major risk factors in this study
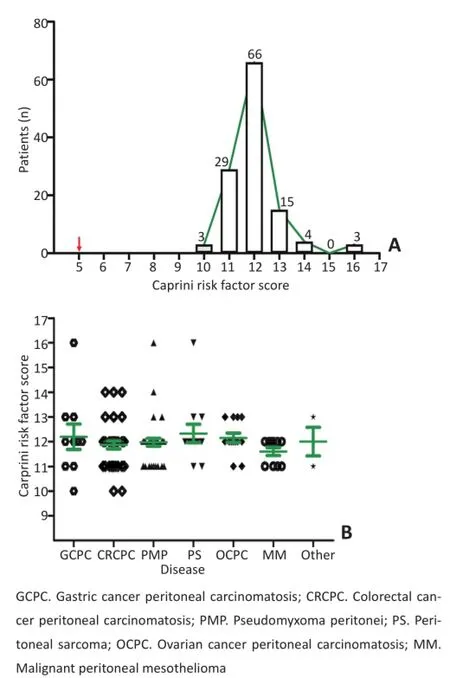
图1Caprini评分分布图(红色箭头示极高危)Figure1 Distribution of total Caprini risk factor score.The red arrow shows the highest risk score
3 讨论
VTE居所有肿瘤患者死亡原因第2位,仅次于肿瘤进展[12]。行CRS+HIPEC治疗的腹膜癌患者发生VTE风险极高,DVT发生率达11.1%[13],PE发生率达12.8%[14],且PE导致的术后死亡可达3.3%(1/30)[15]。因此,必须警惕VTE并采取系统性防治措施。
根据中国肿瘤患者血栓防治指南,对所有住院患者均推荐使用间歇充气加压装置或梯度加压弹力袜;对于Caprini评分≥3分的患者,推荐使用普通肝素/低分子肝素或X因子抑制剂[10]。国际指南推荐所有患者从术后2~12 h开始皮下注射低分子肝素,1次/d,连续使用7~10 d(Grade IA),不推荐单独使用物理性预防措施如间歇充气加压装置等(GradeⅡC)[11]。然而在这些指南中,术后早期主/被动运动的重要意义均未得到足够重视。
本研究VTE发生率为0.8%,明显低于另一项类似研究(10.0%)[3]。该研究中,患者均预防性皮下注射普通肝素并联合梯度加压弹力袜,而本研究中患者接受术后早期主/被动运动和间歇充气加压按摩治疗,低分子肝素仅用于已确诊的VTE患者。两者VTE发生率的差别反映了术后早期主/被动运动对VTE预防的重要意义。van Stralen等[16]研究也证明常规体育活动可明显降低VTE风险(OR:0.64,95%CI:0.58~0.71)。
根据Virchow理论,血流瘀滞、凝血功能增强和血管内皮损伤是血栓形成的三大因素[17]。本研究采用的物理性预防措施即通过干预前两个因素预防VTE:1)通过肌泵和胸泵作用加速静脉血流流速。Stein等[18]研究表明,无论患者取坐位还是平卧位,踝关节运动均可使下肢静脉血流增快。2)通过改变血浆成分使凝血功能减弱。Jahangard等[19]研究发现,短期有氧运动可降低纤维蛋白原、血管性血友病因子、纤溶酶原激活物抑制剂-1,且增加凝血酶原时间、部分凝血酶原时间、组织纤溶酶原激活物。另外,Chen等[20]研究发现低负荷运动可以通过抑制炎性反应预防血栓形成。
本研究尚有许多不足之处,如样本量偏小,缺乏对照组等。本研究探索了经CRS+HIPEC治疗的腹膜癌患者VTE防治策略,且关注研究术后早期主/被动活动联合间歇充气加压装置预防VTE的意义。
综上所述,行CRS+HIPEC治疗的腹膜癌患者VTE风险极高,术后早期足背曲/跖曲及扩胸等主/被动运动可有效预防VTE,这些安全易行、经济可靠的措施值得临床推广。
[1]De Martino RR,Goodney PP,Spangler EL,et al.Variation in throm‐boembolic complications among patients undergoing commonly performed cancer operations[J].J Vasc Surg,2012,55(4):1035‐1040.
[2]Cronin‐Fenton DP,Sondergaard F,Pedersen LA,et al.Hospitalisation for venous thromboembolism in cancer patients and the general population:a population‐based cohort study in Denmark,1997‐2006 [J].Br J Cancer,2010,103(7):947‐953.
[3]Lanuke K,Mack LA,Temple WJ.A prospective evaluation of venous thromboembolism in patients undergoing cytoreductive surgery and hyperthermic intraperitoneal chemotherapy[J].Can J Surg,2009,52(1):18‐22.
[4]Vukadinovic V,Chiou JD,Morris DL.Clinical features of pulmonary emboli in patients following cytoreductive surgery(peritonectomy) and hyperthermic intraperitoneal chemotherapy(hipec),a single centre experience[J].Eur J Surg Oncol,2015,41(5):702‐706.
[5]Yang XJ,Huang CQ,Suo T,et al.Cytoreductive surgery and hyper‐thermic intraperitoneal chemotherapy improves survival of pa‐tients with peritoneal carcinomatosis from gastric cancer:final re‐sults of a phase III randomized clinical trial[J].Ann Surg Oncol, 2011,18(6):1575‐1581.
[6]Sun JH,Ji ZH,Yu Y,et al.Cytoreductive surgery plus hyperthermic intraperitoneal chemotherapy to treat advanced/recurrent epitheli‐al ovarian cancer:results from a retrospective study on prospec‐tively established database[J].Transl Oncol,2016,9(2):130‐138.
[7]Huang CQ,Yang XJ,Yu Y,et al.Cytoreductive sugery plus hyperther‐mic intraperitoneal chemotherapy improves survival for patients with peritoneal carcinomatosis from colorectal cancer:a phase II study from a Chinese center[J].PLoS One,2014:e108509.
[8]Caprini JA.Risk assessment as a guide to thrombosis prophylaxis [J].Curr Opin Pulm Med,2010,16(5):448‐452.
[9]Jacquet P,Sugarbaker PH.Clinical research methodologies in diag‐nosis and staging of patients with peritoneal carcinomatosis[J]. Cancer Treat Res,1996,82:359‐374.
[10]Expert Consensus on Tumor and Thromboembolism from Chinese Society of Clinical Oncology.Guidelines on prevention and treat‐ment of tumor‐associated venous thromboembolism in China(Ver‐sion 2015)[J].Chin J Pract Int Med,2015,35(11):907‐920.[中国临床肿瘤学会肿瘤与血栓专家共识委员会.中国肿瘤相关静脉血栓栓塞症预防与治疗专家指南[J].中国实用内科杂志,2015,35 (11):907‐920.]
[11]Farge D,Debourdeau P,Beckers M,et al.International clinical prac‐tice guidelines for the treatment and prophylaxis of venous throm‐boembolism in patients with cancer[J].J Thromb Haemost,2013, 11(1):56‐70.
[12]Khorana AA,Francis CW,Culakova E,et al.Thromboembolism is a leading cause of death in cancer patients receiving outpatient che‐motherapy[J].J Thromb Haemost,2007,5(3):632‐634.
[13]Lord AC,Shihab O,Chandrakumaran K,et al.Recurrence and out‐come after complete tumour removal and hyperthermic intraperi‐toneal chemotherapy in 512 patients with pseudomyxoma perito‐nei from perforated appendiceal mucinous tumours[J].Eur J Surg Oncol,2015,41(3):396‐399.
[14]Dagbert F,Thievenaz R,Decullier E,et al.Splenectomy increases postoperative complications following cytoreductive surgery and hyperthermic intraperitoneal chemotherapy[J].Ann Surg Oncol, 2016,23(6):1980‐1985.
[15]Sparks DS,Morris B,Xu W,et al.Cytoreductive surgery and heated intraperitoneal chemotherapy for peritoneal carcinomatosis sec‐ondary to mucinous adenocarcinoma of the appendix[J].Int Surg, 2015,100(1):21‐28.
[16]van Stralen KJ,Le Cessie S,Rosendaal FR,et al.Regular sports activi‐ties decrease the risk of venous thrombosis[J].J Thromb Haemost, 2007,5(11):2186‐2192.
[17]Virchow R.Phlogose und thrombose in gefassystem[J].In:Meidinger Sohn,editor.Gesammelte Abhandlungen zur Wissenschaftlichen Medicin.Berlin:Meidinger Sohn,1856:458.
[18]Stein PD,Yaekoub AY,Ahsan ST,et al.Ankle exercise and venous blood velocity[J].Thromb Haemost,2009,101(6):1100‐1103.
[19]Jahangard T,Torkaman G,Ghoosheh B,et al.The effect of short‐term aerobic training on coagulation and fibrinolytic factors in sedentary healthy postmenopausal women[J].Maturitas,2009,64(4):223‐227.
[20]Chen YW,Apostolakis S,Lip GY.Exercise‐induced changes in inflam‐matory processes:Implications for thrombogenesis in cardiovascu‐lar disease[J].Ann Med,2014,46(7):439‐455.
(2016‐12‐15收稿)
(2017‐04‐05修回)
(编辑:武斌校对:周晓颖)
Venous thromboembolism prevention for peritoneal carcinomatosis patients treated with cytoreductive surgery and hyperthermic intraperitoneal chemotherapy
Kaiwen PENG1,Qian ZHANG1,Jiuyang LIU1,Yan LI1,2
1Department of Oncology,Zhongnan Hospital of Wuhan University,Hubei Key Laboratory of Tumor Biological Behaviors&Hubei Can‐cer Clinical Study Center,Wuhan 430071,China;2Department of Peritoneal Cancer Surgery,Beijing Shijitan Hospital,Capital Medical University,Beijing 100038,China
Yan LI;E‐mail:liyansd 2@163.com
Objective:To assess the venous thromboembolism(VTE)risk and evaluate the effectiveness of combined physical exercise and intermittent pneumatic compression device treatment in thromboprophylaxis among peritoneal carcinomatosis(PC)patients treated by cytoreductive surgery(CRS)and hyperthermic intraperitoneal chemotherapy(HIPEC).Methods:A total of 120 CRS+HIPEC procedures were performed on 120 consecutive patients with PC from gastrointestinal and gynecological malignancies.The Caprini risk factor score was adopted to evaluate the VTE risk for each patient.For VTE prevention,a systematic physiotherapy program com‐prising active exercises of both arms and legs,as well as intermittent pneumatic compression device treatment,was developed.This physiotherapy was applied to all patients,and the VTE‐related events were recorded and analyzed.Results:The median Caprini risk factor score was 12(range,10‐16);all patients were at the highest VTE risk.The systematic physiotherapy program was applied to all patients during the perioperative period,and no clinically symptomatic VTE events were observed during the hospitalization treatment after operation.During the 3‐month follow‐up period,only 1 of the 120 patients developed right‐leg deep‐vein thrombosis,which was cured after drug treatment.Conclusion:PC patients treated by CRS+HIPEC are at the highest risk for VTE.The systematic physiothera‐py program can effectively prevent VTE in such patients.
venous thromboembolism,physiotherapy,peritoneal carcinomatosis,cytoreductive surgery,hyperthermic intraperitoneal chemotherapy

10.3969/j.issn.1000-8179.2017.08.421
彭开文专业方向为肿瘤生物学研究。E-mail:pk-even@whu.edu.cn
①武汉大学中南医院肿瘤科,肿瘤生物学行为湖北省重点实验室,湖北省肿瘤医学临床研究中心(武汉市430071);②首都医科大学附属北京世纪坛医院腹膜肿瘤外科
*本文课题受2013年湖北省医学领军人才培养工程项目(编号:[2013]4号)和教育部博士点基金(编号:20120141110042)资助
李雁liyansd2@163.com
This work was supported by Hubei Province's Outstanding Medical Academic Leader Program(No.[2013]4)and the Science Fund for Doctorate Mentors by China's Ministry of Education(No.20120141110042)
