改进宫腹腔镜诊治输卵管性不孕症的疗效评价及对应激因子与炎症因子的影响
2017-05-15王改琴王晓宁
王改琴, 党 淼, 耿 俐, 王晓宁, 崔 琨
(1.解放军第三医院妇产科, 陕西 宝鸡 7210042.陕西中医药大学第二附属医院产科, 陕西 咸阳 712000)
改进宫腹腔镜诊治输卵管性不孕症的疗效评价及对应激因子与炎症因子的影响
王改琴1, 党 淼2, 耿 俐1, 王晓宁1, 崔 琨1
(1.解放军第三医院妇产科, 陕西 宝鸡 7210042.陕西中医药大学第二附属医院产科, 陕西 咸阳 712000)
目的:研究改进宫、腹腔镜诊治卵管性不孕症的疗效评价及对应激因子与炎症因子的影响。方法:选取2014年8月至2015年8月我院接诊的80例输卵管性不孕症患者作为本次研究对象。对照组采用传统宫、腹腔镜诊治,观察组采用改进宫、腹腔镜诊治,观察两组患者手术情况,治疗前后应激水平肾上腺素(E)、皮质醇(Cor)、促甲状腺激素(TSH),炎症因子白介素-2(IL-2)、白介素-6(IL-6)、白介素-8(IL-8)、C反应蛋白(CRP),治疗疗效。结果:观察组输卵管通畅率、宫内妊娠率大于对照组,再次异位妊娠率小于对照组[92.50%(37/40)vs75.00%(30/40)、95.00%(38/40)vs75.00%(30/40)、5.00%(2/40)vs22.50%(9/40)](P<0.05);观察组E、Cor小于对照组,TSH大于对照组[(96.16±10.25)ng/mL vs(152.17±16.03)ng/mL、(146.86±18.97)ng/mL vs(236.16±23.17)ng/mL、(3.10±0.50)mU/L vs(1.82±0.32)mU/L] (P<0.05);观察组IL-2、IL-6、IL-8、CRP小于对照组[(17.80±2.21)pg/mL vs(29.07±4.70)pg/mL、(43.21±5.86)pg/mL vs(54.26±6.23)pg/mL、(183.25±34.20)pg/mL vs(213.97±50.65)pg/mL、(5.03±0.81)pg/mL vs(6.12±0.90)pg/mL] (P<0.05);观察组总有效率优于对照组95.00%(38/40)vs75.00%(30/40)(P<0.05)。结论:改进宫、腹腔镜诊治卵管性不孕症的疗效显著,可减少应激因子与炎症因子的表达,有利于患者的预后。
宫腹腔镜诊治; 输卵管性不孕症; 疗效评价; 应激因子; 炎症因子
不孕症是许多家庭的一大困扰,会影响女性的健康和家庭的和谐。输卵管性不孕临床症状主要为婚后不孕,出现痛经、腹部不适、月经长期不调及延长、白带增多的情况,影响患者的健康,降低患者的生活质量[1]。近年来,随着时间和女性观念的变换,其发病率也逐渐呈上升的趋势。其发病机制较复杂,涉及多个领域,其中输卵管不孕、内分泌异常不孕、子宫性不孕较多,有研究表明,输卵管梗阻是导致女性不孕的主要原因。临床上对于治疗输卵管性不孕的方法有很多,但其治疗疗效各不同,传统的输卵管通液术治疗输卵管性不孕患者无法达到预期的效果,会导致患者输卵管积水和逆行感[2,3]。有研究表明,宫腔镜与腹腔镜联合治疗,能够疏通输卵管阻塞,将粘连分离,使输卵管通畅。为了改善患者的病况,提高患者的生活质量,本实验研究宫腔镜联合腹腔镜治疗输卵管性不孕患者的治疗效果。现报道如下。
1 资料与方法
1.1 一般资料:选取2014年8月至2015年8月我院接诊的80例输卵管性不孕症患者作为本次研究对象。纳入标准[4]:①经子宫输卵管造影确诊为输卵管不孕患者;②性生活正常患者;③无其他器官性疾病;④无精神疾病;排除标准:①患有肿瘤疾病;②输卵管卵肿患者;③患有先天性生殖器官障碍;④排卵功能异常患者;⑤男方不育。按照随机数表法分为观察组和对照组,观察组40例,年龄25~42岁,平均年龄(30.23±2.01)岁,其中原发性不孕17例,继发性不孕23例;对照组40例,年龄24~42岁,平均年龄(29.03±2.10)岁,其中原发性不孕16例,继发性不孕24例;两组患者均同意本次研究,本次研究已通过我院伦理委员会批准进行,两组患者在年龄、并发症上无显著差异(P>0.05),可进行对比分析。
1.2 方法:两组患者均在月经后3~7d手术治疗,通过心电图、妇科检查及心电图等检查确认无手术禁忌,术前6h禁食,采用250mg甘露醇清洁患者的肠道,在术前4h采用200μg塞米索前列醇片填于患者的阴道软化宫颈,术前30min采用0.5mg阿托品、0.1g苯巴比妥钠给患者进行肌肉注射。均采用全身麻醉,膀胱截石位,建立气腹,膨宫介质采用5%葡萄糖液,膨宫压力为80~120mmHg,将患者宫颈适当扩张后置入宫腔镜,通过宫腔镜了解患者的输卵管是否闭塞,宫腔性状是否畸形。对照组采用传统宫、腹腔镜诊治,对于输卵管积水患者,采用电凝棒在患者输卵管造口伞端,将新形成的输卵管伞端开口游离缘外浆膜面做环形点状电凝,在腔内缝合2~3针使伞端外翻。对于子宫内膜异位症、卵巢囊肿、子宫肌瘤、宫腔粘连等疾病在镜下进行相应手术治疗。观察组采用改进宫、腹腔镜诊治,对于盆腔粘连的患者,将粘连充分分离,恢复患者子宫、输卵管、卵巢的正常位置,粘连严重的患者采用由浅入深、从易到难的原则。给予输卵管积水患者,将稀释后的亚甲蓝腔镜注入来观察患者的输卵管是否通畅,将积水输卵管的顶端最膨大处视为伞端,然后在最菲薄处进行十字形切口,在输卵管黏膜面与浆膜面间断采用2-0无损伤可吸收缝线进行缝合,并外翻呈袖套状,若伞端处有亚甲蓝流出则表示造口成功。对于近端梗阻患者,将日本泰尔茂黑泥鳅超滑导丝RF×GA35153M通过宫腔镜导管插入,在腹腔镜的观察下,于梗阻部位进行轻柔的往返推移,感到有阻力时,适当的加大力度直至阻力消失,然后拔出导丝,将亚甲蓝再次注入,若伞端处有亚甲蓝流出则表示治疗成功。将患者腹腔镜内的美蓝液吸干净后,将聚乳酸防粘连凝胶经宫腔镜向腹腔内注入,给予术前粘连较严重处于腹部穿刺口向盆腔内注入防粘连凝胶。
1.3 观察指标:观察两组患者手术情况,治疗前后应激水平肾上腺素(E)、皮质醇(Cor)、促甲状腺激素(TSH),炎症因子白介素-2(IL-2)、白介素-6(IL-6)、白介素-8(IL-8)、C反应蛋白(CRP),治疗疗效。采用放射免疫分析法检测患者的E、Cor、TSH;采用酶联免疫吸附法检测患者的IL-2、IL-6、IL-8、CRP。
1.4 疗效评价标准[5]:显效:造影剂能顺利进入盆腔;有效:部分造影剂能进入宫腔,阻塞情况有所改善;无效:输卵管依然阻塞,造影剂无法进入宫腔。
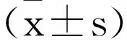
2 结 果
2.1 两组患者手术情况比较:两组患者手术成功率无明显差异(P>0.05),观察组输卵管通畅率、宫内妊娠率大于对照组,再次异位妊娠率小于对照组(P<0.05),见表1。

表1 两组患者手术情况比较
注:与对照组比较,#P<0.05。
2.2 两组患者治疗前后应激水平比较:治疗前,两组患者E、Cor、TSH无明显差异(P>0.05),治疗后,两组患者E、Cor均上升,TSH下降(P<0.05),观察组E、Cor小于对照组,TSH大于对照组(P<0.05),见表2。

表2 两组患者治疗前后应激水平比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。

表3 两组患者治疗前后炎症因子比较
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05。
2.3 两组患者治疗前后炎症因子比较:治疗前两组患者IL-2、IL-6、IL-8、CRP均无明显差异(P>0.05),治疗后,两组患者IL-2、IL-6、IL-8、CRP均上升(P<0.05),观察组IL-2、IL-6、IL-8、CRP小于对照组(P<0.05),见表3。
2.4 2.4两组患者治疗疗效情况比较:观察组总有效率优于对照组(P<0.05),见表4。
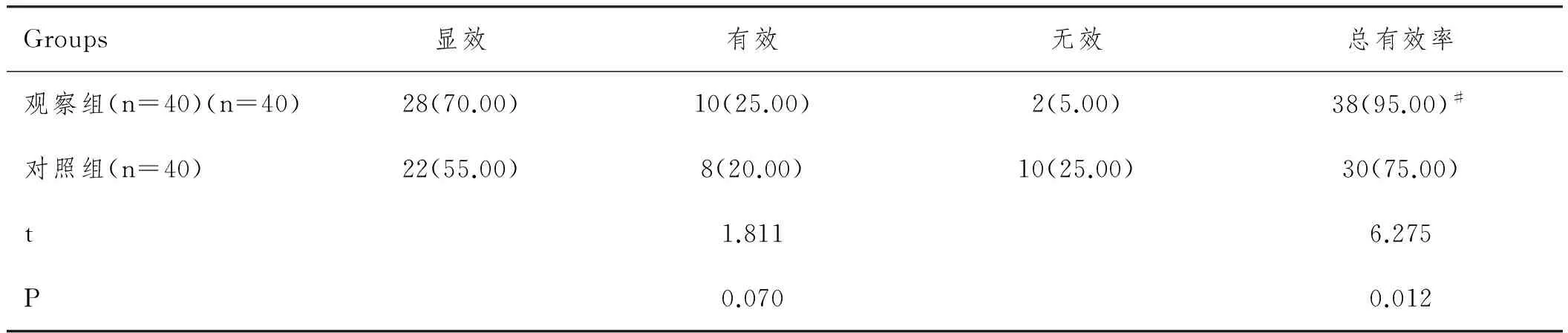
表4 两组患者治疗疗效情况比较n(%)
注:与对照组比较,#P<0.05。
3 讨 论
随着生活习惯及环境污染的影响,女性输卵管性不孕病发率越来越高[6]。导致患者形成输卵管性不孕的因素有很多,其中慢性盆腔炎和慢性输卵管炎最为常见,在炎症的作用下,输卵管会出现粘连,肉芽增生、水肿、炎性侵润、积水等并发症发生,会对患者的输卵管拾卵及蠕动产生影响,从而使精子与卵子无法结合,无法受孕[7]。有研究表明,子宫畸形、宫腔粘连、宫腔异常等也会导致患者不孕[8,9]。临床上对于治疗输卵管性不孕的方法有很多,如剖腹探查、子宫输卵管通水术、宫腔镜下输卵管再通术等,但是,剖腹探查的治疗方法创口较大,会容易导致再次粘连,还会降低受孕率[10]。
有研究表明,随着微创技术的发展,采用宫腔镜与腹腔镜的联合使用对患者进行治疗,能够正确判断结构、功能与附近器官和组织的关系,能够对其进行正确的判断,能够有利于制定安全、有效的治疗和对预后进行评估[11,12]。通过美蓝液导入患者体内后根据其膨胀位置能够确定输卵管梗阻所在;在腹腔镜下对患者进行粘连松解,能够恢复输卵管的活动、自然弯曲度[13]。能够切除患者的病灶,将输卵管进行整形,恢复输卵管通畅度,对患者造成的创伤小,恢复快,能够恢复患者的生育能力,依从性好[14]。能够降低患者出现宫穿孔的情况发生,能够保障手术顺利进行,能够诊治盆腔、宫腔的病变情况。随着生活水平的提高,人们对医疗的要求也越来越高,传统的宫、腹腔镜诊治具有一定的局限性,无法达到预期的要求。
大多数不孕症患者均伴有不同程度的盆腔粘连,附件固定于阔韧带后叶或侧盆壁,输卵管伞端被包裹,甚至会包裹子宫直肠窝,使输卵管难以接近卵巢[15]。充分的分离盆腔粘连,可恢复患者子宫、输卵巢及卵巢的正确位置,有利于患者受孕。值得注意的是,在进行盆腔粘连分离的时候,应小心勿损伤患者的肠管,改进宫、腹腔镜诊治以从易到难、由浅入深的原则,能够使盆腔解剖关系明朗[16]。
腹腔镜分离盆腔粘连恢复输卵管正常解剖结构后,需要进程伞端造口固定,传统的宫、腹腔镜诊治外翻后,仅采用电凝棒进行电凝,其术后易脱落,可导致伞端出现再次粘连,对患者正常受孕造成影响。改进宫、腹腔镜诊治采用外翻缝合固定术,能够有效的防止伞端再次粘连,对伞端的血供影响也小,有利于术后妊娠结局[17]。本研究改进宫、腹腔镜诊治采用的导丝较传统的导丝具有更好的适应性、光滑、韧性好、张力大的优势,可易于疏通输卵管近端梗阻。有研究表明,盆腔手术本身会给患者带来一定的创伤,术后患者可产生不同程度的粘连,于患者术后宫腔、输卵管管腔、腹腔内注入防粘连凝胶,能够防止术后疏通后出现输卵管再梗阻,可避免再次盆腔粘连。在本研究中,采用改进宫、腹腔镜诊治的患者输卵管通畅率、宫内妊娠率大于采用传统宫、腹腔镜诊治的患者,再次异位妊娠率小于采用传统宫、腹腔镜诊治的患者[18]。
术后患者的恢复是临床上关注的重点,最大程度降低患者的机体功能损伤,减少术中应激反应,以及继发性的炎性细胞反应,有利于患者机体恢复,减少并发症[19]。机体应激状态表现为肾上腺素和皮质醇异常升高,在本研究中,采用改进宫、腹腔镜诊治的患者E、Cor小于对照组,TSH大于采用传统宫、腹腔镜诊治的患者,提示了改进宫、腹腔镜较小的创伤能够减少应激反应。IL-2、IL-6、IL-8、CRP是临床上常见的炎症因子,能够反应患者的机体炎症因子水平,IL-2、IL-8参与调解白细胞功能,可激活嗜中性粒细胞;IL-6是机体损伤后恒定升高的唯一细胞因子;CRP可在早期反应组织损伤情况[20]。本研究显示,采用改进宫、腹腔镜诊治的患者IL-2、IL-6、IL-8、CRP均小于采用传统宫、腹腔镜诊治的患者。说明了改进宫、腹腔镜能够更加彻底的排除腹腔积血,可减少患者术后感染率。采用改进宫、腹腔镜诊治的患者总有效率为95.00%,采用传统宫、腹腔镜诊治的患者总有效率为75.00%。说明了改进宫、腹腔镜的治疗效果更显著。
[1] 蒋荣英,刘洁冰.腹腔镜在治疗输卵管性不孕症中的作用[J].当代医学,2013,16:7-8.
[2] Singh S, Bhandari S, Agarwal P, et al. Chlamydia antibody testing helps in identifying females with possible tubal factor infertility[J].Int Reprod Biomed (Yazd),2016,14(3):187~192.
[3] 江依群,冯爱辉,周晔.宫腹腔镜联合下输卵管疏通术治疗不孕症的临床分析[J].实用医学杂志,2013,02:248-250.
[4] 陈璐,李丹,刘爱民.输卵管性不孕症的诊疗进展[J].武警后勤学院学报(医学版),2013,05:458-460.
[5] 王艳蕊.宫腹腔镜联合术诊治输卵管性不孕症的疗效分析[J].当代医学,2013,25:65-66.
[6] Lazer T, Meltzer S, Saar-Ryss B, et al. The place of selective hysterosalpingography and tubal canalization among sub-fertile patients diagnosed with proximal tubal occlusion[J].Arch Gynecol Obstet. 2016;293(5):1107-1111.
[7] 巩春梅.宫腹腔镜联合治疗38例输卵管性不孕症的疗效分析[J].中国现代医生,2013,08:25-26.
[8] Sharma JB, Sneha J, Singh UB, et al. Comparative Study of Laparoscopic Abdominopelvic and Fallopian Tube Findings Before and After Antitubercular Therapy in Female Genital Tuberculosis With Infertility[J].J Minim Invasive Gynecol. 2016;23(2):215-222.
[9] 孔元蓉,叶颖斐.宫腹腔镜联合治疗输卵管性不孕症的临床分析[J].河北医药,2013,13:1967-1969.
[10] González-Fernández R, Hernández J, Martín-Vasallo P, et al. Expression Levels of the Oxidative Stress Response Gene ALDH3A2 in Granulosa-Lutein Cells Are Related to Female Age and Infertility Diagnosis[J].Reprod Sci,2016,23(5):604~609.
[11] 李红苓,应小燕.宫、腹腔镜联合诊治输卵管性不孕症改进手术方法后的妊娠结局[J].中国微创外科杂志,2016,03:217-220.
[12] Check JH. A practical approach to diagnosing and treating infertility by the generalist in obstetrics and gynecology[J].Clin Exp Obstet Gynecol,2015,42(4):405~410.
[13] Meng FL,Lu JQ. Clinical effect of hysteroscopy combined with laparoscopy in the treatment of tubal infertility[J].Chin Matern Child Health Care,2015,30(02):317-319.
[14] Kasia JM, Ngowa JD, Mimboe YS, et al. Laparoscopic Fimbrioplasty and Neosalpingostomy in Female Infertility: A Review of 402 Cases at the Gynecological Endoscopic Surgery and Human Reproductive Teaching Hospital in Yaoundé-Cameroon[J].Reprod Infertil,2016,17(2):104~109.
[15] Nsonwu-Anyanwu AC, Charles-Davies MA, Bello FA, et al. Cytokine profile in Nigerians with tubal infertility[J].Cent Eur Immunol,2016,41(1):101~106.
[16] Groszmann YS, Benacerraf BR. Complete evaluation of anatomy and morphology of the infertile patient in a single visit; the modern infertility pelvic ultrasound examination[J].Fertil Steril,2016,105(6):1381~1393.
[17] 郑真真,冯晓,史小菲,等. 宫腹腔镜联合诊治输卵管性不孕症的价值[J].现代妇产科进展,2014,05:380-382.
[18] Zebitay AG, Tutumlu M, Verit FF, et al. A comparative analysis of arterial blood flow in unexplained infertility, tubal infertility and fertile groups[J].Gynecol Endocrinol,2016,32(6):442~445.
[19] 李小燕,向佳.经阴道宫腔镜手术与腹腔镜手术治疗输卵管妊娠的手术结局及对患者炎性应激反应的影响[J].中国医学装备,2016,04:85-88.
[20] 白雪,李冬梅,郝妍, 等.输卵管通液术前后患者血清中炎性因子的表达及意义[J].中国妇幼保健,2015,11:1752-1754.
Evaluation of Curative Effect of Improved Hysteroscopy Combined with Laparoscopy in Treatment of Tubal Infertility Stress Factors and its Effects on Inflammatory Factors
WANGGaiqin,etal
(TheThirdHospitalofPLA,ShaanxiBaoji721004,China)
Objective:To study improved hysteroscopy combined with aparoscopy in treatment of tubal infertility stress factors and its effects on inflammatory factors. Methods: 80 patients of tubal infertility who received therapy from August 2014 to August 2015 in our hospital were selected as research objects. The control group was treated with tradition hysteroscopy combined with aparoscopy, while the observation group was treated with Improved hysteroscopy combined with aparoscopy, Then The stress level of adrenaline (E), cortisol(Cor), Thyroid stimulating hormone(TSH), inflammatory factors interleukin-2(IL-2), interleukin-6(IL-6), interleukin-8(IL-8), C reactive protein (CRP), treatment efficacy before and after treatment two groups of patients were compared.Results: After treatment, tubal patency rate, intrauterine pregnancy rate in observation group was than the control group, ectopic pregnancy rate in observation group was less than the control group[92.50%(37/40)vs75.00%(30/40),95.00%(38/40)vs75.00%(30/40),5.00%(2/40)vs22.50%(9/40)] (P<0.05); E,or in observation group was less than the control group, TSH in observation group was than the control group[(96.16±10.25)ng/ml vs(152.17±16.03)ng/ml、(146.86±18.97)ng/ml vs(236.16±23.17)ng/ml、(3.10±0.50)mU/L vs(1.82±0.32)mU/L] (P<0.05); IL-2、IL-6、IL-8、CRP in observation group was less than the control group[(17.80±2.21)pg/ml vs(29.07±4.70)pg/ml、(43.21±5.86)pg/ml vs(54.26±6.23)pg/ml、(183.25±34.20)pg/ml vs(213.97±50.65)pg/ml、(5.03±0.81)pg/ml vs(6.12±0.90)pg/ml] (P<0.05); The total effective rate of observation group was statistically higher than that in the control group95.00%(38/40)vs75.00%(30/40)(P<0.05). Conclusion:To improve the effect of hysteroscopy and laparoscopy in the diagnosis and treatment is well for tubal infertility, which can reduce the expression of stress factors and inflammatory factors, which is beneficial to the prognosis of the patients.
Improved hysteroscopy combined with aparoscopy; Tubal infertility; Evaluation of curative effect; Stress factors; Inflammatory factors
1006-6233(2017)04-0539-05
陕西省教育厅资助课题,(编号:01JK1031)
耿 俐
A 【doi】10.3969/j.issn.1006-6233.2017.04.004
