超声造影对甲状腺乳头状癌的诊断价值
2017-05-11种静
种 静
孙咏梅1 SUN Yongmei
张俊鹏2 ZHANG Junpeng
王宏桥1 WANG Hongqiao
李 萍1 LI Ping
董 海1 DONG Hai
超声造影对甲状腺乳头状癌的诊断价值
种 静1CHONG Jing
孙咏梅1SUN Yongmei
张俊鹏2ZHANG Junpeng
王宏桥1WANG Hongqiao
李 萍1LI Ping
董 海1DONG Hai
甲状腺癌发病率居头颈部恶性肿瘤首位,其中甲状腺乳头状癌(papillary thyroid carcinomas,PTC)占75%~80%[1]。PTC预后较好,但是仍有部分可发生复发及转移。超声造影(CEUS)是一种安全、有效的成像技术,能够动态观察病灶血流灌注信息及血管形态学变化,可以敏感地评估血管生成情况,在甲状腺癌的诊断及评估预后等方面均有重要价值。本研究拟探讨PTC的CEUS特征与结节大小、有无颈部淋巴结转移之间的关系,评估CEUS在诊断PTC及预测颈部淋巴结转移中的应用价值,为选择治疗方法提供影像学依据。
1 资料与方法
1.1 研究对象 选择2013年1月—2016年1月于青岛大学附属医院行手术切除并经病理证实的PTC患者124例,均排除合并其他甲状腺弥漫性病变,患者一般资料见表1。当PTC结节多发时,选取其中最大的1个病灶纳入研究。根据PTC结节最大径线D将结节分为D<1.0 cm组、1.0 cm≤D≤2.0 cm组、D>2.0 cm组;根据其颈部淋巴结病理结果分为淋巴结转移阳性[LN(+)]组和淋巴结转移阴性[LN(-)]组,分析各组CEUS增强特征及时间-强度曲线(time-intensity curve,TIC)定量参数。所有患者术前均行常规超声及CEUS检查,术后获得结节及颈部淋巴结病理结果。所有患者检查前均签署知情同意书,均未行放、化疗及手术治疗。
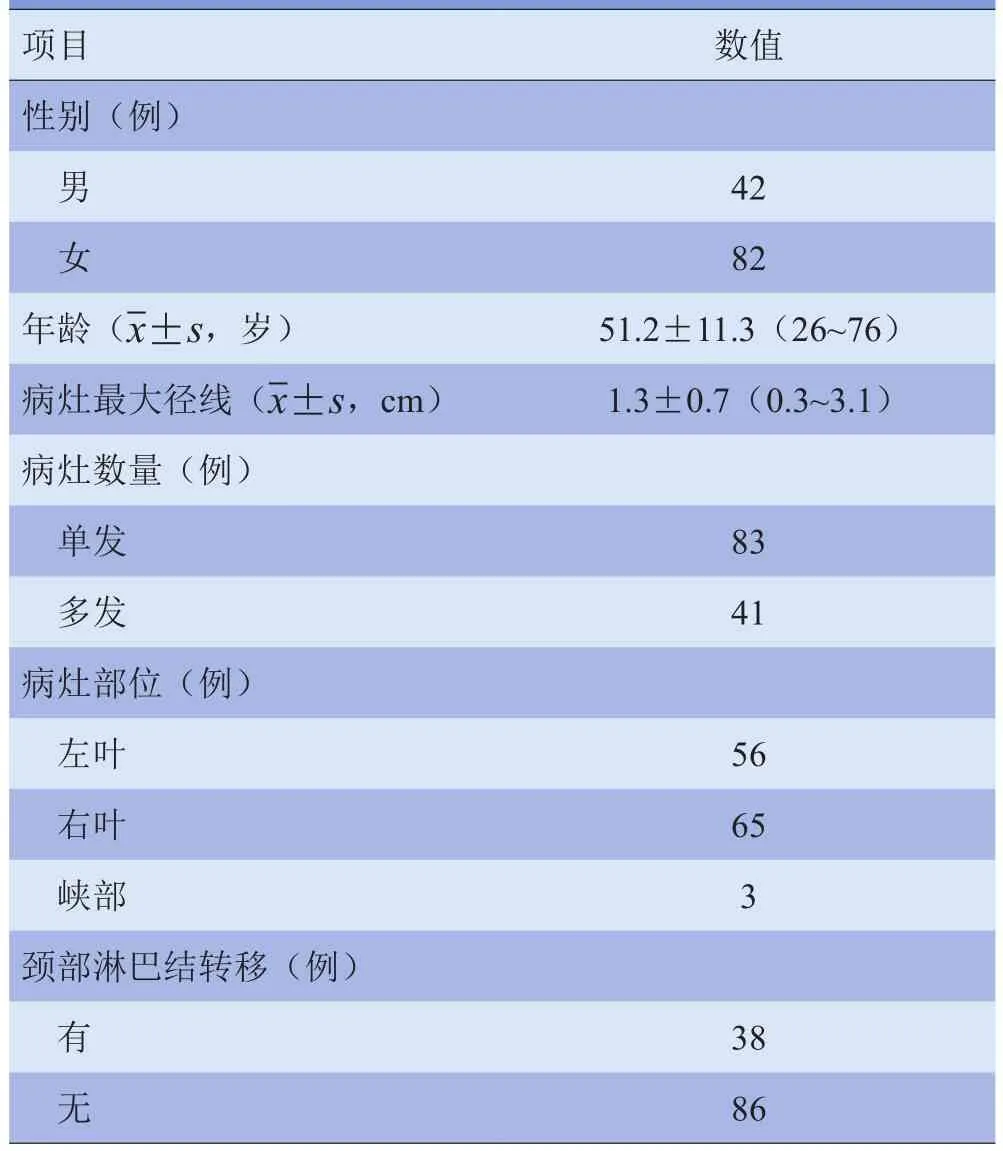
表1 124例PTC患者的一般资料
1.2 仪器与方法 采用Siemens S2000型(9L4线阵探头)彩色多普勒超声诊断仪,配有对比脉冲序列造影成像技术,造影时探头发射频率7.0 MHz,造影剂采用意大利Bracco公司的SonoVue。采用二维超声观察甲状腺结节部位、大小、形态、边界、纵横比、内部回声及钙化情况、颈部有无肿大淋巴结等,采用彩色及能量多普勒检测结节血流情况。选择合适的超声切面(能同时显示完整病灶和部分正常甲状腺组织),进入造影状态,经肘部浅静脉团注SonoVue 2.4 ml,随后注入生理盐水5 ml冲管,注射造影剂后嘱患者平静呼吸并避免吞咽动作,观察并记录造影动态图像120 s。用TomTec造影分析软件对存储的动态图像进行后处理分析:设置感兴趣区(ROI),ROI应包括病灶大部分及周围正常甲状腺组织,同时避开肉眼可辨的坏死、囊性变及粗大钙化等处的组织。在ROI内对病灶及周围甲状腺组织进行造影参数分析,病灶及周围甲状腺组织的分析深度尽量在同一水平。在对同一患者分析过程中,ROI应保持不变。获得PTC病灶内及周围正常腺体造影特征及TIC相关参数,包括峰值强度(peak intensity,PI)、达峰时间(time to peak,TTP)、平均通过时间(mean transit time,MTT)、曲线下面积(area under curve,AUC),各指标均测量3次取平均值。
1.3 统计学方法 采用SPSS 20.0软件,计量资料以±s表示,两组间比较采用成组资料t检验,多组间比较采用单因素方差分析,两两比较采用LSD法;计数资料组间比较采用χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 CEUS特点 各组PTC结节均以向心性、不均匀性增强为主,组间差异无统计学意义(P>0.05);3组不同大小结节增强程度有显著差异,两两比较发现,D<1.0 cm组和1.0 cm≤D≤2.0 cm组多为低增强(与周围正常甲状腺组织相比),D>2.0 cm组多为高增强,差异有统计学意义(P<0.05);随着PTC结节直径增大,灌注缺损比例增加,3组分别为24.56%、52.38%和72.00%,组间差异有统计学意义(P<0.05);81个低增强PTC病灶中颈部淋巴结转移16个(19.75%),等增强及高增强43个病灶中颈部淋巴结转移22个(51.16%),差异有统计学意义(P<0.05),见表2及图1。
2.2 造影TIC参数 PTC结节平均PI、AUC均低于周围正常腺体,差异有统计学意义(P<0.05),但PTC结节与周围正常腺体TTP、MTT比较,差异无统计学意义(P>0.05),见表3。随着甲状腺癌结节直径增大,D<1.0 cm组、1.0 cm≤D≤2.0 cm组、D>2.0 cm组甲状腺癌结节PI、AUC依次增加,差异有统计学意义(P<0.05),3组间TTP、MTT差异无统计学意义(P>0.05);LN(+)组PI、AUC值均高于LN(-)组,差异有统计学意义(P<0.05),两组TTP、MTT差异无统计学意义(P>0.05),见表4。
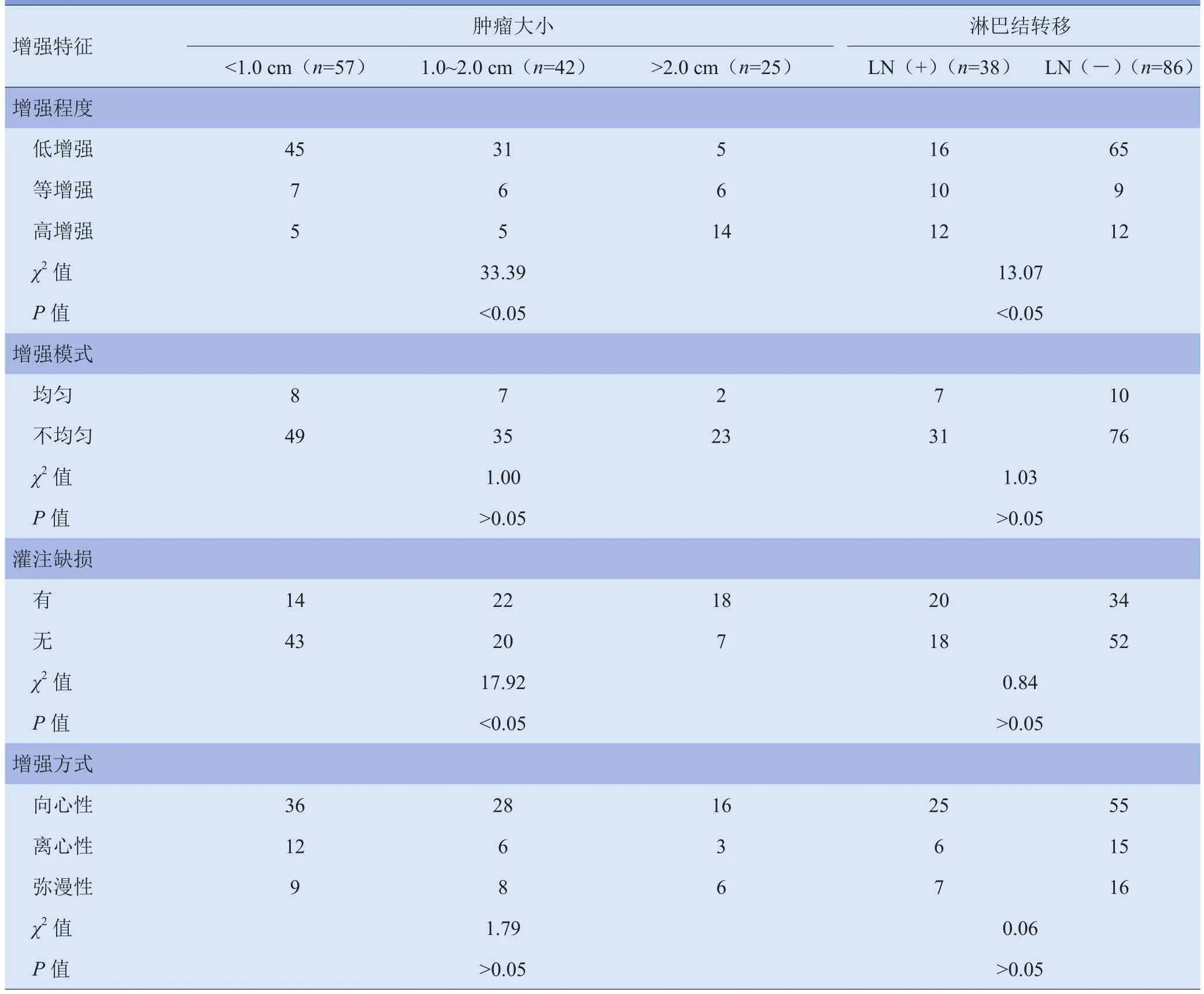
表2 CEUS特征与PTC结节大小、淋巴结转移的关系(例)
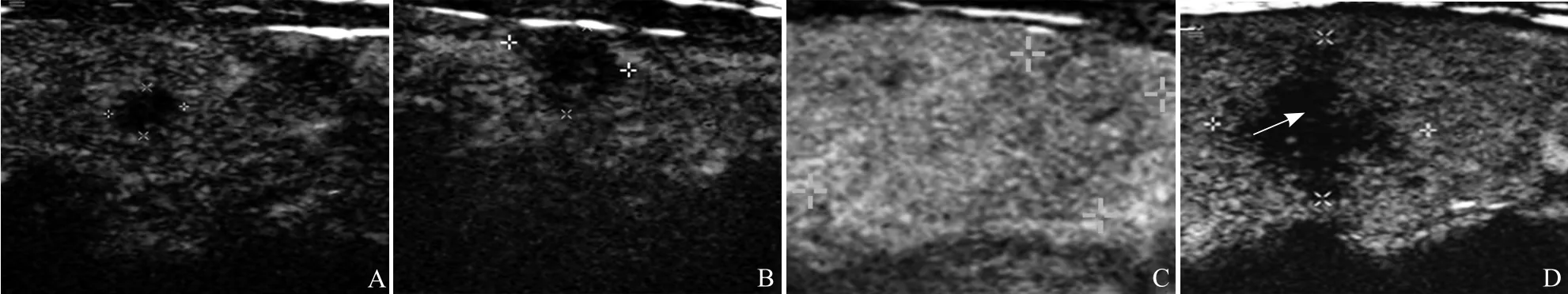
图1 PTC的CEUS特征。A.女,51岁,病灶大小0.5 cm×0.4 cm,CEUS无明显强化;B.女,72岁,病灶大小1.0 cm×0.8 cm,CEUS呈低增强;C.女,67岁,病灶大小2.3 cm×1.5 cm,CEUS呈弥漫性高增强;D.女,45岁,病灶大小1.5 cm×1.4 cm,CEUS呈不均匀增强,病灶内出现灌注缺损(箭)
3 讨论
CEUS是利用直径2.5 μm的磷脂包裹的气体微泡所产生的散射波,增加血液背向散射,产生造影现象。梁婷等[2]通过Meta分析证实CEUS对甲状腺结节的定性诊断优于常规超声,然而关于甲状腺癌CEUS模式和特征尚无统一意见[3-4],此差异可能是由甲状腺癌的组织学类型、结节大小、病例选择及操作技术所致。
本研究分析不同大小、不同颈部淋巴结转移情况的PTC结节CEUS增强特征,结果表明,随着PTC结节增大,CEUS增强程度、PI和AUC值呈递增趋势,PI和AUC值可作为评价肿瘤血管生成的重要指标,其原因为PTC微血管灌注水平与病理生理机制及病灶大小密切相关,直径较小的结节内部新生血管床尚未形成,血管稀疏、管径较细小,有效微血管面积较小,肿瘤新生血管呈低功效性及早期动静脉瘘尚未形成均导致造影剂进入减少,表现为低增强及PI和AUC值相对较小。随着结节增大,肿瘤细胞分泌多种血管活性物质作用于血管内皮细胞使其不断增殖,大量紊乱的血管网形成,以及动静脉瘘的形成均会导致大结节较小结节乏血供状态相对改善,血管灌注量增加,表现为高增强、PI和AUC值相对增加。本研究发现,与周围正常甲状腺组织相比,较小的PTC结节多表现为低增强、PI和AUC值较小,其原因在于甲状腺是富血供的内分泌器官,而PTC病灶内部新生血管形成较少,加上肿瘤细胞对血管的包绕和浸润破坏及病灶常合并纤维化、钙化致使结节质地较硬,均导致造影剂进入较少。本研究结果与既往研究报道的CEUS增强特征与结节大小有关相符,郑笑娟等[5]报道直径<2.0 cm的甲状腺癌以低增强为主,直径>2.0 cm的甲状腺癌则以高增强为主。Bartolotta等[6]认为直径<1.0 cm的甲状腺癌无明显强化,直径1.0~2.0 cm者表现为点状强化,直径>2.0 cm者呈弥漫性增强。本研究中,3组不同大小结节间定量参数PI和AUC值的差异与造影增强程度的差异并不一一对应,D<1.0 cm组和1.0 cm≤ D≤2.0 cm组均多为低增强,而1.0 cm≤D≤2.0 cm组PI和AUC值高于D<1.0 cm组,表明PI的差异积累到一定程度才会引起增强程度的变化。此外,甲状腺CEUS增强模式的判断受个人主观性及仪器增益调节的影响,而PI和AUC是采用机器软件分析得出的定量指标,客观性及精确度更高,能够分辨更细微的SonoVue浓度差异。
表3 PTC结节与周围正常组织TIC曲线参数比较(±s)
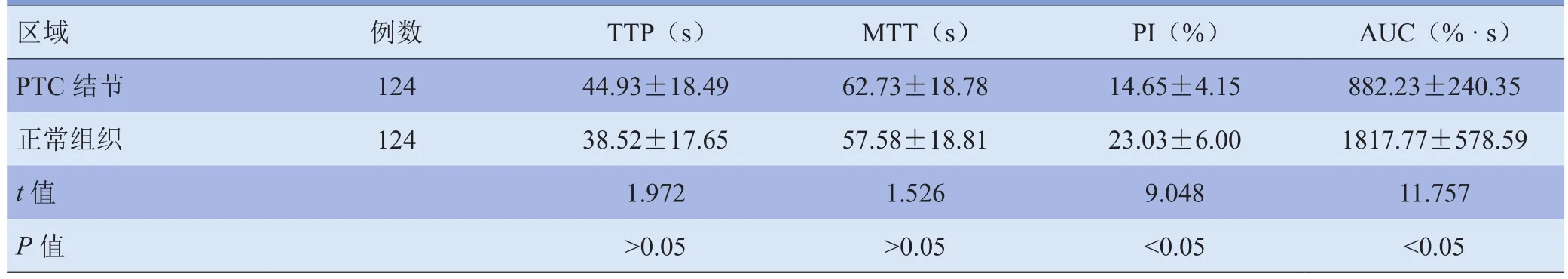
表3 PTC结节与周围正常组织TIC曲线参数比较(±s)
注:TTP:达峰时间;MTT:平均渡越时间;PI:峰值强度;AUC:时间-强度曲线下面积
区域 例数 TTP(s) MTT(s) PI(%) AUC(%·s)PTC结节 124 44.93±18.49 62.73±18.78 14.65±4.15 882.23±240.35正常组织 124 38.52±17.65 57.58±18.81 23.03±6.00 1817.77±578.59t值 1.972 1.526 9.048 11.757P值 >0.05 >0.05 <0.05 <0.05
表4 TIC曲线参数与肿瘤大小、颈部淋巴结转移的关系(±s)
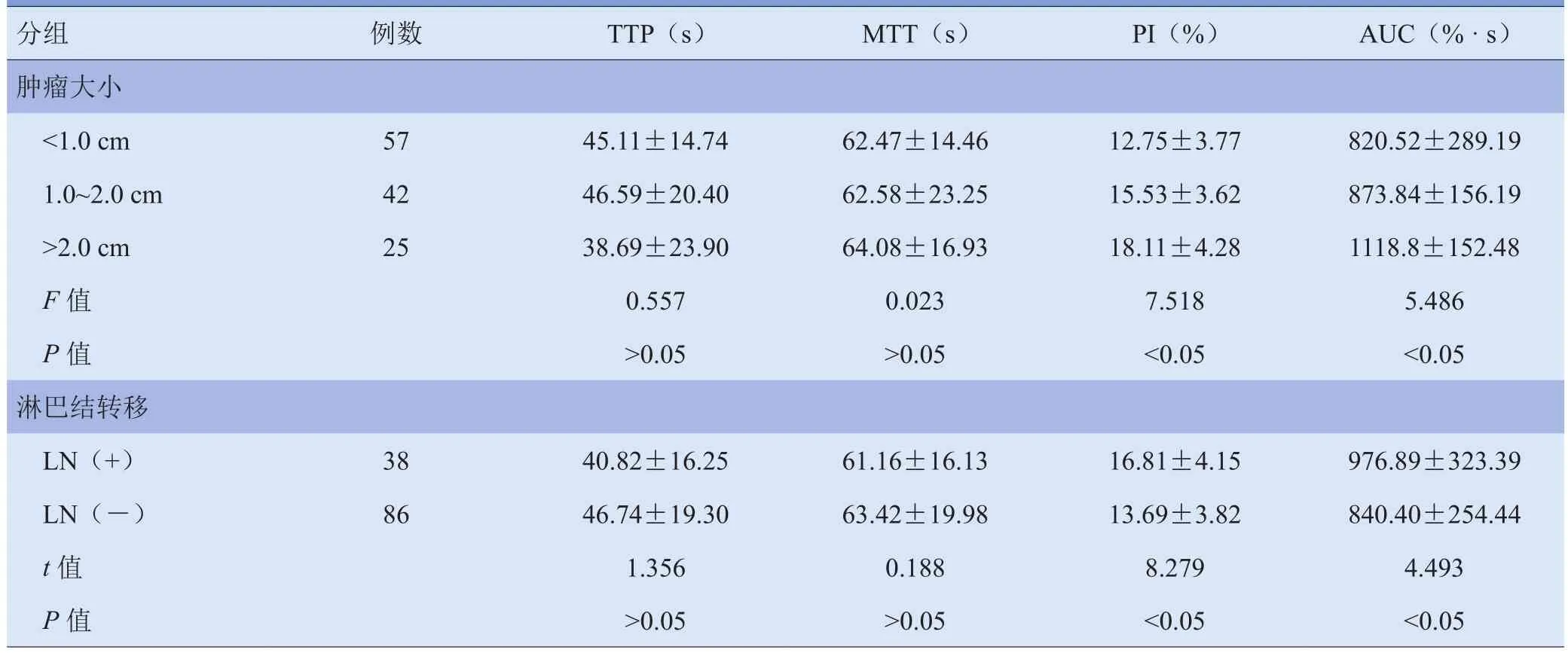
表4 TIC曲线参数与肿瘤大小、颈部淋巴结转移的关系(±s)
注:TTP:达峰时间;MTT:平均渡越时间;PI:峰值强度;AUC:时间-强度曲线下面积
分组 例数 TTP(s) MTT(s) PI(%) AUC(%·s)肿瘤大小<1.0 cm 57 45.11±14.74 62.47±14.46 12.75±3.77 820.52±289.19 1.0~2.0 cm 42 46.59±20.40 62.58±23.25 15.53±3.62 873.84±156.19>2.0 cm 25 38.69±23.90 64.08±16.93 18.11±4.28 1118.8±152.48F值 0.557 0.023 7.518 5.486P值 >0.05 >0.05 <0.05 <0.05淋巴结转移LN(+) 38 40.82±16.25 61.16±16.13 16.81±4.15 976.89±323.39 LN(-) 86 46.74±19.30 63.42±19.98 13.69±3.82 840.40±254.44t值 1.356 0.188 8.279 4.493P值 >0.05 >0.05 <0.05 <0.05
大约60%的PTC患者发生颈部淋巴结转移[7],术前正确诊断PTC颈部淋巴结转移对选择手术方式、判断临床分期及评估患者预后有重要价值。关于PTC结节的超声声像图特征与颈部淋巴结转移的关系,既往研究多集中于结节二维声像图特征[8-11],葛妍等[11]报道PTC的血供越丰富,颈部淋巴结转移的可能性就越高。本研究发现,CEUS表现为等增强及高增强的PTC患者颈部淋巴结转移率(51.16%)显著高于低增强患者(19.75%),并且LN(+)组患者PI和AUC均高于LN(-)组,差异均有统计学意义(P<0.05),提示LN(+)组病灶内部滋养血管网丰富,浸润侵袭性强,表明PTC血供与其生物学行为具有一定的相关性,Zhan等[12]的研究也证实发生颈部淋巴结转移的PTC结节较无转移者的血流分级及阻力指数更高。等或高增强在一定程度上是预示PTC患者颈部淋巴结转移的CEUS征象[13],尽管不均匀低增强是PTC的主要CEUS表现,当PTC造影表现为等及高增强时,需警惕颈部淋巴结转移的可能性,从而对手术方式的选择具有一定的指导作用。CEUS对PTC颈部淋巴结转移可能具有一定的预测价值,其诊断价值有待大样本前瞻性研究进一步证实。
此外,本研究发现,随着PTC结节增大,灌注缺损的比例增加,其可能原因包括血管内皮细胞的增殖速度远低于肿瘤细胞导致病灶供血相对不足,病灶局部组织发生缺血坏死、囊性变或伴有粗大钙化,癌栓和静脉血栓的形成导致血管狭窄或闭塞以及肿瘤细胞和基质过度增生导致血管受压,均导致造影剂不易进入,灌注减少,从而表现为局灶性灌注缺损区。此外,病灶内部血管网络复杂和多样性及分布差异是PTC大多数表现为向心性、不均匀性增强的原因。
总之,PTC的CEUS增强特征与结节大小、有无颈部淋巴结转移有关,CEUS能为PTC的临床诊断提供更多有用的信息,且在一定程度上对颈部淋巴结转移具有一定的预测价值。但本研究亦存在不足,仅纳入手术病理资料相对较全的部分病例,今后需要进行前瞻性、大样本研究进一步证实本研究结果的稳定性及可重复性。
[1]董永玲, 邢萍, 陈琪, 等. 甲状腺乳头状癌伴颈部淋巴结转移相关超声征象分析. 中华医学超声杂志(电子版), 2014, 11(2): 172-176.
[2]梁婷, 崔峥, 陈明. 常规超声与超声造影诊断甲状腺结节的Meta分析. 中国医学影像学杂志, 2015, 23(11): 871-875.
[3]Yuan Z, Quan J, Yunxiao Z, et al. Association between realtime contrast-enhanced ultrasound characteristics and thyroid carcinoma size. Mol Clin Oncol, 2015, 3(4): 743-746.
[4]Nemec U, Nemec SF, Novotny C, et al. Quantitative evaluation of contrast-enhanced ultrasound after intravenous administration of a microbubble contrast agent for differentiation of benign and malignant thyroid nodules: assessment of diagnostic accuracy. Eur Radiol, 2012, 22(6): 1357-1365.
[5]郑笑娟, 张永奎, 赵臣银, 等. 甲状腺占位性病变六氟化硫微泡超声造影的探讨. 中华耳鼻咽喉头颈外科杂志, 2009, 44(4): 277-281.
[6]Bartolotta TV, Midiri M, Galia M, et al. Qualitative and quantitative evaluation of solitary thyroid nodules with contrast-enhanced ultrasound: initial results. Eur Radiol, 2006, 16(10): 2234-2241.
[7]Rotstein L. The role of lymphadenectomy in the management of papillary carcinoma of the thyroid. J Surg Oncol, 2009, 99(4): 186-188.
[8]Liu Z, Wang L, Yi P, et al. Risk factors for central lymph node metastasis of patients with papillary thyroid microcarcinoma: a meta-analysis. Int J Clin Exp Pathol, 2014, 7(3): 932-937.
[9]Ahn BH, Kim JR, Jeong HC, et al. Predictive factors of central lymph node metastasis in papillary thyroid carcinoma. Ann Surg Treat Res, 2015, 88(2): 63-68.
[10]张剑, 王跃涛, 徐斌, 等. 甲状腺微小乳头状癌原发灶超声特征与颈部淋巴结转移的关系. 中国医学影像学杂志, 2016, 24(8): 573-577.
[11]葛妍, 马富成, 冷晓玲, 等. 甲状腺乳头状癌超声表现与颈部淋巴结转移的相关性. 中国医学影像学杂志, 2014, 22(6): 418-420, 423.
[12]Zhan WW, Zhou P, Zhou JQ, et al. Differences in sonographic features of papillary thyroid carcinoma between neck lymph node metastatic and nonmetastatic groups. J Ultrasound Med, 2012, 31(6): 915-920.
[13]Hong YR, Yan CX, Mo GQ, et al. Conventional US, elastography, and contrast enhanced US features of papillary thyroid microcarcinoma predict central compartment lymph node metastases. Sci Rep, 2015, 5(2-3): 7748.
(本文编辑 张春辉)
Contrast-enhanced Ultrasound for Diagnosing Papillary Thyroid Carcinoma
目的探讨甲状腺乳头状癌(PTC)超声造影增强特征及时间-强度曲线(TIC)定量参数与PTC结节大小、有无颈部淋巴结转移的关系,评估超声造影在PTC中的应用价值。资料与方法回顾性分析在青岛大学附属医院行手术切除并经病理证实的PTC患者124例,根据PTC结节最大径线D分为D<1.0 cm组、1.0 cm≤D≤2.0 cm组、D>2.0 cm组,根据其颈部淋巴结病理结果分为淋巴结转移阳性[LN(+)]组和淋巴结转移阴性[LN(-)]组,分析各组超声造影增强特征及TIC定量参数。结果①超声造影提示PTC结节多表现为向心性、不均匀性增强,D<1.0 cm组及1.0 cm≤D≤2.0 cm组以低增强为主(45/57、31/42),D>2.0 cm组以高增强为主(14/25),差异有统计学意义(P<0.05);②随着PTC直径增大,其超声造影峰值强度[(12.75±3.77)%、(15.53±3.62)%、(18.11±4.28)%]、曲线下面积[(820.52±289.19)%·s、(873.84± 156.19)%·s、(1118.8±152.48)%·s]及灌注缺损比例(24.56%、52.38%、72.00%)依次增加,差异有统计学意义(P<0.05);③超声造影表现为等及高增强组的颈部淋巴结转移率显著高于低增强组,且LN(+)组峰值强度和曲线下面积均高于LN(-)组,差异有统计学意义(P<0.05)。结论不同大小、不同淋巴结转移情况的PTC结节之间超声造影表现有差异,可为临床提供更多有价值的信息。
甲状腺肿瘤;癌,乳头状;超声检查,多普勒,彩色;造影剂;淋巴转移
PurposeTo evaluate the diagnostic value of contrast-enhanced ultrasound (CEUS) in papillary thyroid carcinomas (PTC) by exploring the relationship between quantitative parameters of time-intensity curve (TIC) of CEUS for PTC and tumor size and metastasis of cervical lymph nodes.Materials and Methods124 patients with PTC con fi rmed by surgery and pathology in the Af fi liated Hospital of Qingdao University were retrospectively analyzed. According to maximum diameter of lesions (D), the lesions were divided into three groups with D<1.0 cm, 1.0 cm≤D≤2.0 cm and D>2.0 cm. The lesions were also divided into LN(+) group with lymph node metastasis and LN( - ) group without lymph node metastasis based on pathology of cervical lymph nodes. The features of CEUS and quantitative parameters of TIC of the above groups were analyzed.Results①The CEUS showed that the PTC nodules were mainly concentric and heterogeneous enhancement. Thyroid carcinoma with D<1.0 cm and 1.0 cm≤D≤2.0 cm showed low enhancement (45/57, 31/42), while thyroid carcinomas with D>2.0 cm exhibited high enhancement (14/25), and the difference was signi fi cant (P<0.05). ②With the increase of the diameter of PTC, the peak intensity [(12.75±3.77)%, (15.53±3.62)%, (18.11±4.28)%], the area under the curve [(820.52±289.19)%·s, (873.84±156.19)%·s, (1118.8±152.48)%·s] and the ratio of the perfusion defects (24.56%, 52.38%, 72.00%) were increased, and the differences were statistically signi fi cant (P<0.05). ③The cervical lymph node metastasis rate of PTCs with isoenhancement or hyperenhancement patterns showed by CEUS was signi fi cantly higher than that with hypoenhancement (P<0.05). The peak intensity and the area under the curve of LN (+) group were higher than that of LN (-) group, and the differences were statistically significant (P<0.05).ConclusionThere were significant differences in imaging features of CEUS between the PTC nodules with different size and lymph node metastasis, which can provide valuable information for clinical diagnosis.
Thyroid neoplasms; Carcinoma, papillary; Ultrasonography, Doppler, color; Contrast media; Lymphatic metastasis
10.3969/j.issn.1005-5185.2017.04.001
1. 青岛大学附属医院超声科 山东青岛266003
2. 山东大学附属山东省立医院超声科 山东济南 250101
孙咏梅
Department of Ultrasonography, the Af fi liated Hospital of Qingdao University, Qingdao 266003, China
Address Correspondence to:SUN Yongmei
E-mail: symdoc@163. com
R736.1;R730.41
2016-11-30
修回日期: 2017-02-21
中国医学影像学杂志
2017年 第25卷 第4期:241-245
Chinese Journal of Medical Imaging
2017 Volume 25 (4): 241-245
