慢性阻塞性肺疾病急性加重期患者心电图表现及其与患者生存状况的关系研究
2017-05-04程燕雯杜辛歌倪吉祥王迎难
苏 建,程燕雯,杜辛歌,倪吉祥,王迎难
慢性阻塞性肺疾病(COPD)是一种常见的慢性疾病,发病率和病死率较高,居全世界因病死亡原因第4位,是一项重要的公共卫生问题[1]。据统计,目前全球COPD患者约有6亿,我国约有4 200万,且每年因COPD死亡患者约有100万[2]。COPD急性加重期(AECOPD)是指患者急性起病并出现超越日常状况的持续恶化,如胸闷、喘息、咳嗽加剧、痰量增多及发热等,需改变基础治疗方案。AECOPD患者常出现心电图(ECG)异常,如伴R波递增不良的明显顺时针转位、肢体导联低电压、Ⅲ和aVF导联QS波型、电轴右偏、电轴左偏、窦性心动过速、房性期前收缩(PAC)和室上性心动过速(SVTs)等[3]。研究表明,ECG检查有助于判定AECOPD患者病情[4-5]。本研究旨在分析AECOPD患者ECG表现及其与患者生存状况的关系,现报道如下。
1 资料与方法
1.1 一般资料 选取2014—2016年三峡大学人民医院收治的AECOPD患者181例,均符合中华医学会呼吸学分会慢性阻塞性肺疾病学组制定的AECOPD诊断标准[6];年龄≥18岁;就诊时行12导联ECG检查。排除标准:(1)合并严重肝肾疾病、恶性肿瘤者;(2)临床资料不完整者。根据生存状况将所有患者分为生存组140例与死亡组41例。本研究经三峡大学人民医院医学伦理委员会审核批准,患者及其家属均签署知情同意书。
1.2 方法
1.2.1 一般资料收集 通过查找电子医学资料和出院记录的方法收集所有患者的一般资料,包括性别、年龄、吸烟史、合并症(冠心病、脑血管疾病、糖尿病、慢性肾脏病)、慢性阻塞性肺疾病全球倡议(GOLD)气流受限分级、心率、第1秒用力呼气容积占预计值的百分比(FEV1%)。累积吸烟>100支、每周至少1 d吸烟>15 min、吸入香烟燃烧产生的烟雾>3年定义为吸烟。GOLD气流受限分级:Ⅰ级为轻度,FEV1%>80%;Ⅱ级为中度,FEV1%为51%~80%;Ⅲ级为重度,FEV1% 为0%~50%;Ⅳ级为极重度,FEV1%<30%。患者出院后进行随访,随访截止时间为2017年6月,记录所有患者生存状况。
1.2.2 ECG检查 所有患者行12导联ECG检查,ECG走纸速度25 mm/s,标准电压10 mV,结果经两位研究人员独立分析,参与研究的人员均不清楚研究对象情况;采用ECG测量尺手动测量,P波高度是指从基线上缘或下缘垂直测量至P波顶点或底端;P波最大宽度是指最早的P波起点至最晚的P波终点,QRS波群宽度为最早的QRS波起点至最晚的QRS波终点;PR间期应从12导联同步心电图中最早的P波起点测量至最早的QRS波起点;QT间期是QRS波群起点至T波终点的时间,当存在U波时,QT间期终点是T波和U波之间的切迹,采用Bazett公式计算心率校正的QT间期(QTc),QT间期离散度(QTd)是指同步记录的12导联ECG中最长QT间期与最短QT间期的差值,以相同方法计算校正QT间期离散度(QTcd);P波离散度(PWd)为测定的P波最大时限与P波最短时限的差值[7]。

2 结果
2.1 两组患者一般资料和ECG表现比较 两组患者性别、吸烟史、冠心病发生率、脑血管疾病发生率、糖尿病发生率、慢性肾病发生率、GOLD分流受限分级、心率、FEV1%、P波高度、P波最大宽度、QRS波群宽度、PR间期、QT间期、QTc、PWd比较,差异无统计学意义(P>0.05);生存组患者年龄及QTd、QTcd小于死亡组,差异有统计学意义(P<0.05,见表1)。
2.2 AECOPD患者生存状况的影响因素分析 将表1中有统计学差异的指标作为自变量(QTcd是QTd的校正值,均反映心室肌复极异常的差异,且QTcd更能全面反映心室肌复极电活动的不稳定性及不同步,故仅将QTcd纳入模型),将生存状况作为因变量(变量赋值见表2)进行Cox比例风险回归模型分析,结果显示,年龄、QTcd是AECOPD患者生存状况的影响因素(P<0.05,见表3)。

表2 变量赋值
表3 AECOPD患者生存状况影响因素的Cox比例风险回归模型
Table3 Cox proportional hazard regression model analysis on influencing factors of survival status in patients with AECOPD

变量βSEWaldχ2值P值HR(95%CI)年龄-0.8460.3645.3950.0200.429(0.210,0.876)QTcd-0.9560.3457.6890.0060.384(0.195,0.755)
2.3 不同QTcd患者生存率比较 参考文献[5]将所有患者分为QTcd<48 ms者95例与QTcd≥48 ms者86例。QTcd<48 ms者生存率为85.2%,高于QTcd≥48 ms者的61.0%,差异有统计学意义(log-rankχ2=9.164,P<0.05,见图1)。
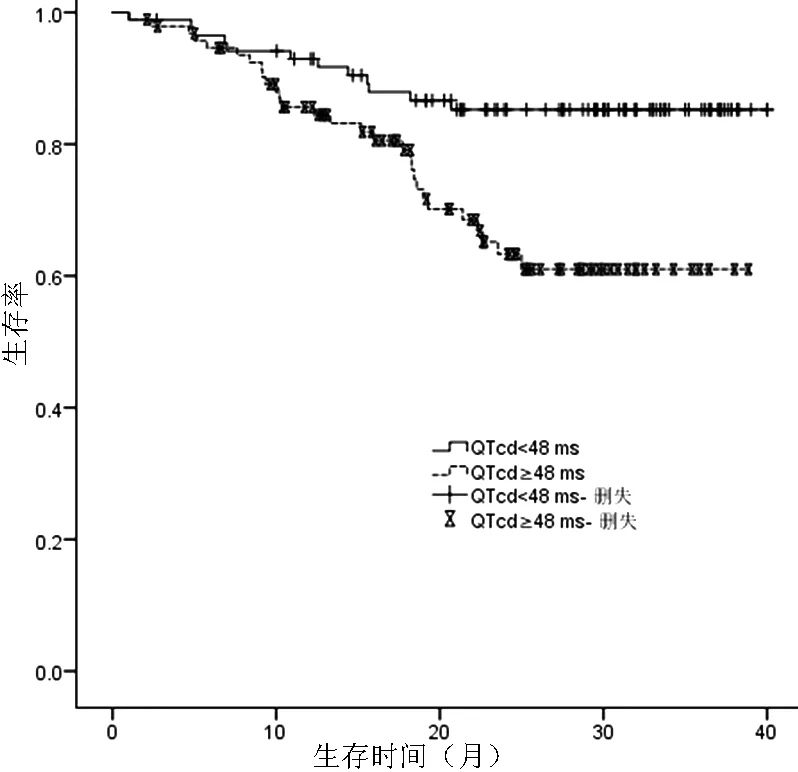
注:QTcd=校正QT间期离散度
图1 不同QTcd的AECOPD患者的Kaplan-Meier生存曲线
Figure1 Kaplan-Meier survival curve for AECOPD patients with different QTcd

表1 两组患者一般资料和ECG表现比较
注:GOLD=慢性阻塞性肺疾病全球倡议,FEV1%=第1秒用力呼气容积占预计值的百分比,QTc=校正QT间期,QTd=QT间期离散度,QTcd=校正QT间期离散度,PWd=P波离散度;a为χ2值;b为t值;c为u值
3 讨论
近年来,我国COPD发病率呈现逐年上升趋势,严重影响患者的生活质量,加重社会和患者家庭的经济负担。AECOPD是累及心血管系统的全身综合征,患者病情较重,病死率较高,发病机制复杂,一般认为其与病毒感染、空气污染等因素加重气道炎症并继发细菌感染有关。研究表明,AECOPD患者心律失常的发生率较高,心律失常是心源性死亡的危险因素[8-10]。AECOPD患者自主神经病变可导致QT间期延长,而QT间期与ECG导联间存在空间变异性,因此,测量QTd和QTcd具有重要的临床意义。研究表明,约1/3的COPD患者会出现QTd延长[5,11-13]。
QTcd是反映心室肌复极的指标之一,QTd和QTcd异常提示室性心律失常的发生,也可反映AECOPD患者缺氧、药物和/或电解质紊乱的神经体液失衡症状[13-15]。本研究结果显示,生存组患者年龄、QTd、QTcd小于死亡组,提示AECOPD患者生存状况可能与年龄、QTd、QTcd有关;Cox比例风险回归模型分析结果显示,年龄、QTcd是AECOPD患者生存状况的影响因素,与ZULLI等[12]、LAI等[5]研究结果一致;QTcd<48 ms者生存率高于QTcd≥48 ms者,提示QTcd升高会增加AECOPD患者死亡风险。
综上所述,QTcd是AECOPD患者生存状况的影响因素,且QTcd≥48 ms的患者死亡风险较高。但本研究为回顾性研究,样本量较小且删失数据较多,未能充分评估医疗记录准确性及冠心病、糖尿病等合并症的严重程度,所得结果结论仍需扩大样本量、进行前瞻性研究进一步证实。
作者贡献:苏建进行文章的构思与设计,结果分析与解释,撰写论文,论文的修订,英文的修订;程燕雯进行研究的实施与可行性分析;杜辛歌进行数据收集、整理、分析;倪吉祥负责文章的质量控制及审校;王迎难对文章整体负责,监督管理。
本文无利益冲突。
[2]张莉,何权瀛.从三年文献回顾分析我国慢性阻塞性肺疾病急性加重患者的氧疗现状[J].中国呼吸与危重监护杂志,2017,16(3):250-253.
[3]江华平,姚志,范华,等.慢性阻塞性肺疾病急性加重期心电图特点分析[J].临床肺科杂志,2016,21(10):1873-1877.DOI:10.3969/j.issn.1009-6663.2016.10.038.
[4]BHATT S P,NANDA S,KINTZER J S.Arrhythmias as trigger for acute exacerbations of chronic obstructive pulmonary disease[J].Respir Med,2012,106(8):1134-1138.DOI:10.1016/j.rmed.2012.04.007.
[5]LAI Y,DENARDO A,NIRANJAN S,et al.Increased QT dispersion is associated with reduced overall survival in patients with acute exacerbations of chronic obstructive pulmonary disease[J].Hosp Pract(1995),2017,45(5):253-257.DOI:10.1080/21548331.2017.1375373.
[6]中华医学会呼吸病学分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2013年修订版)[J].中华结核和呼吸杂志,2013,36(4):255-264.DOI:10.3760/cma.j.issn.1001-0939.2013.04.007.
[7]PRICE D B,BAKER C L,ZOU K H,et al.Real-world characterization and differentiation of the Global Initiative for Chronic Obstructive Lung Disease strategy classification[J].Int J Chron Obstruct Pulmon Dis,2014,9:551-561.DOI:10.2147/COPD.S62104.
[8]VANFLETEREN L E G W,SPRUIT M A,WOUTERS E F M,et al.Management of chronic obstructive pulmonary disease beyond the lungs[J].Lancet Respir Med,2016,4(11):911-924.DOI:10.1016/S2213-2600(16)00097-7.
[9]BARR R G,BLUEMKE D A,AHMED F S,et al.Percent emphysema,airflow obstruction,and impaired left ventricular filling[J].N Engl J Med,2010,362(3):217-227.DOI:10.1056/NEJMoa0808836.
[10]ALGRA A,TIJSSEN J G,ROELANDT J R,et al.QTc prolongation measured by standard 12-lead electrocardiography is an independent risk factor for sudden death due to cardiac arrest[J].Circulation,1991,83(6):1888-1894.
[11]KIELY D G,CARGILL R I,LIPWORTH B J.Effects of hypercapnia on hemodynamic,inotropic,lusitropic,and electrophysiologic indices in humans[J].Chest,1996,109(5):1215-1221.
[12]ZULLI R,DONATI P,NICOSIA F,et al.Increased QT dispersion:a negative prognostic finding in chronic obstructive pulmonary disease[J].Intern Emerg Med,2006,1(4):279-286.
[13]SIEVI N A,CLARENBACH C F,CAMEN G,et al.High prevalence of altered cardiac repolarization in patients with COPD[J].BMC Pulm Med,2014,14:55.DOI:10.1186/1471-2466-14-55.
[14]CHRISTENSEN P K,GALL M A,MAJOR-PEDERSEN A,et al.QTc interval length and QT dispersion as predictors of mortality in patients with non-insulin-dependent diabetes[J].Scand J Clin Lab Invest,2000,60(4):323-332.
[15]OKIN P M,DEVEREUX R B,HOWARD B V,et al.Assessment of QT interval and QT dispersion for prediction of all-cause and cardiovascular mortality in American Indians:The Strong Heart Study[J].Circulation,2000,101(1):61-66.
