肌蒂型颈阔肌肌皮瓣在颊黏膜缺损修复中的应用
2017-05-04黄龙翦新春陈新群苏彤蒋灿华
黄龙 翦新春 陈新群 苏彤 蒋灿华
中南大学湘雅医院口腔医学中心,长沙 410008
肌蒂型颈阔肌肌皮瓣在颊黏膜缺损修复中的应用
黄龙 翦新春 陈新群 苏彤 蒋灿华
中南大学湘雅医院口腔医学中心,长沙 410008
目的 探讨肌蒂型颈阔肌肌皮瓣(PMF)的主要特点、优点、皮瓣制备的改良措施,并评价其在颊黏膜缺损修复中的应用价值。方法选取2012年8月—2015年4月采用经MacFee切口的改良肌蒂型PMF修复因癌前病变及良恶性肿瘤切除导致的颊黏膜缺损23例。掀起皮瓣蒂部皮肤时,将大部分皮下脂肪置于颈阔肌表面;保持面动静脉的连续性;携带颈外静脉在颈阔肌的背面。结果23例病例中21例皮瓣完全成活,2例皮瓣部分坏死,另有2例颈部伤口愈合不良,经换药处理均二期愈合。所有病例经11~43个月随访,受区功能恢复良好,除2例颈部伤口愈合不良病例遗留较大面积瘢痕外,其余病例颈部外形满意,无局部及颈部复发病例。结论和传统PMF比较,肌蒂型PMF可提供更大的皮岛面积,功能美学效果更佳,是修复颊黏膜缺损的一种新的理想选择。
颈阔肌肌皮瓣; 颊癌; MacFee切口; 颊黏膜缺损; 修复
颈阔肌肌皮瓣(platysma myocutaneous flap,PMF)自从Futrell于1978年首次报道以来,因其具有组织柔软、厚度适宜、制取简单、无需开辟另一供区等优点,逐渐成为口腔颌面部中小型软组织缺损修复的常用局部复合组织瓣之一。传统的PMF有其局限性,制备过程中需去除蒂部表皮,供区关闭时有张力,故皮瓣的宽度受到限制,存在可供切取的皮瓣面积较小、术后颈部瘢痕明显等缺点。针对传统PMF的不足,为了减少并发症和改善术后功能状态,国内外许多学者对其进行了诸多改良,提出了保留蒂部皮肤的肌蒂型PMF。本研究所介绍的肌蒂型PMF在蒂部皮肤剥离层次、动静脉处理方式等皮瓣制备细节方面与既往研究相比有其特点,对提高皮瓣存活率,减少术后并发症有着积极的意义。MacFee切口是肌蒂型PMF的一种切口类型,最早由Coleman等[1]用于颊黏膜缺损的修复,国内马秦等[2]亦有报道。自2012年8月—2015年4月,笔者对23例因癌前病变、良恶性肿瘤切除所形成的颊黏膜缺损采用经MacFee切口的改良肌蒂型PMF进行修复,取得了满意的效果,现总结报道如下。
1 材料和方法
1.1 临床资料
选取2012年8月—2015年4月在中南大学湘雅医院口腔医学中心采用肌蒂型PMF修复颊黏膜缺损的23例病例,其中男18例,女5例。年龄32~72岁,平均年龄56.8岁。术前诊断:黏膜白斑8例,口腔黏膜下纤维化1例,乳头状瘤2例,颊癌12例(5例T1N0M0,7例T2N0M0)。皮瓣面积最大为8 cm×6 cm,最小为4 cm×3 cm。关于颊癌颈淋巴清扫术式,5例患者行肩胛舌骨上淋巴清扫术,7例行改良根治性颈淋巴清扫术。颊癌切除在病灶边缘1.5 cm正常组织处进行,并包括颊肌全层,此外对累及下颌牙龈的4例T2病例行下颌骨牙槽突边缘性切除术。
1.2 皮瓣设计
通过设计MacFee平行切口,保留蒂部皮肤,经皮下隧道制备皮瓣。上方为常规颌下切口,切口前端延伸至下唇正中或口角。根据估计的颊黏膜病变切除后缺损的大小和位置,确定皮岛的位置和尺寸。如皮瓣需经下颌骨内侧入缺损区,则皮岛设计靠下以增加肌蒂长度,但皮岛下缘一般也不能超过锁骨水平,此时可增加蒂部宽度甚至为全颈阔肌宽度以保证血供,皮瓣宽度和蒂部长度比例不超过1︰3。为方便术后纵向拉拢创面,皮岛一般设计为长轴横向的椭圆,这和传统PMF正好相反。确定皮岛及蒂部后缘位置时,应尽可能将颈外静脉包括进来。
1.3 手术方法
先行颌下切口,皮瓣蒂部仅切开皮肤,在皮肤和皮下脂肪组织间用圆刀或针式电刀小心锐性分离至皮瓣蒂部中份。再切开皮岛上缘皮肤,同法操作与上方切口贯通,分离至设计肌蒂前后缘处,隧道制备完毕。再切开皮岛下缘皮肤皮下组织、颈阔肌,切断结扎并携带颈外静脉,包括胸锁乳突肌筋膜掀起皮瓣,直达下颌骨下缘,皮瓣经皮下隧道从上方切口处穿出。于肌蒂近下颌缘处分离解剖面动静脉,保留其连续性,颏下动脉越过肌蒂前端的远心端可予以切断结扎,但是面动脉及颏下动脉进入肌蒂的细小分支应予以妥善保存,皮瓣制备完毕。继续完成颈淋巴清扫术和原发灶切除。根据下牙槽突是否切除,皮瓣经下颌骨内侧或外侧转移至颊部缺损区。术毕放置引流管2根,其中1根随皮瓣经下颌骨内侧或外侧置于皮瓣下方,以防止皮瓣下积液影响皮瓣血运。
2 结果
2.1 一般情况
23例病例中21例皮瓣完全成活(91.3%),2例皮瓣部分坏死,坏死面积为20%~30%。术后2例轻度静脉回流障碍,为点状或花斑样淡紫色,术后72 h恢复正常;2例重度静脉回流障碍,为大面积深蓝紫色,术后1周内陆续出现继发性上皮松解、皮岛部分边缘裂开,最终部分皮岛坏死并予以清理,发现下方颈阔肌血运仍好,二期愈合后仍可达到满意的功能效果。2例颈部皮桥部分糜烂(8.7%),边缘坏死,愈合后遗留较大面积瘢痕。所有病例经11~43个月随访,患者张口度恢复良好,除2例颈部伤口愈合不良病例外,其余患者颈部只有2条平行切口瘢痕,整体美学效果良好,颈部各方向运动均无明显受限。所有病例在随访期间无局部复发和颈部淋巴结转移。
2.2 典型病例
患者,男,41岁,右侧颊黏膜后部溃疡,累及下颌牙龈(图1)。
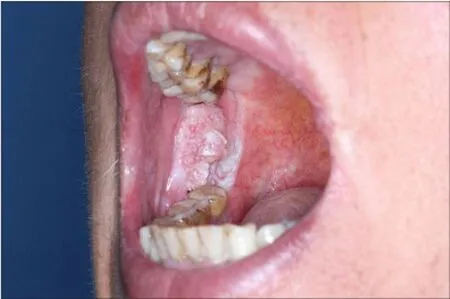
图1 患者右侧颊黏膜癌口内观Fig1 Intraoral view of buccal mucosa carcinoma at the right side
术前病理示鳞状细胞癌,临床分期T2N0M0。设计经MacFee切口的肌蒂型PMF(5 cm×3 cm),先通过皮下隧道制备皮瓣,注意保留皮下脂肪于颈阔肌的表面,保持面动静脉的连续性,携带颈外静脉于颈阔肌的背面。继续实施改良根治性颈淋巴清扫术,皮瓣经下颌骨内侧修复颊部和牙槽突创面(图2)。术后33个月随访,皮瓣形态良好,张口度恢复至术前水平(图3)。颈部瘢痕不明显,形态满意,与传统PMF的比较见图4。
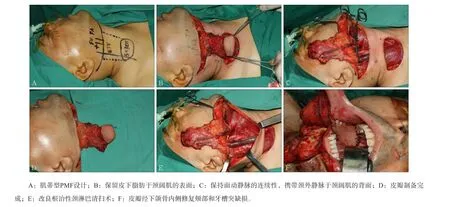
图2 MacFee切口肌蒂型PMF重建颊癌缺损的手术步骤Fig2 Procedures using muscle pedicled PMF for buccal muscosa reconstruction after cancer ablation
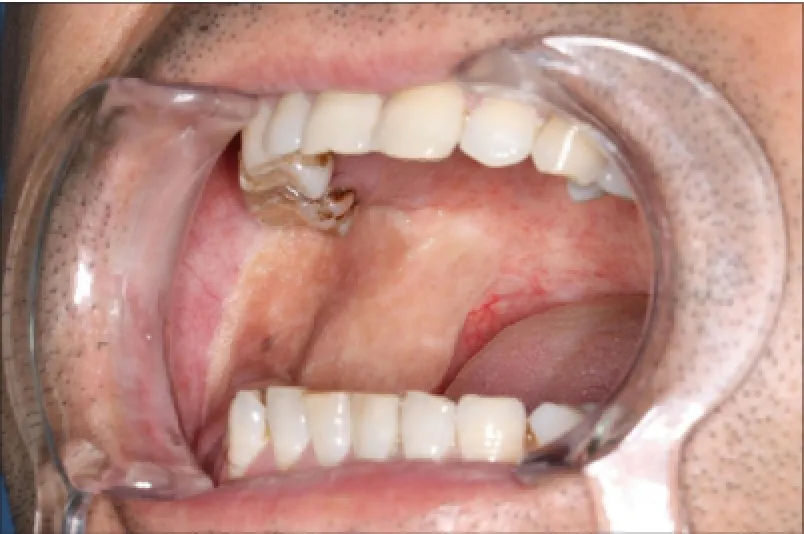
图3 术后33个月口内观Fig3 Intraoral view 33 months postoperatively
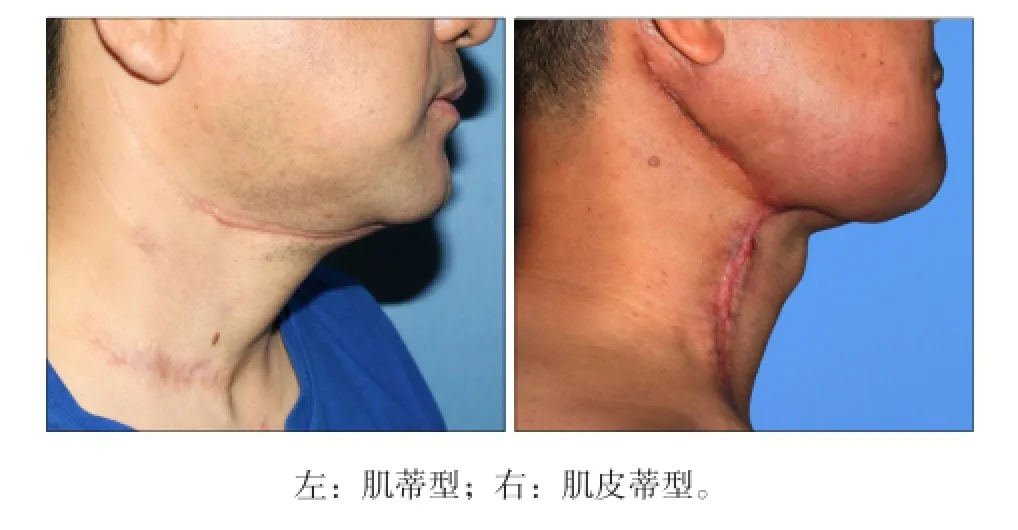
图4 2种PMF术后颈部外观的比较Fig4 Comparison of two kinds of PMFs’ postoperative cervical appearance
3 讨论
3.1 肌蒂型、肌皮蒂型PMF的比较
自PMF在临床上应用以来,根据皮瓣蒂部处理细节的不同,形成了两种垂直型PMF。一种是传统的去除皮瓣蒂部表皮的方式,以颈阔肌、皮下组织、真皮层为蒂;另一种是仅仅以颈阔肌(可携带皮下组织)为蒂,保留蒂部皮肤的完整性。但是从来没有一个公认的名称对此两种颈阔肌肌皮瓣予以区分。该研究根据皮瓣蒂部成分的不同,分别命名为肌蒂型、肌皮蒂型PMF。又根据皮瓣蒂部皮肤切口设计的方式,肌蒂型PMF可分为3种亚型,为MacFee切口式、围裙式、“工”字型或T型切口式[3-5]。而肌皮蒂型PMF只有T型切口这一种切口类型。本研究所介绍的采用MacFee切口的肌蒂型PMF较之传统肌皮蒂型PMF有着明显的优点:1)皮岛前后缘宽度相对不受限制,可修复更大面积的软组织缺损,扩大了PMF的适应证。2)取消纵向切口,保留蒂部皮肤,供区缝合张力小,术后颈部为2条平行瘢痕,功能美学效果理想。
3.2 皮瓣制备改良技术要点
包括MacFee切口在内的3种肌蒂型PMF的制备方式除蒂部皮肤切口设计不同,基本操作步骤一致,前面已有介绍。但该研究所介绍的经MacFee切口的肌蒂型PMF在蒂部皮肤剥离层次、动静脉处理方式等皮瓣制备细节方面有其独特之处,详述如下。
第一是关于肌蒂和皮肤之间的剥离层次。多数学者[6-7]认为应在皮肤与皮下脂肪之间剥离,保证肌蒂表面有一层均匀的点状脂肪,以维持皮下动脉血管丛的完整性。而Berenholz等[8]制备的PMF以不携带皮下脂肪的颈阔肌为蒂,皮瓣血运未受影响。在本病例中,当皮下脂肪层较厚时,将大部分脂肪层置于肌蒂表面,且保留薄层脂肪位于蒂部皮肤的背面;当皮肤及皮下脂肪较为薄弱时,则仅以颈阔肌为蒂,并适当增加颈阔肌宽度保证血运。如此操作是为了防止蒂部皮肤过于薄弱,以兼顾PMF和蒂部皮肤的血运。该研究有2例皮肤皮下组织十分菲薄,系早期病例,因过分强调保留皮下脂肪的完整性,导致蒂部皮桥血运障碍、部分坏死。
第二是关于面动脉、颏下动脉的处理。多数学者[4,9-10]强调保留颏下动脉的重要性,认为即使面动脉被切断,利用颏下动脉来自于对侧侧支循环的供血,PMF供血不受影响。而本研究的做法是保留面动脉的连续性,而颏下动脉远心端予以结扎,但面动脉和颏下动脉在皮瓣蒂部范围内发出的细小肌支均妥善保护。这主要是考虑到全程解剖纤细的颏下动脉可能导致颈淋巴结清扫不彻底并额外增加手术时间,故没有必要刻意切断面动脉转而去追求颏下动脉的完整性。从实际效果看,本组肌蒂型PMF没有动脉缺血的发生。
第三是关于颈外静脉和面静脉的处理。已有研究[11-12]证明当PMF分别保留颈外静脉或面静脉时,皮瓣成活率较均不保留的情况明显增加,差异有统计学意义,但保留颈外静脉或面静脉这两者之间的差异无统计学意义,这说明颈外静脉充当了面静脉替代者的作用。当颈外静脉和面静脉均不保留时,PMF的静脉回流特点类似于随意皮瓣,术后皮瓣淤血和皮瓣坏死的发生率较高。保留面静脉时,通过血液顺流实现静脉回流。而保留颈外静脉时,则是通过切断颈外静脉近心端并携带静脉于皮瓣背面,以血液逆流的方式来改善静脉回流[11]。颈外静脉的静脉瓣主要位于其汇入锁骨下静脉处的窦段,有完全抗逆流的作用。颈外静脉中段虽也有静脉瓣,但大多为长度较小的Ⅰ型静脉瓣,不能完全防止血液逆流[13]。本研究在携带颈外静脉时注意避开颈外静脉窦段,皮瓣制备后行静脉通畅实验发现血液逆流的确存在。本组所有病例的面静脉和颈外静脉均予以保留,但仍有2例出现重度静脉回流障碍导致皮瓣部分坏死,其中1例可能与颈外静脉发育不良有关,另1例与颈阔肌过于菲薄以及术后瓣下积液有关。对于颈外静脉不发达甚至缺如的患者应用PMF要谨慎。
3.3 肌蒂型PMF修复颊黏膜缺损的评价
以前臂皮瓣、股前外侧皮瓣为代表的游离皮瓣,是当今修复口腔颌面部软组织缺损的主流选择。然而对于40 cm2以下的中小型缺损,游离皮瓣并非总是最佳的选择[11]。对于此类中小型软组织缺损而言,PMF是一种与游离皮瓣相当甚至更为优秀的重建选择[14-15]。相对于舌等其他部位缺损,PMF更适合修复颊黏膜缺损,其修复颊黏膜缺损的并发症发生率只有其他受区部位的0.3倍,这可能与修复颊部缺损时肌蒂旋转弧度较小有关[11,16]。和传统的肌皮蒂型PMF相比,肌蒂型PMF可加宽蒂部,提供更大的皮岛面积,最大可达70 cm2的皮岛面积[6,17],在修复大面积的颊部软组织缺损方面更具优势[14-15]。
对于颊癌缺损的修复,应用PMF是否影响肿瘤和淋巴通道清除的彻底性?这与仔细的术前病例选择密切相关。吴正华等[18]关于颊癌cN0患者颈部处理的回顾性研究显示,隐匿性颈淋巴转移仅见于T3、T4颊癌,而54例T1、T2颊癌的隐匿性颈淋巴转移率为零。本组病例对颊癌的选择较为慎重,仅限于T1、T2且cN0的病例,这与大多数文献的选择标准是一致的。本研究保留了颈阔肌相关动静脉,所制备PMF具有部分轴型皮瓣的特点,较小颊癌原发灶的处理即使切除了颊肌全层甚至颈阔肌肌蒂上方的部分颈阔肌也不会危及皮瓣的存活。在皮瓣制备过程中,对面动静脉、颏下动静脉近段施行精细解剖,保留面动静脉的完整性,不影响面静脉周围淋巴结及颌下腺表面淋巴结的清扫。但对于T3、T4或明显波及颊肌的中晚期颊癌,无论颈淋巴结是否阳性均宜将面前动静脉为轴心的前后2 cm软组织清除干净,以达到原发灶和颈部淋巴结的整体切除[19]。上述因为肿瘤的因素导致血管蒂必须牺牲,以及术前就考虑实施根治性颈清时,应视为PMF应用的禁忌证,宜使用游离皮瓣[17]。从随访结果可见本研究颊癌病例使用PMF修复颊黏膜缺损未影响肿瘤根治的效果。
本研究病例皮瓣完全成功率为91.2%,达到文献中较高水平,虽有2例皮瓣部分坏死,但皮岛坏死面积的比例不超过30%,局部清创处理即可,无需再次手术,对术后张口度等功能恢复没有明显影响,这与游离皮瓣“全或无”的特点是完全不同的。从临床结果看,此类PMF皮岛小面积坏死不能算作失败病例[20]。综上所述,肌蒂型PMF功能美学效果佳,特别适合因为癌前病变、良性肿瘤切除导致的颊黏膜大面积缺损的修复。此外在严格把握适应证的前提下,该瓣也可用于早期颊癌缺损的重建。
[1] Coleman JJ 3rd, Nahai F, Mathes SJ. Platysma musculocutaneous flap: clinical and anatomic considerations in head and neck reconstruction[J]. Am J Surg, 1982, 144(4):477-481.
[2] 马秦, 张圃, 程晓兵, 等. 隧道式颈阔肌瓣修复颊部黏膜大面积缺损的临床分析[J]. 实用口腔医学杂志, 2010, 26 (4):499-501.
Ma Q, Zhang P, Cheng XB, et al. A clinical analysis of buccal mucosa defects repaired with tunnel style platysmamyocutaneous flaps[J]. J Pract Stomatol, 2010, 26(4):499-501.
[3] Handa Y, Kitajima T, Takagi N, et al. The platysma myocutaneous flap for oral reconstruction. Experience with Mac-Fee’s cervical incision[J]. J Craniomaxillofac Surg, 1989, 17(7):318-322.
[4] Esclamado RM, Burkey BB, Carroll WR, et al. The platysma myocutaneous flap. Indications and caveats[J]. Arch Otolaryngol Head Neck Surg, 1994, 120(1):32-35.
[5] 程晓兵, 马秦, 杨耀武, 等. 改良式颈阔肌肌皮瓣在口腔内软组织缺损修复中的应用探讨[J]. 口腔医学研究, 2010, 26(2):253-255.
Cheng XB, Ma Q, Yang YW, et al. Study of the improved platysma myocutaneous flap to reconstruct oral defect[J]. J Oral Sci Res, 2010, 26(2):253-255.
[6] Koch M, Künzel J, Mantsopoulos K, et al. Defect closure after oral and pharyngeal tumor resection with the superiorly pedicled myocutaneous platysma flap: indications, technique, and complications[J]. Eur Arch Otorhinolaryngol, 2012, 269(9):2111-2119.
[7] Papadopoulos ON, Gamatsi IE. Platysma myocutaneous flap for intraoral and surface reconstruction[J]. Ann Plast Surg, 1993, 31(1):15-18.
[8] Berenholz L, Kessler A, Segal S. Platysma myocutaneous flap for intraoral reconstruction: an option in the compromised patient[J]. Int J Oral Maxillofac Surg, 1999, 28(4):285-287.
[9] Uehara M, Helman JI, Lillie JH, et al. Blood supply to the platysma muscle flap: an anatomic study with clinical correlation[J]. J Oral Maxillofac Surg, 2001, 59(6):642-646.
[10] Puxeddu R, Dennis S, Ferreli C, et al. Platysma myocutaneous flap for reconstruction of skin defects in the head and neck[J]. Br J Oral Maxillofac Surg, 2008, 46(5):383-386.
[11] Saito H, Tsuda G, Ohtsubo T, et al. Platysma myocutaneous flap including the external jugular vein with special reference to neck dissection[J]. ORL J Otorhinolaryngol Relat Spec, 1998, 60(4):218-223.
[12] 苏彤, 刘冰, 胡砚平, 等. 不同类型的颈阔肌肌皮瓣存活情况的临床分析[J]. 中华整形外科杂志, 2006, 22(4):259-261.
Su T, Liu B, Hu YP, et al. Clinical analysis about survival condition of different types of platysma myocutaneous flaps [J]. Chin J Plast Surg, 2006, 22(4):259-261.
[13] Nishihara J, Takeuchi Y, Miki T, et al. Anatomical study on valves of human facial veins[J]. J Craniomaxillofac Surg, 1995, 23(3):182-186.
[14] Tosco P, Garzino-Demo P, Ramieri G, et al. The platysma myocutaneous flap (PMF) for head and neck reconstruction: a retrospective and multicentric analysis of 91 T1-T2 patients [J]. J Craniomaxillofac Surg, 2012, 40(8):e415-e418.
[15] Tessier P, Matthews DC, Kamerer D Jr, et al. Platysma-based myocutaneous clavicular island flap for intraoral reconstruction[J]. Ann Plast Surg, 2011, 67(6):S55-S69.
[16] Szudek J, Taylor SM. Systematic review of the platysma myocutaneous flap for head and neck reconstruction[J]. Arch Otolaryngol Head Neck Surg, 2007, 133(7):655-661.
[17] Pagani D, Capaccio P, Fontanella W, et al. Vertical platysma myocutaneous flap reconstruction for T2-staged oral carcinoma[J]. Anticancer Res, 2007, 27(4C):2961-2964.
[18] 吴正华, 黄欣, 康非吾, 等. 颊黏膜鳞癌cN0患者的颈部处理[J]. 华西口腔医学杂志, 2003, 21(3):194-196. Wu ZH, Huang X, Kang FW, et al. The neck treatment of cN0 patients with squamous cell carcinoma of buccal mucosa[J]. West Chin J Stomatol, 2003, 21(3):194-196.
[19] 温玉明. 口腔颌面部肿瘤学: 现代理论与临床实践[M].北京: 人民卫生出版社, 2004:437. Wen YM. Oral and maxillofacial oncology: contemporary theory and clinical practice[M]. Beijing: People’s Medical Publishing House, 2004:437.
[20] Künzel J, Iro H, Psychogios G, et al. Closure of defects after resection of tumors of the oral cavity and the pharynx: mediumto long-term oncologic and functional results with the myocutaneous platysma flap[J]. Eur Arch Otorhinolaryngol, 2013, 270(9):2537-2545.
(本文编辑 杜冰)
Application of muscle pedicled platysma myocutaneous flap in the reconstruction of buccal mucosa defects
Huang Long, Jian Xinchun, Chen Xinqun, Su Tong, Jiang Canhua. (Centre of Stomatology, Xiangya Hospital, Central South University, Changsha 410008, China)
Objective This study aimed to explore the main features and advantages of the muscle pedicled platysma myocutaneous flap (PMF), the degree of improvement of flap harvest. To evaluate the application value of the flap in the reconstruction of buccal mucosa carcinoma defects.MethodsTwenty-three patients received PMF with MacFee incision to reconstruct buccal mucosa defects that were caused by the resection of precancer lesions and benign and malignant tumors from August 2012 to April 2015. When elevating the cervical skin from the platysma, most of the subcutaneous tissue was preserved on the muscle. The continuity of the facial vessels was retained. The external jugular vein was preserved on the reverse side of the platysma.ResultsTwenty-one flaps survived completely, whereas the other two flaps presented partial skin loss. Two patients showed disturbed wound healing in the neck. Secondary healing was achieved after attentive wound care. All patients were followed up from 11 to 43 months. The function of the recipient sites recovered well. Except for the two patients with large-area scarring in the neck, the remaining cases presented satisfactory neck contours. No relapses were observed during the follow-up period.ConclusionCompared with the traditional PMF, the muscle pedicled PMF provides a larger skin paddle and presents a better aesthetic and functional effect. Thus, this approach is a novel and ideal option for the restoration of buccal mucosa defects.
platysma myocutaneous flap; buccal carcinoma; MacFee incision; buccal mucosa defect; reconstruction
R 628
A
10.7518/hxkq.2017.02.010
Supported by: General Program, National Natural Science Foundation of China (81041052, 30572044). Correspondence: Jian Xinchun, E-mail: jianxinchun@hotmail.com.
2016-11-05;
2017-01-05
国家自然科学基金面上项目(81041052,30572044)
黄龙,主治医师,博士,E-mail:huanglong0129@126.com
翦新春,教授,博士,E-mail:jianxinchun@hotmail.com
