<34周早产儿宫外生长发育迟缓发生的相关因素分析
2017-04-26舒菊娟张炫化
舒菊娟, 张炫化
(湖北省十堰市房县人民医院 儿科, 湖北 十堰, 442100)
<34周早产儿宫外生长发育迟缓发生的相关因素分析
舒菊娟, 张炫化
(湖北省十堰市房县人民医院 儿科, 湖北 十堰, 442100)
<34周; 早产儿; 宫外生长发育迟缓; 相关因素
宫外生长发育迟缓(EUGR)是指新生儿出院后每阶段的生长指标在生长速率期望值的第10百分位水平以下[1]。早产儿是新生儿中比较特殊的一类群体,一般发育不健全,加之呼吸功能较差,因此发生宫外生长发育迟缓的概率较高[2-3]。由于患儿病情及体质均具有特异性,有很多因素会对患儿出院后的生长情况造成影响[4]。本研究探讨造成其宫外生长发育迟缓发生的相关因素,现报告如下。
1 资料与方法
1.1 一般资料
将2014年1月—2016年1月本院收治的80例妊娠周数<34周的早产儿作为研究对象,其中男43例,女37例; 胎龄均<34周,平均胎龄(30.91±8.12)周,其中<28周16例, 28~30周32例, 30~34周32例; 出生1 min时Apgar评分(4.42±1.30)分; 体质量1.1~2.7 kg, 平均体质量(2.11±0.57) kg, 其中<1 500 g者33例, 1 500~2 500 g者39例, >2 500 g者8例; 头围(30.56±9.12) cm, 住院时间(14.98±3.76) d, 达到全胃肠营养的日龄(9.76±2.81) d。纳入标准: ① 胎龄<37周,有完整的病例资料,均符合早产儿的诊断标准[5]的早产儿; ② 经检查无任何生命安危出院的患儿; ③ 出院后每阶段的生长指标在生长速率期望值的第10百分位水平以下的患儿; ④ 本组研究通过了医学伦理委员会的批准,本人及家属对本组治疗方案均已详细了解,均同意治疗并签署了知情同意书。排除标准: ① 心、肝、肾功能严重损害及并发其他严重疾病的早产儿; ② 存在恶性肿瘤的早产儿; ③ 有染色体异常或家族遗传病的患儿; ④未达出院标准出院的早产儿; ⑤不愿参加本研究者。出院标准: ① 各项生命指征稳定、体质量≥2 000 g的患儿; ② 能自主吸吮进奶,并无呼吸暂停的患儿; ③ 停止用药及吸氧的患儿。
1.2 方法
① 收集所有早产儿的临床资料,主要包括早产儿的性别、出生胎龄(<28周、28~30周、30~34周)、出生体质量(小于1 500 g、1 500~2 500 g、>2 500 g)、出生头围、住院时间、达到全EN时间、体质量下降时间、体质量下降比例、静脉用氨基酸最大量、胃管喂养时间及摄入热卡的相关情况。② 患儿出院后6个月的时间段内进行随访,收集所有早产儿宫外生长发育情况,根据出院后早产儿体质量与头围的情况将所有研究对象分为宫外生长发育迟缓组和宫外生长发育非迟缓组,对53例宫外生长发育迟缓组患儿的临床资料情况进行分析,评估出可能造成<34周早产儿宫外生长发育迟缓的相关因素。③ 采用Logistic回归分析,进一步得到影响早产儿宫外生长发育迟缓的相关因素。
1.3 评价指标
对所有研究对象进行长期随访,随访时间为患儿出院后6个月的时间段内,随访方式为病房、门诊随诊和电话回访。记录所有研究对象的宫外生长发育,并对所有可能影响宫外生长发育的相关因素进行分析,即性别、出生胎龄、出生体质量、出生头围、住院时间、达到全EN时间、体质量下降时间、体质量下降比例、静脉用氨基酸最大量、胃管喂养时间及摄入热卡的相关情况等进行单因素和多因素回归分析。
1.4 统计学处理
对各个选项择指标和患者生存时间进行量化、赋值并填表,使用SPSS 20.0统计软件进行分析与处理,计量资料以均数±标准差表示,用检验计数资料,以P<0.05为有统计学意义。单因素相关分析采用检验,选择有统计学意义的单因素进行分析(P<0.05); 多因素分析采用Logistic回归分析,得到影响生存时间的相关因素。
2 结 果
所有研究对象在达出院标准后出院,院方对80例患儿进行长期随访,随访时间为出院后的6个月。随访期间,有2例死亡,死亡率2.50%; 有6例失访,失访率为7.50%; 随访期间根据患儿出院后体质量头围等的生长情况对宫外生长迟缓进行评定,其中有53例患儿评定为宫外生长迟缓。对53例宫外生长发育迟缓患儿的基本资料进行研究,发现出生体质量、出生头围、体质量下降时间、体质量下降比例、达到全EN时间、静脉用氨基酸最大量、肠道达到标准热卡时间及胃管喂养时间与宫外生长发育迟缓的发生密切相关(P<0.05), 见表1。出生体质量、出生头围、体质量下降时间、体质量下降比例、达到全EN时间、静脉用氨基酸最大量、胃管喂养时间、肠道达到标准热卡时间影响早产儿宫外生长情况的Logistic分析见表2。
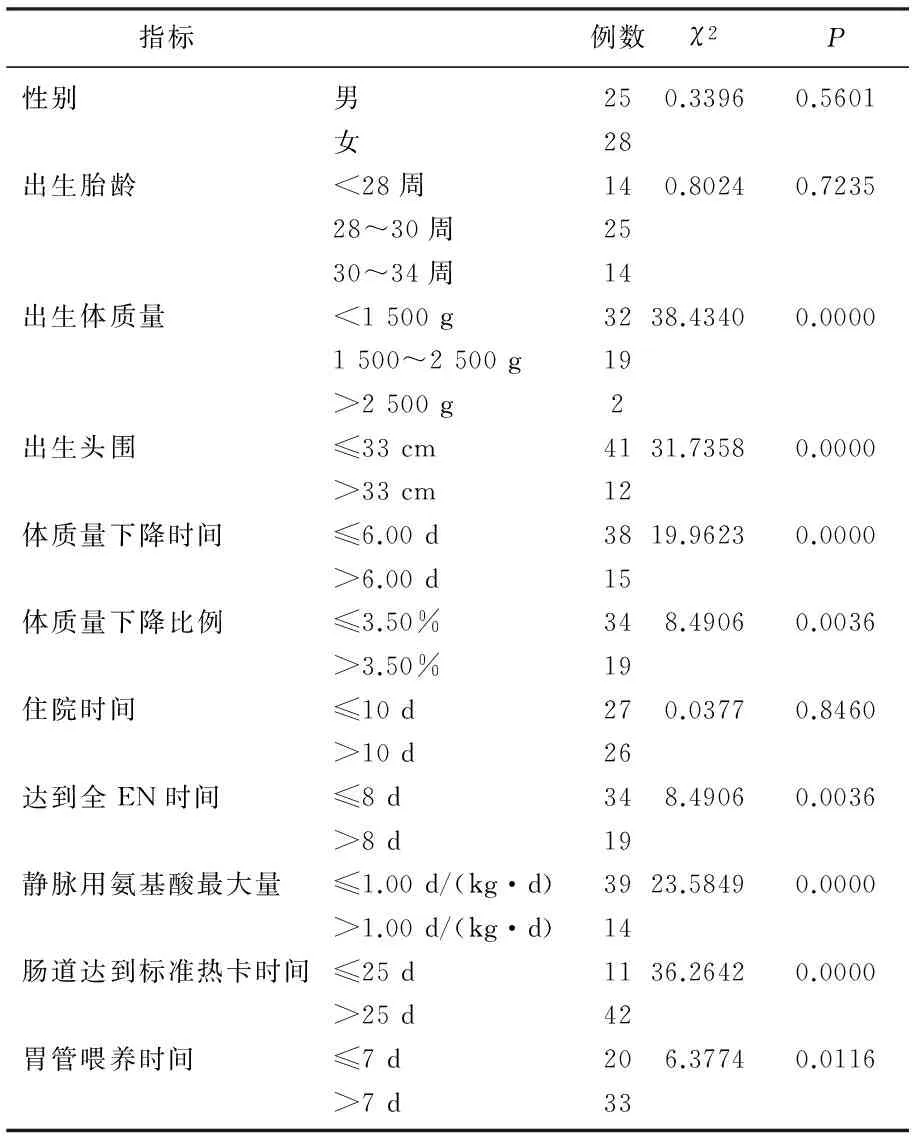
表1 影响患儿宫外生长发育相关因素的单因素分析

表2 影响早产儿宫外生长情况的相关因素的Logistic回归分析
3 讨 论
早产儿胎龄越小,尤其是小于34周的早产儿会由于胎儿时期就没有母体给予的足够的营养支持,再加上血脑屏障、免疫系统等均没有完全发育成熟,导致早产儿与足月儿相比,各方面指标都差一些,出院后生长发育也较为迟缓[6-7]。因此,临床医生须对早产儿宫外生长发育迟缓的发生情况及其危险因素有一定的了解,进而采取针对性的措施来预防和控制早产儿出院后生长发育迟缓的发生,从而改善早产儿的预后及其生存质量[8-9]。
本研究中所有研究对象在达出院标准后出院,院方对80例患儿进行长期随访,随访时间为出院后的6个月,随访期间有2例死亡,死亡率2.50%; 有6 例失访,失访率为7.50%; 有53例患儿根据体质量头围等生长发育情况评定为宫外生长迟缓。本研究对其临床资料情况进行分析,初步评估出可出生体质量、出生头围、体质量下降时间、体质量下降比例、达到全EN时间、静脉用氨基酸最大量、胃管喂养时间、肠道达到标准热卡时间与早产儿宫外生长发育迟缓发生有密切相关性(P<0.05)。早产儿出生体质量越低,其各系统、器官等发育就相对越不完善,导致其相关疾病的病情更加危重,进而导致早产儿生长发育迟缓,难以达到正常新生儿的发育标准[10]; 新生儿的出生头围一般在30~33 cm, 早产儿头围一般不达标,也在很大程度上影响着早产儿出院后的生长发育[11-12]。大部分早产儿吸吮能力较为低下,为了为其提供必要营养,在住院期间会为其下胃管,胃管所输送的营养和正常进食的营养多少会有些差异,因此很大程度上不能满足患儿对营养的需求,因此胃管喂养时间的多少是造成患儿宫外生长发育迟缓的一大因素[13-14]; 为早产儿输入一定量的氨基酸及热卡也都是为了维持早产儿有足够的营养支持,但由于早产儿肠道消化系统发育较不健全,因此早产儿肠道达到标准热卡的时间的较长,营养支持没法满足正常的生长需求,因此造成患儿出院后每阶段的生长指标在生长速率期望值的第10百分位水平以下[15-18]。另一方面,早产儿各系统、器官等均没有完全发育成熟,与足月儿相比,前者血液中相关抗体水平较低,抵御病原体的能力较差,因此更易导致并发疾病,进而导致早产儿使用相关器械的概率显著升高,随着侵袭性操作的增加,患儿相关器官的黏膜组织损伤也有所增加,病情加重或病程延绵不愈也是造成早产儿宫外生长发育迟缓的一大因素[19-22]。此外,本研究还通过多因素分析分析,回归系数>0, 回归方程曲线呈单调递增,本研究中出生体质量过低、出生头围过小、体质量下降情况、达到全EN时间、静脉用氨基酸最大量、胃管喂养时间、肠道达到标准热卡时间这些变量的回归系数分别为0.5383、0.5678、0.6048、0.5915、0.5632、0.6298、0.62980.5392, 均在0.50上下浮动,进一步说明这些因素属于早产儿发生宫外生长发育迟缓的独立危险因素[23-24]。
综上所述,对于妊娠周数<34周的早产儿,其中出生体质量、出生头围、体质量下降时间、体质量下降比例、达到全EN时间、静脉用氨基酸最大量、胃管喂养时间、肠道达到标准热卡时间等都是造成其宫外生长发育迟缓发生的相关因素。
[1] 裴启越, 李丛, 刘盼盼, 等. 极低出生体质量儿宫外发育迟缓的危险因素分析[J]. 中国新生儿科杂志, 2016, 31(4): 289-293.
[2] Pampanini V, Boiani A, De Marchis C, et al. Preterm infants with severe extrauterine growth impairment during childhood[J]. Eur J Pediatr, 2015, 174(1): 33-41.
[3] 邵肖梅, 叶鸿瑁, 丘小汕. 实用新生儿学[M]. 4版, 北京: 人民卫生出版社, 2011: 954.
[4] Ehrenkranz R A, Das A, Wrage L A, et al. Early nutrition mediates the influence of severity of illness on extremely LBW infants [J]. Pediatr Res, 2011, 69(6): 522-529.
[5] 徐文英, 王军, 武荣. 小胎龄早产儿官外牛长发育迟缓的临床分析[J]. 中国医药导报, 2014, 11(15): 39-42.
[6] 蔡岳鞠, 宋燕燕, 黄志坚, 等. 早产儿出院时宫外发育迟缓的危险因素分析[J]. 中国当代儿科杂志, 2015, 17(7): 659-662.
[7] Lima P A, Carvalho M, Costa A C, et al. Variables associated with ext-ra uterine growth restriction in very low birth weight infants[J]. J Pediatr, 2014, 90(1): 22-27.
[8] 詹兴星, 包蕾. 早产儿宫外发育迟缓及相关危险因素分析[J]. 临床儿科杂志, 2015, 33(12): 1016-1020.
[9] Ortiz-Espejo M, Perez-Navero J L, Olza-Meneses J, et al. Prepubertal children with a history of extrauterine growth restriction exhibit low-grade in flammation[J]. British J Nutr, 2014, 112(3): 338-346.
[10] 曹玮, 张永红, 赵冬莹, 等. 34周以下早产儿宫外生长发育迟缓发生的影响因素[J]. 中国当代儿科杂志, 2015, 17(5): 453-458.
[11] Mukhopadhyay K, Mahajan R, Louis D, et al. Longitudinal growth of very low birth weight neonates during first year of Life and risk factors for malnutrition in a developing country[J]. Acta Paediatrica, 2013, 102(3): 278-281.
[12] 吴慧. 早产儿不同时期生长发育迟缓及相关影响因素分析[J]. 中国儿童保健杂志, 2013, 21(11): 1198-1200.
[13] 廖文君. 低出生体质量早产儿宫外发育迟缓的相关因素分析[J]. 海南医学, 2014, 25(19): 2845-2848.
[14] 张勇, 王朝晖. 早产儿体格发育迟缓及相关因素分析[J]. 中国儿童保健杂志, 2016, 24(7): 746-748.
[15] 邬方彦, 周鸣, 赵讳停, 等. 高危早产儿宫外生长迟缓的危险因素分析[J]. 中国新生儿科杂志, 2015, 30(1): 43-47.
[16] Borges J, dos Santos A, da Cunha D, et al. Restrictive guideline reduces platelet count thresholds for transfusions in very low birth weight preterm infants[J]. Vox Sanguinis, 2013, 104(3): 207-213.
[17] 叶青青, 李坚, 赖莉明. 极低出生体质量儿宫外生长发育迟缓状况的观察[J]. 检验医学与临床, 2015, 12(10): 1441-1442, 1444.
[18] 张冷, 廖文君. 早产儿宫外发育迟缓167例临床分析[J]. 武汉大学学报: 医学版, 2014, 35(3): 436-439.
[19] 孙海英. 羊水过少对胎儿宫内发育迟缓及出生后智力发育的影响[J]. 实用临床医药杂志, 2015, 19(3): 147-148.
[20] 郑锐丹, 汪无尽, 应艳琴, 等. 生长追赶宫内发育迟缓大鼠早期糖脂代谢及脂肪细胞功能的改变[J]. 中国当代儿科杂志, 2012, 14(7): 543-547.
[21] 钟庆华, 梁琨, 贺湘英. 新生儿重症监护室中早产儿营养状况及宫外生长发育迟缓的危险因素[J]. 中国当代儿科杂志, 2012, 14(1): 20-23.
[22] 李程, 程茜, 张伟. 重庆地区1 743例智力低下/发育迟缓儿童细胞遗传学分析及意义探讨[J]. 重庆医学, 2012, 41(4): 330-332.
[23] 陈艳娟, 赵浩艺, 段聿彦, 等. 早期中西医结合干预对改善早产儿运动发育迟缓的临床研究[J]. 中医儿科杂志, 2013, 9(2): 55-57.
[24] 叶红涛, 杨玉先, 池晓群, 等. 阻塞性睡眠呼吸暂停低通气综合征儿童生长发育迟缓的临床分析[J]. 当代医学, 2013(24): 87-88.
2017-01-14
湖北省教育厅科学研究计划资助项目(D2016820)
R 722.6
A
1672-2353(2017)07-197-03
10.7619/jcmp.201707069
