中性粒细胞与淋巴细胞比值联合检测纤维蛋白原对结直肠癌预后的判断价值
2017-04-24覃罗姚晖徐亮
覃 罗 姚 晖 徐 亮
(西南医科大学附属医院胃肠外科,泸州646000)
中性粒细胞与淋巴细胞比值联合检测纤维蛋白原对结直肠癌预后的判断价值
覃 罗 姚 晖 徐 亮
(西南医科大学附属医院胃肠外科,泸州646000)
目的: 探讨中性粒细胞与淋巴细胞比值(NLR)和纤维蛋白原(Fibrinogen,FIB)联合形成指标FIB-NLR在结直肠癌预后中的临床意义。方法:回顾性分析我院2010年6月至2011年6月接受手术治疗的250例结直肠癌患者的临床资料,分别分析NLR和FIB与结直肠癌的病理特征的关系,将NLR与FIB进行联合形成一个指标(FIB-NLR)。将250名结直肠癌患者分为3组,患者NLR≥2.95及FIB≥348 mg/dl定为FIB-NLR 2分组,NLR≥2.95及FIB<348 mg/dl或者NLR<2.95及FIB≥348 mg/dl定为1分组,NLR<2.95及FIB<348 mg/dl为0分组,并分析3组患者在结直肠癌的浸润深度、分期、淋巴结转移、神经浸润、远处转移、组织学分级中是否具有差异性。并将3组患者按生存时间做生存分析,并对3组患者的生存率进行比较。 结果:中晚期及有淋巴结转移结直肠癌患者NLR值明显高于分期较早及无淋巴结转移患者的NLR,差异具有统计学意义(P<0.001),肿瘤浸润深度较深、有神经浸润、有远处转移的患者其NLR值明显高于浸润深度较浅、无神经浸润、无远处转移患者的NLR值,差异具有统计学意义(P=0.006、P=0.002、P=0.007)。中晚期、有淋巴结转移、有远处转移的结直肠癌患者其FIB值明显高于早期及无淋巴结转移、无远处转移的结直肠癌患者的FIB值,差异具有统计学意义(P<0.001),浸润深度越深及有神经浸润的结直肠癌患者FIB值明显高于浸润深度浅及无神经浸润患者的FIB值,差异具有统计学意义(P=0.015、P=0.012)。NLR与FIB均在肿瘤的组织学分级、年龄大小、性别肿瘤部位无明显关联(P>0.05)。 结直肠癌的临床分期越晚、浸润深度越深、有淋巴结转移、有远处转移、有神经浸润的患者其FIB-NLR评分较早期、浸润深度浅、无淋巴结转移及无远处转移、无神经浸润患者高,差异具有统计学意义(P<0.001)。生存分析发现,评分越高组其5年生存率越低,差异具有统计学意义(P=0.001)。结论:FIB-NLR可能是一个潜在的判断结直肠癌进展及预后的有效指标。
结直肠癌;中性粒细胞和淋巴细胞比值;纤维蛋白原;预后
结直肠癌是我国常见的恶性肿瘤之一,居我国肿瘤发病率及死亡率的前列。近年来,随着人民生活水平的不断提高,饮食习惯和饮食结构的改变以及人口老龄化,我国结直肠癌的发病率和死亡率均保持上升趋势。在消化系统恶性肿瘤中发病率和死亡率仅次于胃癌和食管癌[1]。尽管手术治疗、新辅助化疗等的快速发展,结直肠癌的生存率有所提高,但进展期的结直肠癌总体预后仍较差。结直肠癌患者经手术治疗后易复发,目前用于监测预后及复发的血液指标例如CEA及CA199的敏感性及特异度仍较低,故对于探索新的能够判断预后的血液指标将具有一定的意义。近来研究表明肿瘤的发生发展伴随着炎症的发生,中性粒细胞与淋巴细胞比值(Neutrophil-lymphocyte ratio ,NLR)是全身炎症反应的评价指标之一 , 能够在一定程度上反映炎性反应和抗肿瘤免疫之间的动态关联,是肿瘤复发的一项预测因子。纤维蛋白原(Fibrinogen,FIB)作为凝血级联因子,与肿瘤的临床特征也有密切的联系,近来相关的文献报道将NLR与FIB联合形成一个指标,发现其与食管癌的预后具有密切的联系[2]。Arigami等[3]在最新研究中也表明FIB-NLR与胃癌的病理特点及预后存在密切的关系。故本文将探讨FIB与NLR联合形成的指标FIB-NLR对结直肠癌预后判断的临床意义。
1 资料与方法
1.1 一般资料 选择本院 2010年6月至 2011 年 6月收治并接受手术切除的结肠癌患者250例,男141例,女109例,年龄20~78岁,平均(70.26 ±15.23)岁。 所有患者均经术后病理证实,术前均未接受放化疗。
1.2 研究方法 搜集并记录纳入研究患者的中性粒细胞计数(N)、淋巴细胞计数(L),计算 NLR,同时搜集患者纤维蛋白原FIB浓度。分别搜集患者的年龄、性别、肿瘤部位、组织学分级、临床分期、浸润深度、神经浸润、有无淋巴结转移、有无远处转移等临床特征,分别分析 NLR和FIB在这些临床特征的关系。采用ROC曲线确定NLR和FIB的最佳截断点。按ROC曲线确定的最佳截断点,将250名结直肠癌患者分为0分组、1分组、2分组,分析FIB-NLR与结直肠癌的浸润深度、分期、淋巴结转移、神经浸润、远处转移、组织学分级等的关系。进行危险因素分析,并将FIB-NLR 3个组按患者生存时间做生存分析,并比较3组患者的5年生存率。
1.3 术后随访 采用门诊复查或电话随访,随访患者的生存状态,术后1年每3个月1次,第2年起半年1次,截止随访时间为2016年6月。
1.4 统计学处理 应用 SPSS17.0 软件进行统计学分析及Graphpad prism医学作图软件进行作图。NLR和FIB与结直肠癌的病理特点关系用Wilcoxon 秩和检验, ROC 曲线的最佳截断点及曲线下面积进行评估NLR和FIB在区分结直肠癌Ⅰ~Ⅱ期和Ⅲ~Ⅳ期和区分结直肠癌有无远处转移的预测价值。FIB-NLR与结直肠癌的病理特征关系用χ2检验。生存分析中生存率计算采用 Kaplan-Meier 法 ,组间生存率比较采用 Log-rank 检验,生存影响因素的单因素及多因素分析采用COX回归分析。
2 结果
2.1 NLR与FIB分别在各临床特征的差异性比较 NLR在结直肠癌的临床分期及有无淋巴结转移中分布具有差异性(P<0.001,如图1A、C),在肿瘤浸润深度、有无神经浸润、有无远处转移中分布具有差异性(P=0.006,P=0.002,P=0.007,如图1B、D、E),在患者性别、年龄、组织学分级、肿瘤部位中其分布不具有差异性(P=0.086、P=0.277、P=0.116、P=0.147,如图1G、H、F、I)。FIB在结直肠癌的临床分期及有无淋巴结转移、有无远处转移中分布具有差异性(P<0.001,如图2A、C、D),在肿瘤浸润深度、有无神经浸润中分布具有差异性(P=0.015、P=0.012、如图2B、E),在患者性别、年龄、组织学分级、肿瘤部位中其分布不具有差异性(P=0.658、P=0.634、P=0.392、P=0.399,如图2G、H、F、I)。
2.2 NLR与FIB分别在区分结直肠癌分期及有无远处转移中的意义 NLR区分结直肠癌Ⅰ~Ⅱ期和Ⅲ~Ⅳ期的最佳截断点为2.95, 此时灵敏度为69.7%,特异度为70.3%,此时的曲线下面积为0.708,其最佳阶段点将用于后面的分析(如图3A)。

图1 NLR与250例结直肠癌临床特征的关系Fig.1 Relationship between NLR and clinical features of 250 cases with colorectal cancer

图2 FIB与250例结直肠癌临床特征的关系Fig.2 Relationship between FIB and clinical features of 250 cases with colorectal cancer
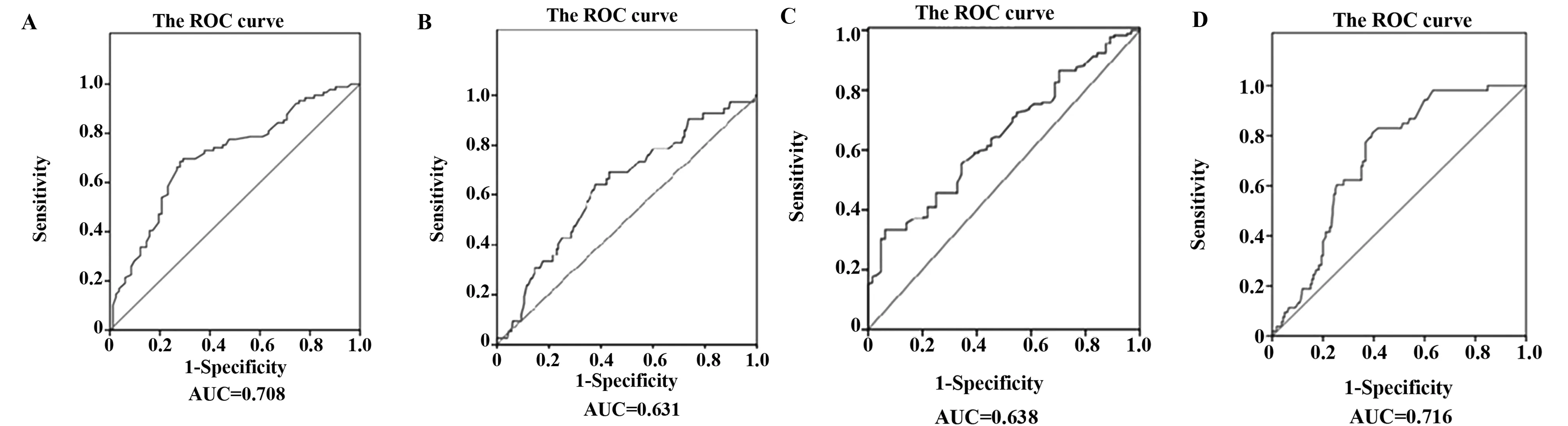
图3 NLR区分结直肠癌Ⅰ-Ⅱ期和Ⅲ-Ⅳ期的ROC曲线Fig.3 ROC curve based NLR for discriminating between tumor stage Ⅰ-Ⅱ and Ⅲ-ⅣNote:A. The receiver operating characteristic based NLR for discriminating between the tumor stage Ⅰ-Ⅱ and Ⅲ-Ⅳ;B. The receiver operating characteristic based NLR for discriminating between the positive distant metastases and negative distant metastases; C. The receiver operating characteristic based FIB for discriminating between the tumor stage Ⅰ-Ⅱ and Ⅲ-Ⅳ;D.The receiver operating characteristic based FIB for discriminating between the positive distant metastases and negative distant metastases.
NLR区分结直肠癌有无转移的最佳截断点为3.05,此时灵敏度等于61.9%,特异度73%,曲线下面积为0.631(如图3B)。FIB区分结直肠癌Ⅰ~Ⅱ期和Ⅲ~Ⅳ期的最佳截断点为348 mg/dl, 此时灵敏度62.3%,特异度为67.6%,此时曲线下面积0.638,其最佳阶段点将用于后面的分析(如图3C)。FIB区分结直肠癌有无转移的最佳截断点为391 mg/dl,此时灵敏度为60.4%,特异度为74.6%,此时的曲线下面积为0.716(如图3D)。
2.3 FIB-NLR与250例结直肠癌临床特征的关系 上述ROC曲线的NLR与FIB区分结直肠癌Ⅰ~Ⅱ期、Ⅲ~Ⅳ期的最佳截断点为2.95、348 mg/dl。将250名结直肠癌患者,按此截断点分为3个组,其中NLR≥2.95及FIB≥348 mg/dl定为FIB-NLR 2分组,NLR≥2.95及FIB<348 mg/dl或者NLR<2.95及FIB≥348 mg/dl定为FIB-NLR 1分组,NLR<2.95及FIB<348 mg/dl为FIB-NLR 0分组。FIB-NLR在结直肠癌的分期、浸润深度、有无淋巴结转移、有无神经浸润、有无远处转移中具有明显的差异性(P<0.001)。在患者的性别、年龄、肿瘤部位、组织学分级无明显差异(P=0.853、P=0.924、P=0.345、P=0.152),如表1。
表1 FIB-NLR与250例结直肠癌临床特征的关系
Tab.1 Relationship between FIB-NLR and clinical features of 250 cases of colorectal cancer
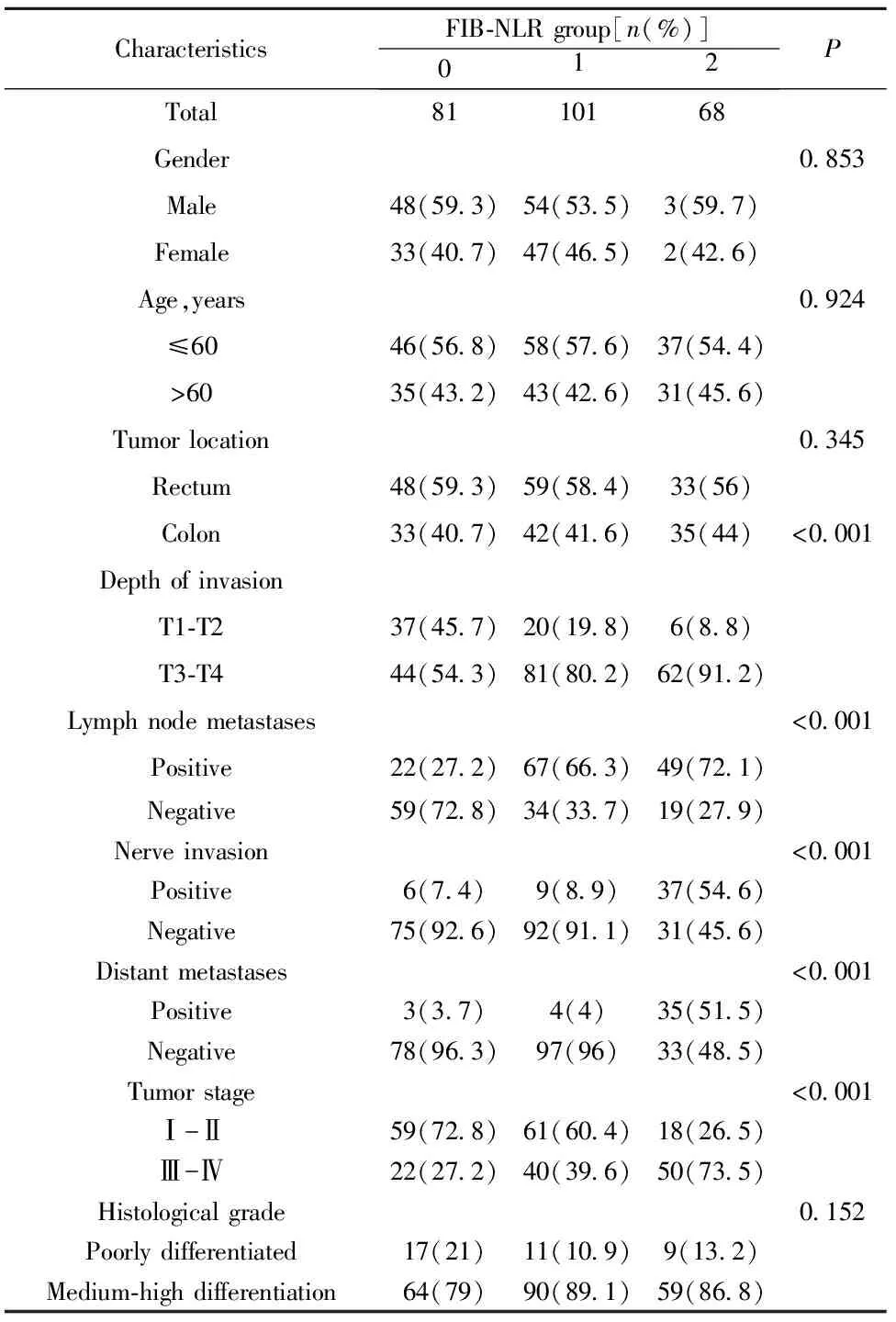
CharacteristicsFIB⁃NLRgroup[n(%)]012PTotal8110168Gender0 853Male48(59 3)54(53 5)3(59 7)Female33(40 7)47(46 5)2(42 6)Age,years0 924≤6046(56 8)58(57 6)37(54 4)>6035(43 2)43(42 6)31(45 6)Tumorlocation0 345Rectum48(59 3)59(58 4)33(56)Colon33(40 7)42(41 6)35(44)<0 001DepthofinvasionT1⁃T237(45 7)20(19 8)6(8 8)T3⁃T444(54 3)81(80 2)62(91 2)Lymphnodemetastases<0 001Positive22(27 2)67(66 3)49(72 1)Negative59(72 8)34(33 7)19(27 9)Nerveinvasion<0 001Positive6(7 4)9(8 9)37(54 6)Negative75(92 6)92(91 1)31(45 6)Distantmetastases<0 001Positive3(3 7)4(4)35(51 5)Negative78(96 3)97(96)33(48 5)Tumorstage<0 001Ⅰ-Ⅱ59(72 8)61(60 4)18(26 5)Ⅲ-Ⅳ22(27 2)40(39 6)50(73 5)Histologicalgrade0 152Poorlydifferentiated17(21)11(10 9)9(13 2)Medium⁃highdifferentiation64(79)90(89 1)59(86 8)
2.4 影响结直肠癌生存率的单、多因素分析 结直肠癌患者术后5年生存率影响因素分析的单因素分析结果显示,临床分期、浸润深度、神经浸润、淋巴结转移、远处转移和 NLR、FIB是影响结肠癌患者术后生存时间的危险因素。多因素分析结果显示,临床分期、浸润深度、淋巴结转移、FIB和 NLR 是影响结肠癌患者术后生存时间的独立危险因素,如表2。
2.5 生存分析 升高NLR组5年总体生存率为58.4%,低NLR组的5年总体生存率为72.5%,对两组的生存率进行 Log-rank 检验 , 差异有统计学意义(P=0.024),如图4A。升高FIB组的5年总体生存率为57.4%,低FIB组的5年总体生存率为74.6%,对两组的生存率进行 Log-rank 检验,差异有统计学意义(P=0.018),如图4B。FIB-NLR 0分组、1分组、2分组的5年总体生存率为76.4%、59.6%、52.5%,对3组的生存率进行 Log-rank 检验,差异有统计学意义(P=0.001),如图4C。
表2 结直肠癌生存率的单因素及多因素分析
Tab.2 Univariate and multivariate analysis of survival rate of patients with colorectal cancer
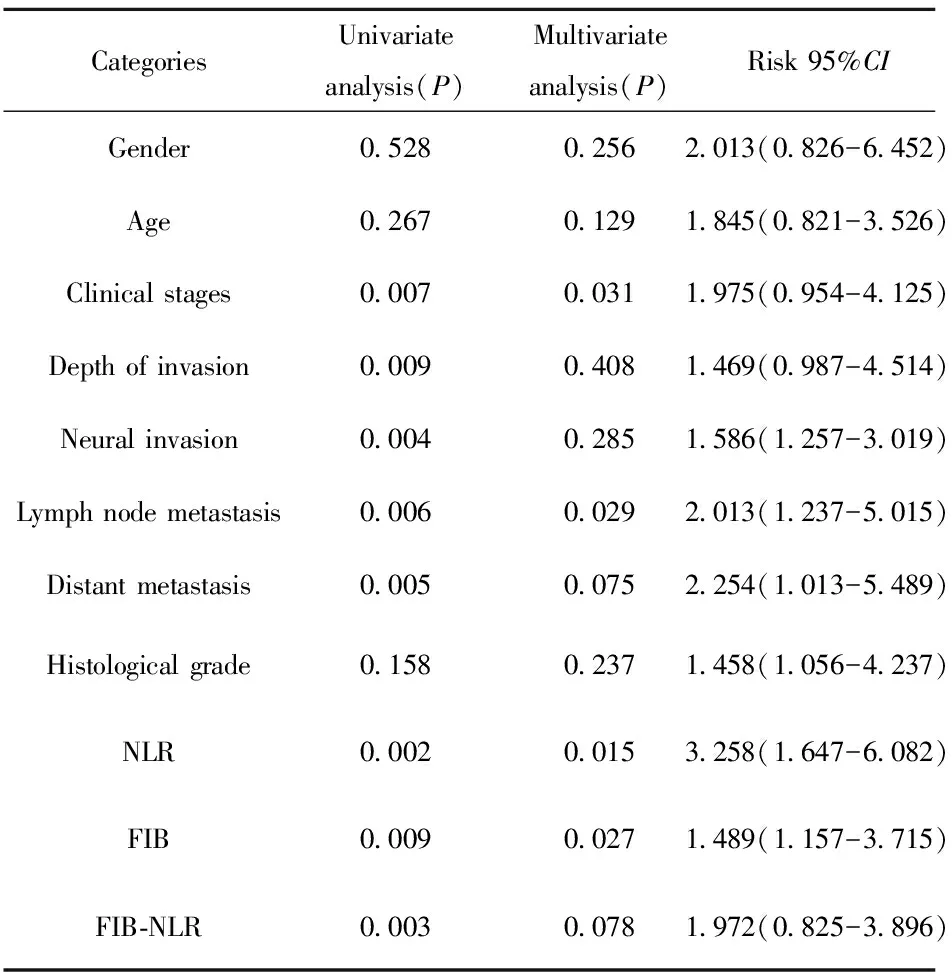
CategoriesUnivariateanalysis(P)Multivariateanalysis(P)Risk95%CIGender0 5280 2562 013(0 826-6 452)Age0 2670 1291 845(0 821-3 526)Clinicalstages0 0070 0311 975(0 954-4 125)Depthofinvasion0 0090 4081 469(0 987-4 514)Neuralinvasion0 0040 2851 586(1 257-3 019)Lymphnodemetastasis0 0060 0292 013(1 237-5 015)Distantmetastasis0 0050 0752 254(1 013-5 489)Histologicalgrade0 1580 2371 458(1 056-4 237)NLR0 0020 0153 258(1 647-6 082)FIB0 0090 0271 489(1 157-3 715)FIB⁃NLR0 0030 0781 972(0 825-3 896)
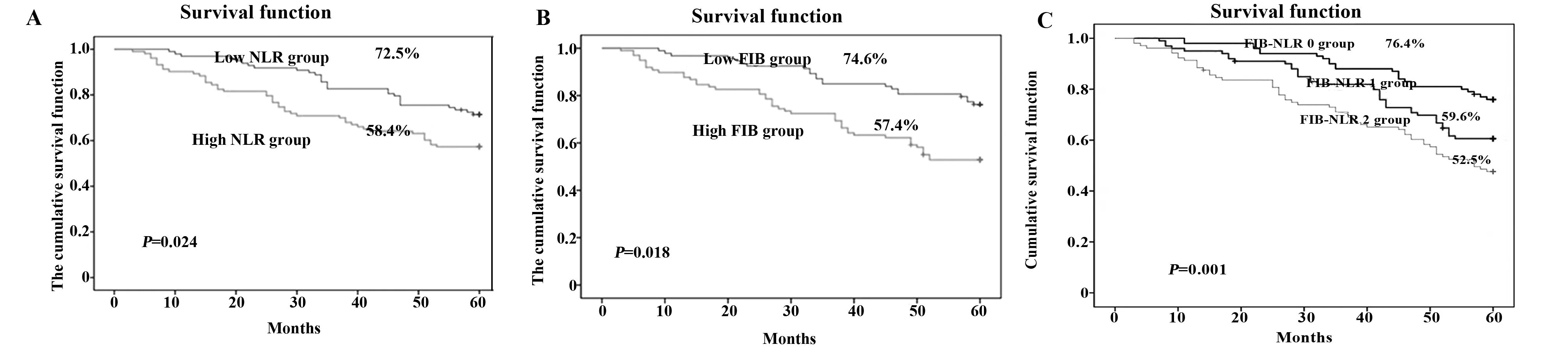
图4 患者的生存曲线Fig.4 Survival curves of patients with colorectal cancerNote: A.Kaplan-Meier survival curves for patients with colorectal cancer based on NLR; B.Kaplan-Meier survival curves for patients with colorectal cancer based on FIB;C. Kaplan-Meier survival curves for patients with colorectal cancer based on FIB-NLR.
3 讨论
3.1 NLR与结直肠癌预后的关系 淋巴细胞在细胞毒性细胞死亡及抑制肿瘤细胞的增殖及转移中起着关键的作用[4]。相反,中性粒细胞通过分泌趋化因子、细胞生长因子、蛋白酶等促进肿瘤细胞的生长[5],通过抑制免疫系统的功能并重塑细胞外基质的构架,从而促进肿瘤细胞的浸润与转移[6],还可能通过促进肿瘤周围血管的生成,从而导致肿瘤细胞的侵袭和转移[7]。因此中性粒细胞/淋巴细胞(NLR)可代表机体促进肿瘤生长的炎性环境与机体抗肿瘤免疫的平衡指数。有文献提到由肿瘤引起的炎症反应可引起中性粒细胞与淋巴细胞数目的相对变化,从而使NLR值发生变化[8]。Guthrie等[9]提到较低的NLR值可能提示肿瘤处于抑制状态,预示着此类结直肠癌症患者有一个较好的预后。Masatsune等[10]研究发现在结直肠癌术后若持续存在高NLR值状态,则预示着肿瘤易复发,同时也提到在判断结直肠癌患者远期预后时术前及术后的NLR值同样重要。Walsh等[11]提出,高NLR值是结直肠癌预后的一个独立危险因素。相关研究认为NLR与结直肠的浸润深度、TNM分期、淋巴结转移等临床特点存在一定的关系[12]。本研究也表明NLR与结直肠癌的临床分期、浸润深度、淋巴结转移等临床特征具有明显相关性,其临床分期越晚、有远处转移、有淋巴结转移、有神经浸润及浸润深度越深的患者其NLR值越高。还通过生存分析发现,升高的NLR预示着较差的预后,多因素分析提示NLR是影响结直肠癌预后的独立因素。综上,NLR可能作为一个监测结直肠癌发展及预后的潜在有效指标。
3.2 FIB与结直肠癌预后的关系 FIB是一种急性期蛋白,由肝脏细胞合成和分泌,又称为凝血因子,是血浆中含量最高的凝血因子。凝血系统的异常常伴随肿瘤的发生及发展,近半数有局部肿瘤或发生肿瘤转移的患者伴随着凝血功能的异常[13]。研究表明纤维蛋白原在肿瘤细胞血行和淋巴转移中起着至关重要的作用。众所周知,纤维蛋白在肿瘤细胞外基质中起重要作用,细胞外稳定的骨架由纤维蛋白构成,纤溶酶沉积并激活纤维蛋白溶解形成纤维蛋白原,从而使纤维蛋白原浓度升高,从而导致细胞外基质的降解,从而促进肿瘤细胞的浸润及转移。纤维蛋白原还可以通过与纤维母细胞生长因子2和血管内皮生长因子相互作用,从而促进肿瘤细胞的生长和肿瘤所需血管的生成[14]。研究表明肿瘤细胞可促进白介素6的分泌,而白介素6的分泌又能促进机体合成更多的纤维蛋白原,且肿瘤细胞可直接合成纤维蛋白原。Yamashita等[15]研究认为FIB与结直肠的浸润深度存在一定的相关性,升高的FIB是结直肠癌预后的不利因素。此外Son等[16]研究表明在非转移的结直肠癌中高FIB是影响其预后的重要因素。本研究表明纤维蛋白原浓度与结直肠癌病理特征如临床分期及淋巴结转移情况、肿瘤浸润深度等存在密切关系,即临床分期越晚、有远处转移等临床特征的患者其FIB值升高的可能性较大。特别是在用ROC曲线预测结直肠癌是否有远处转移时,其曲线下面积达到了中等检验水准,说明FIB在结直肠有无远处转移中有一定意义,同时还发现FIB与结直肠癌患者的生存率密切相关,并且多因素分析提示FIB是影响结直肠癌生存率的独立因素,故FIB可能作为一个监测结直肠癌发展及预后的指标。
4 结论
本研究最突出的意义在于将NLR和FIB联合作为一个指标首次在结直肠癌中进行相关研究,发现NLR-FIB与结直肠癌的淋巴结有无转移、浸润深度、临床分期等方面具有密切的关系,同时也证明该联合指标与结直肠癌患者的预后存在密切的联系。故它可作为一个潜在的指标用于监测结直肠癌的预后,还可能运用于进展期结直肠癌的筛选等。更难能可贵的是该指标简单、经济,不需要额外的检查,为患者节约医疗成本。
[1] Li DL,Wu CX,Zheng Y,etal.The analysis of Shanghai colorectal cancer incidence andmortality from 2003 to 2007[J].China Cancer,2011,20(6):413-418.
[2] Chechlinska M,Kowalewska M,Nowak R,etal.Systematic inflammation as a confounding factor in cancer biomarker discovery and validation[J].Nat Rev Cancer,2010,10(1):2-3.
[3] Arigami T,Uenosono Y,Matsushita D,etal.Combined fibrinogen concentration and neutrophil-lymphocyte ratio as a prognostic marker of gastric cancer[J].Oncol Letters,2016,11(2):1537-1544.
[4] Ferradini L,Miescher S,Stoeck M,etal.Cytotoxic potential despite impaired activation pathways in T lymphocytes infiltrating nasopharyngeal carcinoma [J].Int J Cancer,1991,47(2):362-370.
[5] Spicer JD,McDonald B,Cools-Lartigue JJ,etal.Neutrophils promote liver metastasis via Mac-1-mediatedinteractions with circulating tumor cells[J].Cancer Res ,2012,72(2):3919-3927.
[6] De Larco JE,Wuertz BR,Furcht LT.The potential role of neutrophils inpromoting the metastatic phenotype of tumors releasing interleukin-8 [J].Clin Cancer Res,2004,10(15):4895-4900.
[7] Kusumanto YH,Dam WA,Hospers GA,etal.Platelets and granulocytes,in particular the neutrophils,form important compartments for circulating vascular endothelial growth factor [J].Angiogenesis ,2003,6(9):283-287.
[8] Mallappa S,Sinha A,Gupta S,etal.Preoperative neutrophil to lymphocyte ratio >5 is a prognostic factor for recurrent colorectal cancer[J].Colorectal Dis,2013,15(3):323-328.
[9] Guthrie GJ,Roxburgh CS,Farhan-Alanie OM,etal.Comparison of the prognostic value of longitudinal measurements of systemic inflammation in patients undergoing curative resection of colorectal cancer [J].Br J Cancer,2013,109(6):24-28.
[10] Masatsune S,Kiyoshi M,Hisashi N,etal.The prognostic significance of a postoperative systemic inflammatory response in patients with colorectal cancer [J].World J Surg Oncol,2015,13(7):194-198.
[11] Walsh SR,Cook EJ,Goulder F,etal.Neutrophil-lymphocyte ratio as a prognostic factor in colorectal cancer [J].J Surg Oncol,2005,91:181-184.
[12] Woo Jin Choi,BSc,Michelle C.Cleghorn,etal.Preoperative neutrophil-to-lymphocyte ratio is a better prognostic serum biomarker than platelet-to-lymphocyte ratio in patients undergoing resection for nonmetastatic colorectal cancer[J].Ann Surg Oncol,2015,10(5):125-135.
[13] Nand S,Messmore H.Hemostasis in malignancy [J].Am J Hematol,190,35(1):45-55.
[14] Sahni A,Simpson-Haidaris PJ,Sahni SK,etal.Fibrinogen synthesized by cancer cells augments the proliferative effect of fibroblast growth factor-2 (FGF-2) [J].J Thromb Haemost 2008,6(3):176-183.
[15] Yamashita H,Kitayama J,Taguri M,etal.Effect of preoperative hyperfibrinogenemia on recurrence of colorectal cancer without a systemic inflammatory response [J].World J Surg,2009,33(6):1298-1305.
[16] Son HJ,Park JW,Chang HJ,etal.Preoperative plasma hyperfibrinogenemia is predictive of poor prognosis in patients with nonmetastatic colon cancer [J].Ann Surg Oncol,2013,20(9):2908-2913.
[收稿2016-10-10 修回2016-11-04]
(编辑 倪 鹏)
Combined fibrinogen concentration and neutrophil-lymphocyte ratio as a pro-gnostic marker of colorectal cancer
QINLuo,YAOHui,XULiang.
DepartmentofGastrointestinalSurgery,theAffiliatedHospitalofSouthwestMedicalUniversity,Luzhou646000,China
Objective:To explore the significance of combined fibrinogen concentration and neutrophil-lymphocyte ratio as a prognostic marker of colorectal cancer.Methods:A retrospective analysis of the hospital in June 2010-June 2011 of received and accepted the surgical treatment of colorectal cancer patients,respectively analysis the relationship NLR and FIB with the pathological characteristics of colorectal cancer,neutrophils and lymphocytes ratio (NLR) and the concentration of fibrinogen (FIB) were combined to form a index (FIB-NLR).250 patients with colorectal cancer recording the scores were divided into three groups,patients NLR acuity 2.95 and FIB≥348 mg/dl as FIB-NLR 2 groups,NLR acuity 2.95 and FIB < 348 mg/dl or NLR < 2.95 and FIB acuity 348 mg/dl for 1 group,NLR < 2.95 and FIB < 348 mg/dl of 0 group,and analyzed three groups with invasion depth,clinical staging and lymph node metastasis of colorectal cancer,nerve invasion,distant metastasis and histological grades.And the three groups respectively for survival analysis,and carried on the comparison to the survival rates of three groups.Results:Moderate and advanced and with lymph node metastasis of colorectal cancer patients was significantly higher than the earlier stage and no lymph node metastasis in patients with NLR,statistically significant difference (P<0.001);tumor infiltration depth deeper,nerve invasion and distant metastasis of the NLR value was significantly higher in patients with infiltrating depth shallow,without nerve invasion and distant metastasis in patients with NLR values,the difference was statistically significant (P=0.006,P=0.002,P=0.007).Moderate and advanced stage,lymph node metastasis and distant metastasis of colorectal cancer patients with the FIB values were significantly higher than the early and without lymph node metastasis and distant metastasis of colorectal cancer patients FIB values,the difference was statistically significant (P<0.001),the deeper the infiltration depth and colorectal cancer patients with neural infiltrates FIB values significantly higher than the infiltration and shallow depth,of FIB values for patients with nerve infiltration,the difference was statistically significant (P=0.015,P=0.012).NLR and FIB in tumor histologic stage,age,gender,tumor location,had no significant association (P>0.05). The patients with later clinical stage of colorectal cancer,the deeper the infiltration depth,lymph node metastasis,distant metastasis had a high FIB-NLR score than infiltration and shallow depth,without lymph node metastasis and distant metastasis,no nerve infiltration patients was high,the difference was statistically significant (P<0.001).Survival analysis found that the higher the score of patients the 5-year survival rate was lower,the difference had statistical significance (P=0.001).Conclusion:Neutrophil-lymphocytes ratio (NLR) and fibrinogen (FIB) joint form a index FIB-NLR may be a potential progression effective index which estimate the progression of colorectal cancer.
Colorectal cancer;Neutrophil-lymphocyte ratio;Fibrinogen;Prognosis
10.3969/j.issn.1000-484X.2017.04.010
覃 罗(1988年-),男,在读硕士,主要从事胃肠外科方面的研究。
及指导教师:徐 亮(1962年-),男,硕士,教授,硕士生导师,主要从事胃肠疾病方面的研究。
R449
A
1000-484X(2017)04-0527-06
