2型糖尿病并发糖尿病周围神经病变与代谢综合征的关系
2017-04-24曲玉峰宗桂芝唐志清
曲玉峰 宗桂芝 唐志清
北京京煤集团总医院 北京 102300
2型糖尿病并发糖尿病周围神经病变与代谢综合征的关系
曲玉峰 宗桂芝 唐志清
北京京煤集团总医院 北京 102300
目的 探讨2型糖尿病(T2DM)并发糖尿病周围神经病变(DPN)与代谢综合征(MS)的关系。方法 选取我院收治的T2DM患者95例,按是否并发MS进行分组,并发MS 45例为研究组,无MS为对照组50例。2组均进行电生理检查、MS相关指标的血液、尿液标本测定,统计2组DPN发生率,比较2组SCV和MCV及MS相关指标水平,并进行影响DPN的多因素Logistic回归分析。结果 研究组DPN发生率为62.22%,对照组为12.00%,差异有统计学意义(P<0.01)。2组左右腓神经SCV、MCV比较有显著差异(P<0.01)。2组TC、TG、LDL-C比较差异无统计学意义(P>0.05),2hINS、UA、HbA1c、CRP、UAER水平比较有明显差异(P<0.01)。多因素Logistic回归分析结果显示,HbA1c、UAER、2hINS、CRP等MS相关指标异常均为DPN的危险因素。结论 T2DM并发DPN与MS密切相关,MS相关指标,如HbA1c、UAER、2hINS等水平过高是导致DPN发生的高危因素,故临床在控制血糖的时候应注重患者MS相关指标的检测与调控。
T2DM;DPN;MS;相关性
糖尿病周围神经病变(DPN)是2型糖尿病(T2DM)最常见的微血管并发症之一,目前临床普遍认为T2DM患者胰岛素的绝对与相对不足、机体内的脂肪合成减少与分解加速引起脂质代谢紊乱,甚至诱发MS[1];而脂质代谢紊乱,及MS均是发生DPN等大血管病变的危险因素,严重影响T2DM患者的生活质量[2]。随着我国T2DM患者的不断增加,T2DM并发DPN已引起广泛重视,但对于T2DM合并DPN与代谢紊乱或MS的关系研究目前并不多见。故本文以我院最近2 a收治的T2DM患者为研究对象,探究二者的关系,以期为临床治疗与相关研究提供参考。现报告如下。
1 资料与方法
1.1 一般资料 选取我院2014-09—2016-01收治的T2DM患者95例,按是否并发MS分组,并发MS为研究组45例,无MS 50例为对照组。所有患者诊断均符合中华医学会糖尿病学分会确定的T2DM诊断标准;MS诊断参考国际糖尿病联盟(IDF)2005年公布的全球统一共识。所有患者对本研究知情同意,且本研究取得我院伦理委员会批准;DPN诊断依据:有糖尿病周围神经病变的症状和体征,神经电生理的检查结果显示感觉神经传导速度(SCV)、运动神经传导速度(MCV)减慢,且SCV<40 m/s,MCV<45 m/s[3]。排除T2DM伴各种急性并发症或感染、创伤、严重疾病等应激状态,伴肝肾功能不全,呼吸和循环系统疾病,恶性肿瘤或合并严重慢性疾病。研究组男27例,女18例;年龄38~66(54.63±10.61)岁;T2DM病程2~11(5.69±2.64)a;合并高血压10例,有吸烟史16例。对照组男28例,女22例;年龄40~68(56.67±11.89)岁;T2DM病程3~13(5.88±3.26)a;合并高血压13例,有吸烟史15例。2组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 电生理检查:2组患者均由我院肌电图室专业医师使用肌电/诱发电位仪进行检查,检测室内保持安静,室温保持22~25 ℃,患者仰卧平躺,皮肤温度保持32~34 ℃,进行下肢的神经电生理检测,包括左右腓神经SCV、MCV。
1.2.2 MS相关指标的血液、尿液标本测定:患者禁食 8~12 h,于入院次日空腹抽静脉血,全自动生化分析仪检测总胆固醇(TC)、三酰甘油(TG)、低密度脂蛋白胆固醇(LDL-C)、尿酸(UA),采用电化学发光法测定2 h胰岛素(2hINS),采用高效液相亲和层析法和糖化血红蛋白分析仪测定糖化血红蛋白(HbA1c),采用定量试剂盒法检测高敏C反应蛋白(hs-CRP)水平;采集晨尿5 mL,8 h尿白蛋白排泄率(UAER)。
1.3 观察指标 (1)统计2组DPN发生率;(2)比较2组SCV和MCV;(2)比较2组MS相关指标水平;(4)影响DPN的多因素Logistic回归分析。

2 结果
2.1 2组DPN发生率比较 研究组DPN发生率为62.22%(28/45),对照组为12.00%(6/50),差异有统计学意义(χ2=26.00,P<0.01)。
2.2 2组SCV和MCV比较 2组左右腓神经SCV、MCV比较有显著差异(P<0.01)。见表1。

表1 2组SCV和MCV比较 (±s)
2.3 2组MS相关指标水平比较 2组TC、TG、LDL-C比较差异无统计学意义(P>0.05),2 hINS、UA、HbA1c、CRP、UAER水平比较差异有统计学意义(P<0.01)。见表2。
2.4 影响DPN的多因素Logistic回归分析 根据是否合并DPN将患者分为2组,以2组间差异有统计学意义的临床指标T2DM病程、体质量及UA、TG、HbA1c、UAER等MS相关指标为自变量,以是否发生DPN为应变量,多因素Logistic回归分析结果显示,HbA1c、UAER、2 hINS、CRP异常均为DPN的危险因素。见表3。

表2 2组MS相关指标水平比较 (±s)
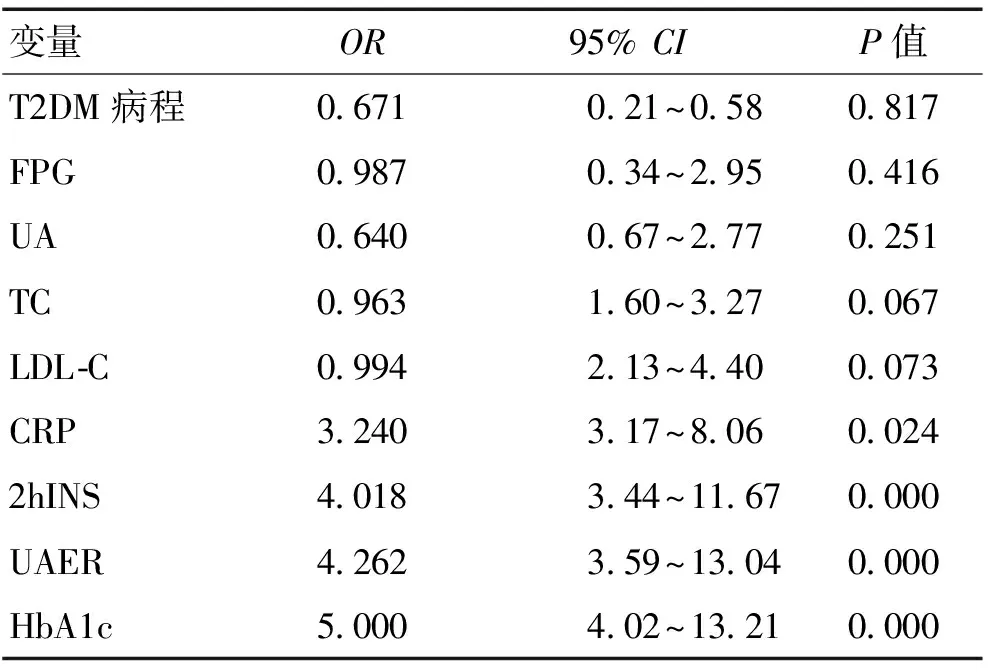
表3 影响DPN的多因素Logistic回归分析
3 讨论
MS又称胰岛素抵抗综合征,是一种集肥胖症、高血压、血脂紊乱等多种代谢危险因子于一身的症候群。糖尿病并发症包括微血管病变和大血管病变,其中DPN是T2DM最常见的微血管并发症之一,相关研究报道DPN在T2DM中患病率可高达61.8%,临床上以远端对称性多神经病变最为常见,包括严重的疼痛、丧失行走能力、足溃疡和截肢发生率增加,导致严重的残疾及死亡。目前其发病机制尚未完全明确,但医学上普遍认为其发生不仅与患者血糖控制情况和糖尿病病程的延长相关,且与MS相关指标水平的异常具有紧密的相关性[4]。MS的发生与心血管疾病有极大的关系,而在血压和昼夜节律变化中,心血管副交感神经起到极其重要的调节作用;不少研究认为,DPN的危险因素较多的包括MS相关指标。张晓曼等[5]报道,合并MS的T2DM患者周围神经损害更重,DPN可能与LDL-C、HDL-C、体质量等有关。朱丹等[6]研究证实了HbA1c是DPN的主要危险因素。
本研究中2组左右腓神经SCV、MCV比较有显著差异,2组TC、TG、LDL-C比较无明显差异,但2 hINS、UA、HbA1c、CRP、UAER水平比较有明显差异。表明合并MS的患者左右腓神经SCV、MCV更低,TC、TG、LDL-C水平略高,UA、HbA1c、CRP、UAER水平显著异常。多因素Logistic回归分析发现,HbA1c、UAER、LDL-C等MS相关指标异常均为DPN的危险因素。可见并发MS的T2DM患者并发DPN的风险显著较高,因此,本研究研究组DPN发生率显著高于对照组。结合相关资料分析其机制可能为:2 hINS抑制P38有丝分裂原活化蛋白激酶的活化,介导了与神经传导速度减慢有关的基因转录和细胞表型的改变激活,继而延缓神经传导速度减慢的进展;UAER水平异常可导致胰岛素抵抗,导致胰岛素的神经营养作用不能很好的发挥,导致神经毒性物质侵害神经元,继而引起神经微血管功能障碍,减少神经内膜血液灌注;CRP水平过高可导致炎症物质及促炎性细胞因子损害周围神经;此外,MS导致的脂质代谢异常可引发体内不饱和脂肪酸障碍,不饱和脂肪酸的减少可导致膜结构改变、微循环损伤及细胞内长链脂肪酸蓄积,对神经细胞膜的正常功能造成干扰[7-8]。
糖代谢紊乱易导致神经内葡萄糖、果糖、山梨醇糖升高,引起神经细胞内渗透压升高,细胞肿胀、变性,导致神经脱髓鞘样改变,从而影响神经传导,出现周围神经系统改变,因此,临床上治疗T2DM并发DPN一般仅以控制血糖为主,而T2DM并发DPN可对患者血管自身免疫造成损害,从而导致神经轴突变性,影响神经传导系统,治疗不当可进一步发生动脉粥样硬化及微血管病变,最终导致多脏器功能损害甚至衰竭。因此,在控制血糖的基础上应重视MS与DPN发生的密切相关性,定期检测MS相关指标,及时采取对症干预,尽可能降低合并DPN发生风险。本研究例数有限,相关结论仍需进一步论证。
综上,MS是T2DM并发DPN的危险因素,其相关指标,如HbA1c、UAER、2 hINS等水平的异常可增加DPN发生风险,临床应注重患者MS相关指标的检测与调控。
[1] 何光银.2型糖尿病患者体质状况与糖尿病周围神经病变的关系[J].中国实用神经疾病杂志,2014,17(19):76-77.
[2] 邢茂娟,袁志刚,张海文,等.内脂素、肿瘤坏死因子α与2型糖尿病合并代谢综合征的相关研究[J].临床和实验医学杂志,2013,12(1):4-6.
[3] 宋秀霞,姜涛,张敏,等.2型糖尿病周围神经病变与代谢综合征相关性探讨[J].天津医药,2012,40(7):655-657.
[4] 钟兴,徐小群,杜益君,等.初诊断2型糖尿病患者周围神经病变的相关危险因素分析[J].中华疾病控制杂志,2013,17(5):374-376.
[5] 张晓曼,卫红,李兆妍,等.2型糖尿病合并代谢综合征患者周围神经损害相关因素的研究[J].中华临床医师杂志:电子版,2013,7(22):9 861-9 864.
[6] 朱丹,刘勇,周兴健,等.2型糖尿病患者合并周围神经病变相关危险因素分析[J].中国实用神经疾病杂志,2014,17(1):15-17.
[7] 田丽,杨柳,裴继艳,等.2型糖尿病周围神经病变相关危险因素分析[J].山西医科大学学报,2015,46(1):58-61.
[8] 吴素萍.2型糖尿病患者体脂状况与糖尿病性神经病变的关系进展[J].实用糖尿病杂志,2015,11(4):31-32.
(收稿2016-09-26)
The relationship between type 2 diabetes combined with diabetic peripheral neuropathy and metabolic syndrome
Qu Yufeng,Zong Guizhi,Tang Zhiqing
Beijing Coal Group General Hospital,Beijing 102300,China
Objective To investigate the relationship between type 2 diabetes(T2DM) combined with diabetic peripheral neuropathy(DPN) and metabolic syndrome(MS).Methods Totally 95 cases with T2DM in our hospital were selected and divided according to whether or not they were combined with MS.45 cases combined with MS were seen as observation group,50 cases with non-MS were seen as control group.Electrophysiological examination was performed and MS-related blood and urine indicators were tested.Then we calculated the occurrence rate of definitely diagnosed DPN.The SCV,MCV and MS-related indicators were compared in the two groups and multi-factor Logistic regression analysis was used to assess DPN.Results Occurrence rates of DPN were 62.22% and 12.00% in observation group and control group,and the difference had statistic significance(P<0.01).The SCV and MCV of bilateral common peroneal nerves showed statistical differences between two groups(P<0.01).Significant differences were not found in terms of TC,TG and LDL-C levels between the two groups(P>0.05),but found in 2hINS,UA,HbA1c,CRP and UAER levels(P<0.01).Multi-factor Logistic regression analysis showed that,abnormal MS-related parameters(HbA1c,UAER,2hINS,CRP) were risk factors for DPN.Conclusion T2DM combined with DPN may be closely related to MS,for high levels of MS-related parameters like HbA1c,UAER and 2hINS are high risk factors for DPN.Controlling blood glucose should pay attention to the detection of MS-related parameters.
Type 2 diabetes;Diabetic peripheral neuropathy;Metabolic syndrome;Correlation
R587.2
A
1673-5110(2017)08-0014-04
