改良经骨性标志测量胃肠减压插管深度的可行性研究
2017-04-21张继红
李 芬 虞 萍 张继红
改良经骨性标志测量胃肠减压插管深度的可行性研究
李 芬 虞 萍 张继红
目的:探讨改良成人经骨性标志测量胃肠减压插管深度的临床疗效。方法:选择2015年1月~2016年1月在本院住院期间给予胃肠减压的患者70例,随机分为试验组(38例)和对照组(32例),试验组按“前额正中发际与两肋弓下缘连线垂直交点”为体表标志测量插管深度;对照组按传统法“前额正中发际-耳垂-剑突”为体表标志进行测量。比较两组胃管头端在胃内的位置、置管24 h内胃肠引流量、胃管通畅度、患者腹胀缓解程度以及实际的插管长度间的差异。结果:试验组置管24 h内胃肠引流量及胃管通畅度、患者腹胀缓解程度均优于对照组,两组比较有统计学差异(P<0.05);试验组体表测量插管长度、实际插管长度均大于对照组,两组比较差异有统计学意义(P<0.05)。结论:采取改良经骨性标志测量法,可使胃肠减压置管长度增加8~13 cm,插管深度可达到胃中部或胃窦部,减压效果更好。
改良经骨性标志;体表测量;胃肠减压
胃肠减压是临床常用的护理操作技术,目的是通过胃管将胃内的积气和积液排出以减轻胃肠道的压力,减少毒素吸收,有利于患者的康复[1]。传统胃肠减压插管深度测量法以教科书为依据,成人胃肠减压置入长度为45~55 cm,体表测量方法是鼻尖-耳垂-剑突的距离[2]。但据此插管深度进行胃肠减压,往往有引流不畅、部分患者腹胀不适等问题。为了达到合理的胃肠减压置管深度,取得更好的引流效果,结合临床实践,对胃肠减压置管深度的定位测量方法进行了改进,采用“前额正中发际与两肋弓下缘连线垂直交点”为体表标志进行插管深度的定位,根据个体化原则选择插管深度,观察胃肠减压管在胃中的位置和临床症状,取得了满意效果,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年1月~2016年1月在我院胃肠病中心住院并进行胃肠减压的患者70例,其中男39例,女31例。平均年龄(45.18±20.82)岁。平均身高(150.84±27.69)cm。平均体重(52.33±12.85)kg。胃肠手术术前准备17例,急性胰腺炎10例,胃潴留(幽门梗阻)5例,消化道穿孔10例,不完全性肠梗阻15例,上消化道出血13例。排除标准:(1)年龄≤18周岁。(2)残胃者。(3)脊柱畸形弯曲者。将患者随机分成试验组(38例)和对照组(32例)。两组患者的年龄、性别、疾病及程度经统计学处理差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 材料 硅胶胃管(有显影线及刻度),所选型号均为14F,胃管全长125 cm,有4个侧孔,最后一个侧孔距胃管前端7 cm。一次性胃肠减压器压力范围约为-4~-5 kPa。钢尺全长150 cm。
1.2.2 对照组 采用传统测量法:采取鼻尖-耳垂-剑突体表测量法,患者平卧位测量插管,并记录。按常规手法安置胃管,然后连接一次性胃肠减压器。
1.2.3 试验组 采用改良测量法:采用“前额正中发际与两肋弓下缘连线垂直交点”为体表标志进行测量,患者平卧位测量插管,并记录。插管留置方法及胃肠减压器压力同上。
1.3 观察指标 通过影像学检查(B超或X线),观察胃管头端在胃内的位置,拔除胃管后再次测量实际胃管留置的长度,并记录,观察患者第1个24 h引流量、患者腹胀程度、胃管通畅度。评价方法[3]:(1)胃管引流通畅度。评分方法为置管后每2 h检查1次胃管吸引情况,完全通畅计分6分,引流不通畅每冲洗1次扣1 分,冲洗时有阻塞再扣1分,患者有呕吐每次扣2分。(2)腹胀发生情况。患者术后无腹胀得1分,有腹胀但腹软计2分,腹胀明显无腹痛为3分,腹胀伴有腹痛计4分。
1.4 统计学处理 应用SPSS 17.0统计软件包进行统计学处理。计数资料采用两独立样本的χ2检验,计量资料采用两独立样本的t检验。检验水准α=0.05。
2 结 果
2.1 两组胃管头端在胃内的位置比较(表1)
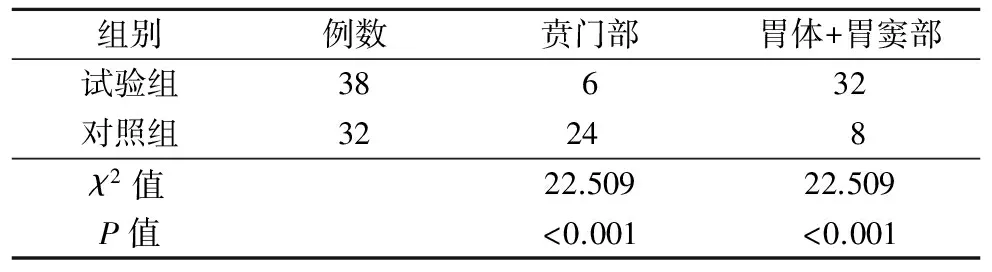
表1 两组胃管头端在胃内的位置比较(例)
2.2 两组第1个24 h引流量比较(表2)
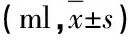
表2 两组第1个24 h引流量比较
2.3 两组胃管通畅度和腹胀程度比较(表3)
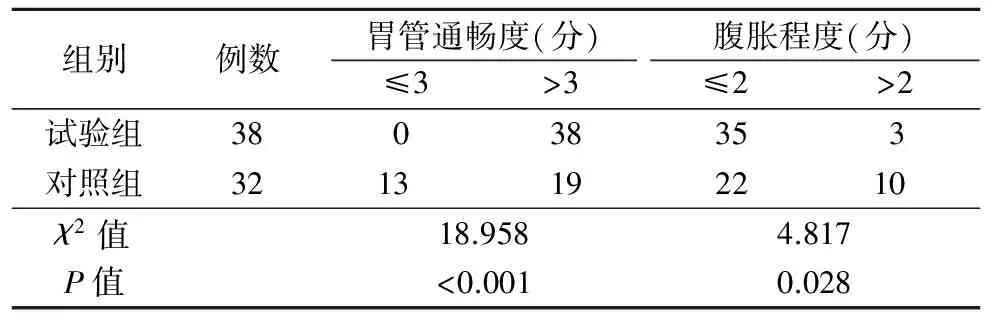
表3 两组胃管通畅度和腹胀程度比较(例)
2.4 两组胃管体表测量长度与实际插入长度比较(表4)
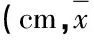
表4 两组胃管体表测量长度与实际插入长度比较±s)
4 讨 论
人体解剖显示,人体食管长度25~30 cm,咽部长度12 cm,鼻部长度8 cm,总长度45~55 cm[4],临床上一直以此长度作为胃肠减压插管的深度。传统的体表测量方法采用鼻尖-耳垂-剑突标准,插入深度为45~55 cm,存在一定的局限性。从解剖学角度讲按此长度置入胃管仅能使胃管的顶孔到达胃内,而不能将全部侧孔置入胃内,更难以到达胃窦部。因此若体位发生变化,引流出的胃液量会减少。
临床实践发现,按传统的体外标志测量方法留置胃管很难抽出胃液且引流效果不佳,会造成误吸[5]。本研究对照组影像学检查发现,按照传统的体表定位法的胃管置入长度,胃管顶端侧孔只能到达贲门部,未能达到胃体部或胃窦部。又因临床实施胃肠减压引流时患者体位以半卧位为多,由于体位和重力关系导致胃内容物存在于胃窦部,按传统法置入胃管侧孔不能全方位与胃内容物接触,胃液流出缓慢,且有间断,留置时间相对延长,引流效果差。国外也有学者认为如果采用目前的胃管插入深度,可能有17%~23%不在胃中[6-7],从而导致误吸等风险增加。
近几年有学者报道,如果在传统胃肠减压测量长度的基础上加长10~15 cm[8],可以使胃管顶孔到达胃窦部,临床取得了较好的引流效果。但人体身高与上消化道相关部位的长度呈正比关系[9],如果未考虑个体身高差异,在传统置管长度的基础上盲目增加长度,有胃管置入过深或偏浅的可能,反而影响引流效果。张华等[10]报道,根据患者身高来选择胃肠减压的置入长度能达到最佳引流效果,具有科学性。现也有学者认为,胃肠减压体表测量长度时还应考虑到个人生理构造,如胸廓大小、颈部长度的问题,应将患者的不同生理构造作为参考[11]。所以本研究在考虑个体身高、胸廓差异的基础上,试验组采用“前额正中发际与两肋弓下缘连线垂直交点”作为测量点的改良体表测量法,因人而异增加插管长度,使24 h胃肠减压引流量、胃管通畅度、腹胀缓解程度等均明显优于对照组。
本研究采用改良骨性标志定位胃肠减压插管深度,延长了传统留置胃管长度,经测量后的胃肠减压置管长度增加了8~13 cm,插管长度达到(62.55±7.51)cm,使胃管顶端达到胃中部甚至到达胃窦部并且胃管侧孔全部在胃内,能够充分引流胃内容物,减压效果更好;且本研究充分考虑了因身高不同而存在的消化道长度的差异,使测量的插管深度更个性化,避免了文献报道中在传统置管长度基础上增加15 cm出现打折现象[12];也避免了胃肠减压时胃管置入过短则达不到胃肠减压的目的,置入过深则对胃黏膜造成不必要的刺激,且可造成盘绕、打结、扭曲等达不到最佳胃肠减压效果的缺点。另外,本研究采用骨性标志作为胃肠减压插管深度的定位法具有一定的优势,因骨性标志位置相对固定,不会随着腹部的膨隆度和患者体型改变而影响测量的准确性。因而,采用改良后的胃肠减压定位法能确保引流通畅,保证了治疗效果。
综上所述,采用改良后的体表定位测量法简单易行,插入的胃管均能达到胃体或胃窦部,且引流效果较好,为临床护理增加了一项新技术操作的方法,值得推广运用。但本研究未涉及儿童及鼻饲置管的范畴,还有待有兴趣的学者进一步探讨。
[1] Chen XL,Ji F,Lin Q,et al.A prospective randomized trial of transnasal ileus tube vs nasogastric tube for adhesive small bowel obstruction[J].World Journal of Gastroenterol,2012,18(16):1968-1974.
[2] 李小寒,尚少梅.基础护理学[M].4版.北京:人民卫生出版社,2006:210.
[3] 王玉梅,周淳茜,杨素玲.双腔胃管临床应用效果评价[J].护士进修杂志,2002,15(5):333-334.
[4] 陈咨夔.解剖学及组织胚胎学[M].北京:人民卫生出版社,1993:116-118.
[5] 杨丽平.危重病人胃肠减压置管长度的临床研究及护理观察[J].护理研究,2014,28(7):2652-2654.
[6] Rollins H,Arnoldjellis J,Taylor A.How accurate are X-rays to check NG tube positioning[J].Nurs Times,2012,108(42):14-16.
[7] Taylor S,Allan K,McWilliam H,et al.Confirming nasogastric tube position with electromagnetic tracking versus pH or X-ray and tube radio-opacity[J].Br J Nurs,2014,23(7):352,354-358.
[8] 管奇峰,欧志平,林少标.成人胃肠外科手术胃肠减压胃管置入长度的研究分析[J].临床研究,2011,8(18):61-62.
[9] 张 英,金铁成,王惠玲.胃管插入长度与身高的关系[J].中华消化杂志,2002,12(22):758.
[10]张 华,刘纯艳,李卫东.胃肠减压患者置入长度与身高关系的研究[J].护理学杂志,2010,25(16):10-12.
[11]张婷婷,尹安春,张端凤.成人鼻胃管插入长度测量方法的研究进展[J].护理实践与研究,2016,13(2):42-43.
[12]张 华,李卫东,刘纯艳.胃肠减压鼻胃管最佳置入长度及体表测量法的研究[J].实用医学杂志,2010,26(23):4351-5354.
(本文编辑 曹素文)
Feasibility study on measuring of gastrointestinal decompression intubation depth with improved osseous marks
LI Fen,YU Ping,ZHANG Ji-hong
(Changzhou Second People’s Hospital Affiliated to Nanjing Medical University,Changzhou 213161)
Objective:To discuss the clinical curative effect of measuring gastrointestinal decompression intubation depth with improved adult osseous marks.Methods:Selected 70 patients receiving gastrointestinal decompression in our hospital from January 2015 to January 2016, and they were divided into test group (38 cases) and control group (32 cases), where patients in the test group had the intubation depth measured with “vertical intersection between the middle of hairline of forehead and inferior margin of two costal arches” as the superficial sign, while patients in the control group had the intubation depth measured according to the traditional method with "middle hairline of the forehead- lobulus auriculae- xiphoid process" as the superficial sign. Patients in the two groups were compared on the position of gastric tube in the stomach, gastric intestinal drainage within 24 h after intubation, gastric tube patency, patients’ abdominal distension relief condition and the difference between the actual intubation depths.Results:Within 24 h after intubation, the gastric intestinal drainage and gastric tube patency, and abdominal distension relief condition of patients in the test group were superior to those of patients in the control group, and the comparison of the two groups was statistically different (P<0.05); the superficial measuring of intubation length, actual intubation length of patients in the test group was more than those of patients in the control group, and the difference of the two groups was statistically significant (P<0.05).Conclusion:Using improved osseous mark measuring method could increase the gastrointestinal decompression intubation length by 8~13 cm, and the intubation depth could be up to the middle of stomach or gastric antrum, with better decompression result.
Improved osseous marks;Body surface measurement;Gastrointestinal decompression
213161 常州市 南京医科大学附属常州市第二人民医院胃肠病中心
李芬:女,本科,副主任护师,护士长
张继红,本科,副主任护师,科护士长
2016-10-12)
10.3969/j.issn.1672-9676.2017.05.053
