经鼻面罩持续气道内正压通气对阻塞性睡眠呼吸暂停低通气综合征伴心力衰竭患者心率变异性及心功能的影响研究
2017-04-06肖立平邓俊国冯春晖孙艳辉沈新蕾
肖立平,邓俊国,冯春晖,王 涛,孙艳辉,沈新蕾
·论著·
经鼻面罩持续气道内正压通气对阻塞性睡眠呼吸暂停低通气综合征伴心力衰竭患者心率变异性及心功能的影响研究
肖立平,邓俊国,冯春晖,王 涛,孙艳辉,沈新蕾
目的 探讨经鼻面罩持续气道内正压通气(nCPAP)对阻塞性睡眠呼吸暂停低通气综合征(OSAHS)伴心力衰竭(HF)患者心率变异性(HRV)及心功能的影响。方法 选取2013—2015年秦皇岛市第二医院收治的OSAHS伴HF患者96例,采用随机数字表法分为对照组45例与观察组51例。在常规药物治疗基础上,对照组患者予以吸氧治疗,观察组患者予以nCPAP治疗;两组患者均连续治疗3个月。比较两组患者治疗前后HRV指标〔24 h窦性R-R间期总体标准差(SDNN)、24 h每5 min平均窦性R-R间期标准差(SDANN)、相邻窦性R-R间期差值的均方根(rMSSD)和相邻R-R间期差值>50 ms百分比(PNN50)〕、睡眠呼吸暂停低通气指数(AHI)、夜间最低血氧饱和度(SaO2)、心功能指标〔左心室舒张末期内径(LVEDD)、左心室射血分数(LVEF)、氨基末端B型脑利钠肽前体(NT-proBNP)〕。结果 治疗前两组患者SDNN、SDANN、rMSSD、PNN50比较,差异无统计学意义(P>0.05);治疗后观察组患者SDNN、SDANN、rMSSD、PNN50高于对照组(P<0.05)。治疗前两组患者AHI、夜间最低SaO2比较,差异无统计学意义(P>0.05);治疗后观察组患者AHI低于对照组,夜间最低SaO2高于对照组(P<0.05)。治疗前两组患者LVEDD、LVEF及NT-proBNP水平比较,差异无统计学意义(P>0.05);治疗后观察组患者LVEDD小于对照组,LVEF高于对照组,NT-proBNP水平低于对照组(P<0.05)。结论 nCPAP可有效改善OSAHS伴HF患者HRV,纠正其夜间低氧血症,改善其心功能。
睡眠呼吸暂停,阻塞性;心力衰竭;连续气道正压通气;治疗结果
肖立平,邓俊国,冯春晖,等.经鼻面罩持续气道内正压通气对阻塞性睡眠呼吸暂停低通气综合征伴心力衰竭患者心率变异性及心功能的影响研究[J].实用心脑肺血管病杂志,2017,25(1):56-59.[www.syxnf.net]
XIAO L P,DENG J G,FENG C H,et al.Impact of nasal/face mask continuous positive airway pressure ventilation on heart rate variability and cardiac function of obstructive sleep apnea hypopnea syndrome patients complicated with heart failure[J].Practical Journal of Cardiac Cerebral Pneumal and Vascular Disease,2017,25(1):56-59.
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是指睡眠时因上气道塌陷而反复发生低通气和/或呼吸暂停,是一种病因不明的睡眠呼吸疾病,会危及患者的生命安全[1-2]。心力衰竭(HF)的发病率及病死率均较高,会严重影响患者的生活质量,缩短患者生存时间,引发心功能紊乱。心率变异性(HRV)可反映自主神经系统活性,定量评估心脏交感神经和迷走神经张力及平衡性。OSAHS伴HF患者的HRV减低,自主神经功能受损,交感神经张力增强,迷走神经张力减弱,心电不稳定性增高,导致心室颤动阈值降低,易引发室性心动过速、心室颤动和猝死。研究表明,经鼻面罩持续气道内正压通气(nCPAP)可改善OSAHS伴HF患者心功能[3]。本研究旨在探讨nCPAP对OSAHS伴HF患者HRV及心功能的影响,现报道如下。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1)符合中华医学会呼吸病学分会制定的“阻塞性睡眠呼吸暂停综合征诊疗指南(2011年修订版)”中OSAHS的诊断标准[4],经多导睡眠图(PSG)监测确诊,且均为中重度OSAHS〔中度:睡眠呼吸暂停低通气指数(AHI)为21~40次/h,夜间最低血氧饱和度(SaO2)为80%~84%;重度:AHI>40次/h,夜间最低SaO2<80%〕;(2)符合Framingham HF诊断标准[5];(3)美国纽约心脏病协会(NYHA)分级为Ⅱ~Ⅳ级。排除标准:(1)伴有急性心肌梗死、不稳定型心绞痛、先天性心脏病患者;(2)伴有急性肺水肿、间质性肺病、哮喘、慢性阻塞性肺疾病患者;(3)伴有肝、肾功能不全患者;(4)妊娠期及哺乳期妇女;(5)临床资料不完整患者。
1.2 一般资料 选取2013—2015年秦皇岛市第二医院收治的OSAHS伴HF患者96例,采用随机数字表法分为对照组45例与观察组51例。两组患者性别、年龄、体质指数、OSAHS严重程度、基础疾病、NYHA分级比较,差异无统计学意义(P>0.05,见表1),具有可比性。本研究经医院伦理委员会审核批准,患者及其家属均签署知情同意书。
1.3 方法 两组患者均予以常规药物治疗,包括强心、利尿、扩张血管、控制呼吸道感染及纠正电解质、酸碱失衡等。在此基础上,对照组患者予以吸氧治疗;观察组患者予以nCPAP治疗,采用澳大利亚RESMED公司生产的自动调节持续气道正压通气诊疗仪,压力为4~20 cm H2O(1 cm H2O=0.098 kPa),呼吸频率为5~30次/min,1次/d,6~8 h/次。两组患者均连续治疗3个月。
1.4 观察指标 比较两组患者治疗前后HRV指标〔包括24 h窦性R-R间期总体标准差(SDNN)、24 h每5 min平均窦性 R-R 间期标准差(SDANN)、相邻窦性R-R间期差值的均方根(rMSSD)和相邻R-R间期差值>50 ms百分比(PNN50)〕、AHI、夜间最低SaO2、心功能指标〔包括左心室舒张末期内径(LVEDD)、左心室射血分数(LVEF)、氨基末端B型脑利钠肽前体(NT-proBNP)〕。(1)两组患者均行24 h动态心电图检查,采用美国GE公司生产的12导动态心电记录仪,经主机回放数据,通过计算机分析窦性心搏,检测SDNN、SDANN、rMSSD、PNN50。(2)采用PSG监测AHI和夜间最低SaO2。(3)采用超声心动图检测LVEDD、LVEF;采集患者空腹静脉血2 ml,采用Triage免疫荧光诊断仪检测NT-proBNP水平。
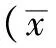
2 结果
2.1HRV指标 治疗前两组患者SDNN、SDANN、rMSSD、PNN50比较,差异无统计学意义(P>0.05);治疗后观察组患者SDNN、SDANN、rMSSD、PNN50高于对照组,差异有统计学意义(P<0.05,见表2)。
2.2AHI、夜间最低SaO2治疗前两组患者AHI、夜间最低SaO2比较,差异无统计学意义(P>0.05);治疗后观察组患者AHI低于对照组,夜间最低SaO2高于对照组,差异有统计学意义(P<0.05,见表3)。
2.3 心功能指标 治疗前两组患者LVEDD、LVEF及NT-proBNP水平比较,差异无统计学意义(P>0.05);治疗后观察组患者LVEDD小于对照组,LVEF高于对照组,NT-proBNP水平低于对照组,差异有统计学意义(P<0.05,见表4)。
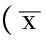
Table3ComparisonofAHIandthelowestnocturnalSaO2betweenthetwogroupsbeforeandaftertreatment

组别例数AHI(次/h)治疗前 治疗后最低SaO2(%)治疗前 治疗后对照组45486±78414±58526±97645±68观察组51491±83112±32517±106912±48t值0304321620433-22494P值>005<005>005<005
注:AHI=睡眠呼吸暂停低通气指数,SaO2=血氧饱和度
3 讨论
近年来,临床研究发现OSAHS与多种疾病的发生有关,是导致HF的主要原因之一。OSAHS患者因夜间反复出现低氧、再氧合及睡眠片段化而引起吸气量、回心血量增多,胸腔负压、右心室容积、心脏前负荷增大,造成心脏传导系统功能损伤、心肌肥厚,进而引发HF[6]。OSAHS患者缺氧会导致自主神经功能异常[7]、左心室后壁及室间隔增厚、LVEF降低、心功能下降[8],主要表现为交感神经和迷走神经失衡[9]。HF患者由于肺部淤血而常引发低氧血症,进而增加耗氧量、抑制中枢神经对呼吸肌的驱动、出现反复通气或中断通气,最终导致患者病情加重。
nCPAP是治疗OSAHS患者的首选方法,其能改善患者左心室后负荷,增加LVEF,降低NT-proBNP水平[10-11]。通过阻断神经内分泌过度激活可防止和延缓HF患者心肌重构。研究表明,nCPAP可减少OSAHS伴HF患者呼吸暂停和低通气的发生,改善患者低氧血症和睡眠结构,提高患者心功能,降低NT-proBNP水平[12]。
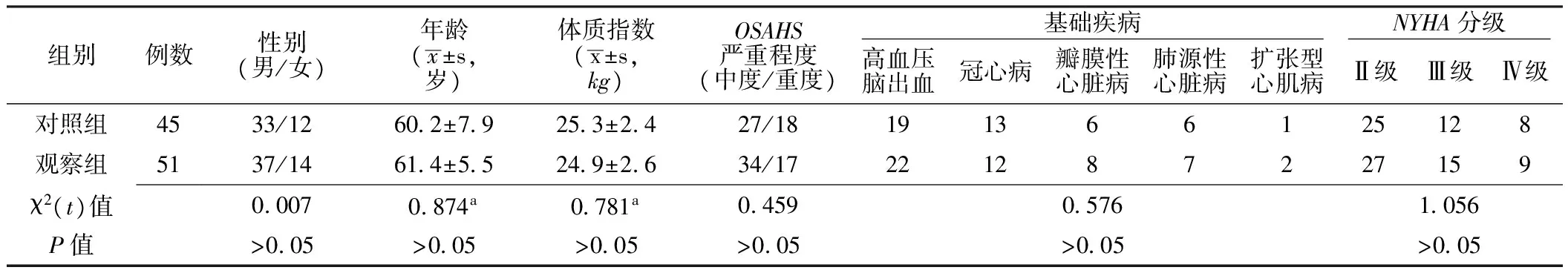
表1 两组患者一般资料比较
注:a为t值;OSAHS=阻塞性睡眠呼吸暂停低通气综合征,NYHA=美国纽约心脏病协会

表2 两组患者治疗前后HRV指标比较±s)
注:SDNN=24 h窦性R-R间期总体标准差,SDANN=24 h每5 min平均窦性 R-R间期标准差,rMSSD=相邻窦性 R-R间期差值的均方根,PNN50=相邻R-R间期差值>50 ms百分比

表4 两组患者治疗前后心功能指标比较±s)
注:LVEDD=左心室舒张末期内径,LVEF=左心室射血分数,NT-proBNP=氨基末端B型脑利钠肽前体
HRV是反映自主神经对心血管系统调节作用的无创性指标,其中SDNN反映自主神经功能,SDANN反映交感神经张力,rMSSD、PNN50反映迷走神经张力,故HRV可反映心率变化[13]。研究表明,OSAHS患者心脏自主神经调节作用减退,表现为HRV降低,且随着患者病情加重HRV进一步降低[14]。NT-proBNP可反映心功能损伤的严重程度。研究表明,NT-proBNP水平与心功能分级具有相关性[15],分析原因为心脏牵张或心室壁压力增大时脑钠肽原释放增多,可快速分解为无活性的NT-proBNP和有活性的脑钠肽(BNP)。
本研究结果显示,治疗后观察组患者SDNN、SDANN、rMSSD、PNN50高于对照组,提示nCPAP可提高OSAHS伴HF患者的自主神经功能。高丽亮等[16]研究表明,nCPAP能改善OSAHS患者夜间呼吸暂停及低通气,纠正夜间低氧血症,维持SaO2>90%。本研究结果显示,治疗后观察组患者AHI低于对照组,夜间最低SaO2高于对照组,提示nCPAP可纠正OSAHS伴HF患者夜间低氧血症。KAWADA[17]研究表明,正压通气治疗能降低OSAHS伴HF患者血浆BNP水平。本研究结果显示,治疗后观察组患者LVEDD小于对照组,LVEF高于对照组,NT-proBNP水平低于对照组,提示nCPAP治疗可改善OSAHS伴HF患者心功能。分析原因可能为通过提高OSAHS伴HF患者的上气道内压,使上气道内压超过咽部或下咽部的跨壁压,扩张上气道,消除因塌陷引起的阻塞性呼吸暂停,进而改善低氧血症,提高SaO2,恢复自主神经张力,阻断神经内分泌过度激活,改善HRV和心功能。
综上所述,nCPAP可有效改善OSAHS伴HF患者HRV,纠正其夜间低氧血症,改善其心功能,值得临床推广应用。但本研究未探讨nCPAP对OSAHS伴HF患者预后的影响,今后应进行长期随访以评估患者预后。
作者贡献:肖立平进行试验设计与实施、资料收集整理、撰写论文、成文并对文章负责;邓俊国、冯春晖、王涛、孙艳辉进行试验实施、评估、资料收集;沈新蕾进行质量控制及审校。
本文无利益冲突。
[1]BAUTERS F,RIETZSCHEL E R,HERTEGONNE K B,et al.The Link Between Obstructive Sleep Apnea and Cardiovascular Disease[J].Curr Atheroscler Rep,2016,18(1):1.
[2]NELSON K A,TRUPP R J.Sleep and heart failure[J].Crit Care Nurs Clin North Am,2015,27(4):511-522.
[3]PAN W Y,SU M C,WU H T,et al.Multiscale entropic assessment of autonomic dysfunction in patients with obstructive sleep apnea and therapeutic impact of continuous positive airway pressure treatment[J].Sleep Med,2016(20):12-17.
[4]刘长河,许青宗,华娜.经鼻持续气道正压通气对慢性心力衰竭合并重度阻塞性睡眠呼吸暂停综合征患者室性心律失常的作用[J].中国医药指南,2014,12(17):246-247.
[5]宋节洁.心力衰竭患者心率变异性研究[D].济南:山东大学,2014.
[6]RIVAS M,RATRA A,NUGENT K.Obstructive sleep apnea and its effects on cardiovascular diseases:a narrative review[J].Anatol J Cardiol,2015,15(11):944-950.
[7]张海澄,孙健玲,李静,等.应用心率变异性时域和频域指标初筛阻塞性睡眠呼吸暂停综合征[J].中华心律失常学杂志,2005,9(1):25-28.
[8]PALMA J A,IRIARTE J,FERNANDEZ S,et al.Long-term continuous positive airway pressure therapy improves cardiac autonomic tone during sleep in patients with obstructive sleep apnea[J].Clin Auton Res,2015,25(4):225-232.
[9]VITELLI O,DEL POZZO M,BACCARI G,et al.Autonomic imbalance during apneic episodes in pediatric obstructive sleep apnea[J].Clin Neurophysiol,2016,127(1):551-555.
[10]费静静,华锋,周玮,等.nCPAP治疗阻塞性睡眠呼吸暂停低通气综合征合并心衰患者的临床观察[J].中国现代医生,2012,50(25):134-135.
[11]MCEVOY R D,ANTIC N A,HEELEY E,et al.CPAP for Prevention of Cardiovascular Events in Obstructive Sleep Apnea[J].N Engl J Med,2016,375(10):919-931.
[12]邱志辉,陆冬晓.持续正压通气对阻塞性睡眠呼吸暂停非肥胖者的氨基末端B型利钠肽原水平的影响[J].国际检验医学杂志,2016,37(13):1757-1759.
[13]GONG X,HUANG L,LIU X,et al.Correlation Analysis between Polysomnography Diagnostic Indices and Heart Rate Variability Parameters among Patients with Obstructive Sleep Apnea Hypopnea Syndrome[J].PLoS One,2016,11(6):e0156628.
[14]万宗仁,陈炜,徐靖,等.正压通气对阻塞性睡眠呼吸暂停综合征患者夜间心脏自主神经调节功能的影响[J].中南医学科学杂志,2016,44(4):460-462.
[15]赵智慧,柳志红,罗勤,等.无创正压通气对心力衰竭合并睡眠呼吸暂停患者氨基端-脑钠肽前体水平的影响[J].中华内科杂志,2006,45(5):386-388.
[16]高丽亮,张特,李晓勇.nCPAP治疗老年慢性心力衰竭伴阻塞性睡眠呼吸暂停低通气综合征患者分析[J].中国现代医生,2010,48(31):21-22.
[17]KAWADA T.Efficacy of Positive Airway Pressure on Serum Brain Natriuretic Peptide Levels in Patients with Heart Failure and Sleep-Disordered Breathing[J].Lung,2016,194(2):333.
(本文编辑:李洁晨)
Impact of Nasal/Face Mask Continuous Positive Airway Pressure Ventilation on Heart Rate Variability and Cardiac Function of Obstructive Sleep Apnea Hypopnea Syndrome Patients Complicated with Heart Failure
XIAOLi-ping,DENGJun-guo,FENGChun-hui,WANGTao,SUNYan-hui,SHENXin-lei
TheSecondHospitalofQinhuangdao,Qinhuangdao066600,China
Objective To investigate the impact of nasal/face mask continuous positive airway pressure ventilation(nCPAP)on heart rate variability(HRV)and cardiac function of obstructive sleep apnea hypopnea syndrome(OSAHS)patients complicated with heart failure.Methods A total of 96 OSAHS patients complicated with heart failure were selected in the Second Hospital of Qinhuangdao from 2013 to 2015,and they were divided into control group(n=45)and observation group(n=51)according to random number table.Based on conventional treatment,patients of control group received oxygen inhalation therapy,while patients of observation group received nCPAP;both groups continuously treated for 3 months.HRV related index(including SDNN,SDANN,rMSSD and PNN50),AHI,the lowest nocturnal SaO2and index of cardiac function(including LVEDD,LVEF and NT-proBNP)before and after treatment were compared between the two groups.Results No statistically significant differences of SDNN,SDANN,rMSSD or PNN50 was found between the two groups before treatment(P>0.05),while SDNN,SDANN,rMSSD and PNN50 of observation group were statistically significantly higher than those of control group after treatment(P<0.05).No statistically significant differences of AHI or the lowest nocturnal SaO2was found between the two groups before treatment(P>0.05);after treatment,AHI of observation group was statistically significantly lower than that of control group,while the lowest nocturnal SaO2of observation group was statistically significantly higher than that of control group(P<0.05).No statistically significant differences of LVEDD,LVEF or NT-proBNP was found between the two groups before treatment(P>0.05);after treatment,LVEDD of observation group was statistically significantly smaller than that of control group,LVEF of observation group was statistically significantly higher than that of control group,while NT-proBNP of observation group was statistically significantly lower than that of control group(P<0.05).Conclusion nCPAP can effectively improve the HRV and cardiac function of OSAHS patients complicated with heart failure,correct the nocturnal hypoxia.
Sleep apnea,obstructive;Heart failure;Continuous positive airway pressure;Treatment outcome
R 563.8 R 541.6
A
10.3969/j.issn.1008-5971.2017.01.014
2016-09-30;
2016-12-23)
066600河北省秦皇岛市第二医院
