基于64排CTA技术的颅内单发囊性动脉瘤破裂风险研究
2017-03-23钱伟军通讯作者王亚军何瑞红张倩倩张超鑫
李 立 钱伟军(通讯作者) 王亚军 何瑞红 魏 牛 张倩倩 张超鑫
河南开封市中心医院影像科 开封 475000
基于64排CTA技术的颅内单发囊性动脉瘤破裂风险研究
李 立 钱伟军(通讯作者) 王亚军 何瑞红 魏 牛 张倩倩 张超鑫
河南开封市中心医院影像科 开封 475000
目的 探讨颅内单发囊性动脉瘤破裂的形态学风险因素。方法 收集我院2012-01—2016-01诊断为颅内单发囊性动脉瘤的53例患者的影像学资料,根据动脉瘤是否破裂分为破裂组和未破裂组。比较2组CTA检查所示动脉瘤分布部位、瘤体高度、瘤体宽度、瘤颈宽度、瘤高与瘤颈比值(AR)、载瘤动脉直径、瘤高与载瘤动脉直径比值(SR)、瘤颈与载瘤动脉直径比值(NPR)、入射夹角等参数。结果 破裂组动脉瘤主要分布于后交通动脉及前交通动脉,未破裂组动脉瘤多位于大脑中动脉及后交通动脉,2组分布部位差异无统计学意义(P>0.05);未破裂组瘤颈宽、AR及入射夹角均小于破裂组,差异均有统计学意义(P<0.05)。结论 颈宽、AR及入射夹角为颅内单发囊性动脉瘤破裂的形态学风险因素。
CTA;颅内动脉瘤;破裂;风险因素
颅内动脉瘤是一种常见且危害严重的脑血管病,发病率3%~6%[1]。颅内动脉瘤破裂是自发性蛛网膜下腔出血的主要原因,致残、致死率较高。因此,掌握颅内动脉瘤发生破裂的危险因素,建立颅内动脉瘤破裂风险的有效评估指标尤为重要。研究表明[2],血流动力学的改变可引起动脉瘤瘤体及载瘤动脉的几何形态学改变,与颅内动脉瘤的发生、发展及破裂关系密切。CT血管造影(CTA)技术具有快捷、无创伤性及病灶形态显示清晰等优点,广泛应用于颅内动脉瘤的诊断中。本文利用头颅CTA技术分析破裂与未破裂动脉瘤的形态学指标,探讨颅内动脉瘤破裂的形态学风险因素,以期为临床颅内动脉瘤的诊治提供一定理论依据。
1 资料与方法
1.1 一般资料 收集我院2012-01—2016-01诊断为颅内动脉瘤的53例患者的影像学资料,男24例,女29例,年龄36~75岁,平均51.6岁。纳入标准:经DSA或手术确诊为颅内单发囊性动脉瘤;于我院行CTA检查;原始影像学检查资料及临床病历记录完整。排除颅内动脉瘤合并其他脑血管畸形、外伤性动脉瘤患者。
根据动脉瘤是否破裂分为破裂组和未破裂组。破裂组18例,男8例,女10例,年龄36~75岁,平均50.2岁;破裂组35例,经CT平扫确诊为蛛网膜下隙出血且既往无类似病史,男16例,女19例,年龄36~75岁,平均52.0岁。
1.2 方法 采用东芝 Aquilion 64 层螺旋CT,患者仰卧于扫描床上,脚先进、双臂上举过头,扫描范围从主动脉弓顶上1 cm,向下至膈顶水平,扫描方向由头侧向足侧。18G套管针静脉穿刺于右侧肘前静脉或手臂静脉,均采用双筒高压注射器注入非离子型对比剂优维显(370 mgI/mL),流速5.0 mL/s。机器扫 描 参 数:管电压120 kV,准直宽度0.5 mm×64 mm,层厚0.5 mm,层间距0.5 mm,球管转速0.5 s/圈,矩阵512×512,螺距P值=1,FOV=350 mm。获得动脉瘤三维影像,进行图像后处理,观察动脉瘤分布部位,测量瘤体高度、瘤体宽度、瘤颈宽度、瘤高与瘤颈比值(AR)、载瘤动脉直径、瘤高与载瘤动脉直径比值(SR)、瘤颈与载瘤动脉直径比值(NPR)、入射夹角等参数(图1~2)。
1.3 统计学方法 应用SPSS 20.0统计学软件,计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。

图1 颅内侧壁动脉瘤几何形态参数 图2 动脉瘤内血流方向示意图
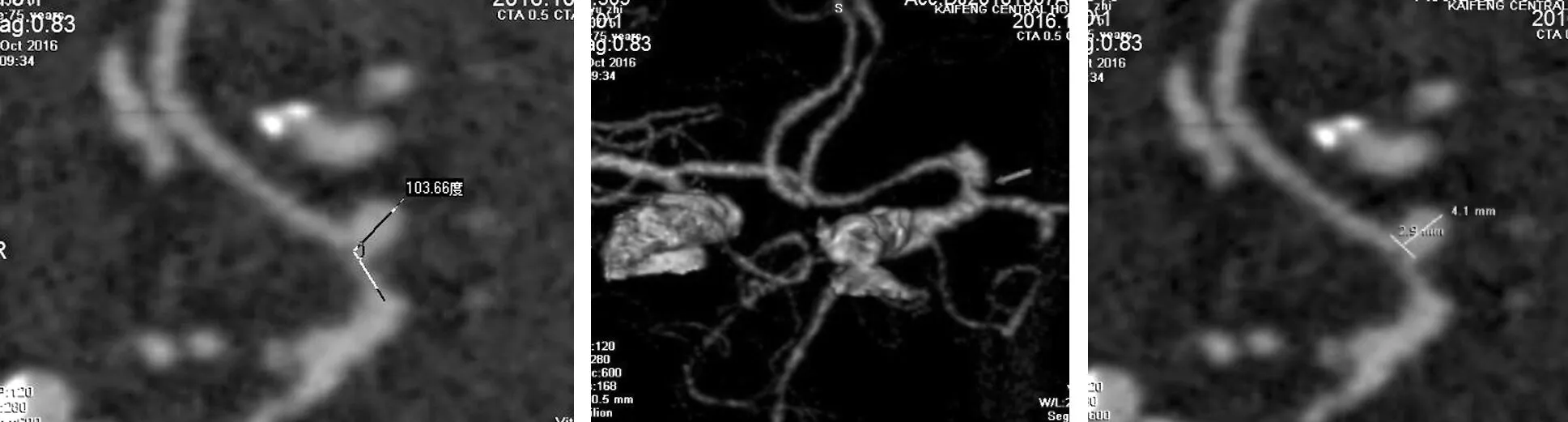
图3 女,75岁,未破裂组,左侧大脑前动脉A1段动脉瘤,瘤颈2.9 mm,瘤高4.1 mm,AR=1.41,入射夹角103°

图4 男,57岁,破裂组,右额区脑出血,右侧大脑中动脉M1段动脉瘤,瘤颈5.0 mm,瘤高5.7 mm,AR=1.14,入射夹角139°
2 结果
2.1 2组动脉瘤分布部位比较 破裂组动脉瘤主要分布于后交通动脉及前交通动脉,未破裂组动脉瘤多位于大脑中动脉及后交通动脉,2组分布部位差异无统计学意义(P>0.05)。见表1。

表1 2组动脉瘤分布部位比较 [n(%)]
2.2 2组动脉瘤形态学参数比较 未破裂组瘤颈宽、AR及入射夹角均小于破裂组,差异均有统计学意义(P<0.05),其余参数差异均无统计学意义(P>0.05)。见表2。未破裂组典型病例见图3,破裂组典型病例见图4。

表2 2组动脉瘤形态学参数比较 (±s)
3 讨论
DSA是诊断颅内动脉瘤及其破裂的“金标准”,然而DSA对动脉瘤破裂的预测价值较低。CTA 扫描可清晰显示颅内动脉瘤的位置、形态特征、周围血管血流状况及相邻的空间结构。既往研究显示[3],动脉瘤的位置是动脉瘤破裂的风险因素之一,但对于易破裂的部位存在完全相反的结果。Morita等[4]认为,前交通、后交通动脉的动脉瘤破裂率高于大脑中动脉的动脉瘤。而孙瑜等[5]研究指出,大脑中动脉、后循环为颅内动脉瘤破裂的好发部位。本文结果显示,破裂组动脉瘤主要分布于后交通动脉及前交通动脉,未破裂组动脉瘤多位于大脑中动脉及后交通动脉,2组分布部位差异无统计学意义(P>0.05),不认为动脉瘤破裂与位置相关,这可能与本文选取的样本量较少,未随访未破裂动脉瘤,漏掉后破裂有关。
动脉瘤瘤颈可控制进入动脉瘤内的血流量,进而影响瘤内血流动力学状态。本文未破裂组瘤颈宽小于破裂组(P<0.05),分析原因可能为瘤颈较窄时,瘤内血流不形成低血流低切应力环境,也不发生过度涡流情况,维持相对稳定的血流动力学状态。AR值是一个评价动脉瘤破裂风险的较好形态学指标。大部分研究显示[6],破裂与未破裂动脉瘤AR值差异有统计学意义,AR值越大,破裂风险越大。本文结果显示,未破裂组AR值小于破裂组(P<0.05),与此相符。动脉瘤入射夹角可较好反映动脉瘤与周围组织的空间关系。本文中未破裂组入射夹角小于破裂组(P<0.05),提示入射夹角较大的动脉瘤易发生破裂,这可能是因入射夹角可反映外部血流对动脉瘤壁剪切应力的大小,夹角越大,剪切应力越大,对瘤体血流动力学影响更大,更易发生破裂[7]。因此,CTA可通过测量瘤颈宽度、AR值及入射夹角预测动脉瘤破裂风险。
[1] 吴鹏飞,吴安华,王运杰,等.散发性颅内破裂动脉瘤的流行病学研究[J].中国微侵袭神经外科杂志,2008, 13(7):310-313.
[2] 江国权,方兴根,徐善水,等.颅内动脉瘤破裂的血流动力学和形态学因素[J].介入放射学杂志,2014,23(12):1 109-1 113.
[3] 谢万福,李传坤,冒平,等.颅内动脉瘤形态参数同破裂风险相关性的对比研究[J].中华神经外科疾病研究杂志,2012,11(3):201-203.
[4] Morita A,Kirino T,Hashi K,et al.The natural course of unruptured cerebral aneurysms in a Japanese cohort[J].N Engl J Med,2012,366(26):2 474-2 482.
[5] 孙瑜,杨碧林,何明江.64 排螺旋CT血管造影对颅内动脉瘤破裂风险的评估价值[J].中国肿瘤临床与康复,2014,6(21):664-667.
[6] 李剑秋,陈莉,姚开情,等.颅内动脉瘤形态学特征及破裂风险CTA评估[J].第三军医大学学报,2012, 34(15):1 552-1 555.
[7] 张炘,段传志,李铁林,等.切应力在血流动力学因素影响颅内动脉瘤形成和破裂中的作用[J].介入放射学杂志,2011,20(4):319-324.
[8] Jou LD,Quick CM,Young WL,et al.Computational approach to quantifying hemodynamic forces in giant cerebral aneurysms[J].AJNR Am J Neuroradiol,2003, 24(9):1 804-1 810.
(收稿2016-11-05)
R739.41
A
1673-5110(2017)07-0038-03
