控制医院感染率的相关因素分析
2017-03-17易元平
易元平
控制医院感染率的相关因素分析
易元平
目的 探讨医院感染率的相关危险因素,以控制医院感染率,为患者提供更优质的临床医疗服务。方法 回顾性分析2015年1月1日~12月31日住院治疗的出院病例的临床资料,并结合医院感染管科提供的相关监测资料,分析2015年度院医院感染的数据。对医院感染例次发病率进行分析。结果 2015年1~12月医院感染例次率为1.57%,男性明显高于女性 (P<0.01),各年龄段间医院感染例次率差异有统计学意义(P<0.05)。4~6月入院患者医院感染例次率明显高于其他月份入院患者(P<0.05),不同住院时长患者医院感染例次率差异有统计学意义(P<0.05),各科室患者间医院感染例次率差异有统计学意义(P<0.05)。合并不同部位感染患者医院感染构成比差异有统计学意义(P<0.05)。合并不同基础疾病患者医院感染构成比差异有统计学意义(P<0.05)。多因素回归分析表明,医院感染的独立危险因素包括年龄<1岁、年龄≥70岁、住院时间≥30d、合并下呼吸道感染、合并血液系统疾病、侵袭性操作、恶性肿瘤、糖尿病、使用免疫抑制剂等,差异有统计学意义(P<0.05)。结论 临床不仅应针对合并下呼吸道感染、合并血液系统疾病、侵袭性操作、恶性肿瘤等独立危险因素的患者加强临床监护,同时也应加强对男性患者、外科患者等医院感染发生率较高的患者的加强临床监护,以期能够有效控制医院感染率,为患者提供更优质的医疗服务。
医院感染;相关危险因素;控制
医院感染的临床定义为住院患者、门诊患者、陪护人员、探视人员以及医护人员在医院内获得的感染,包括在住院期间发生的感染和在医院内获得出院后发生的感染,也称为医院内感染、院内感染、医院获得性感染或医源性感染[1,2]。因门诊患者、陪护人员及探视人员在医院内滞留时间短或滞留时间不固定,即使出现医院感染也难以确认,本研究以住院患者及医护人员为主要研究对象。医院感染随着医院的形成而发生,医院感染不仅影响患者的健康及恢复进程,甚至会对患者的生命造成危害,此外也降低了医院的医疗质量,延长了临床床位的周转周期,阻碍了医院为更多的有需要的患者提供优良的临床医疗服务。因此,控制医院感染率已经成为当前临床医学研究的重点和难点之一。虽然医院感染不能被消灭,但是可以被控制,进而尽可能降低临床发生率。控制医院感染的有效措施不仅包括控制感染源、控制传染源、切断传播途径、保护易感人群等,还应该包括对危险因素的甄别和干预[3-5]。因此,本研究以一家融医疗、教学、科研、预防为一体的现代化综合性三级甲等医院为研究对象,逐一分析各项因素对医院感染例次率的影响,以期获得医院感染的相关危险因素,进而为临床控制医院感染提供相关依据。
1 资料与方法
1.1 一般资料 本研究选择的樊枝花市第三人民医院是一家以重症医学、急救医学以及妇产科学为特色,融医疗、教学、科研、预防为一体的现代化综合性三级甲等医院。医院拥有病床2 100张,临床专业科室及医技科室共37个,年接诊量约为160万人次,从医院接诊规模以及硬件配套设施上均保证了样本量及其代表性,进而确保研究结果的临床价值。
1.2 研究方法 回顾性分析2015年1月1日~12月31日在我院住院治疗的出院病例的临床资料,并结合医院感染管科提供的相关监测资料,分析2015年度该院医院感染的数据。由两人分别录入并校对病例的姓名、性别、年龄、住院时长等一般临床资料,是否发生感染、感染部位、发生感染的科室以及发生感染的时间等医院感染情况。
1.3 医院感染诊断标准 以我国卫生部2001年颁发的《院内感染诊断标准(试行)》中患者在住院期间是否发生院内感染的评判标准为基准,如该患者发生过多次院内感染,则应分别准确地统计每次院内感染的各项资料。
1.3.1 下列情况应视为院内感染[6-9]:①对无潜伏期的感染,若感染发生于入院后48h内则为医院感染;对有潜伏期的感染,若感染发生于入院后平均潜伏期之后则为医院感染。②新生儿在分娩过程中以及产后获得的感染。③在原有感染基础上发生除脓毒血症迁徙灶外的新的其他部位的感染,或者在原感染已知病原体基础上,排除污染及原先的混合感染外又发现的新的病原体感染。④本次感染与上次住院直接相关。⑤医务人员在医院工作期间获得的感染。⑥因诊疗措施激活的如疱疹病毒、结核杆菌等潜在性感染。
1.3.2 下列情况不可视为院内感染[7-11]:①因非生物性因子或创伤诱导所导致的炎症表现。②仅有细菌定植却无炎症表现的皮肤黏膜开放性伤口。③患者原有的慢性感染在医院内急性发作。④新生儿经胎盘获得且于出生后48h内发生的如单纯疱疹、水痘、弓形体病等感染。
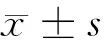
2 结果
2.1 医院感染基本情况分析 2015年1~12月医院感染例次率为1.57%,男性例次率为1.77%,明显高于女性的1.38%,差异有统计学意义(P<0.01)。见表1。
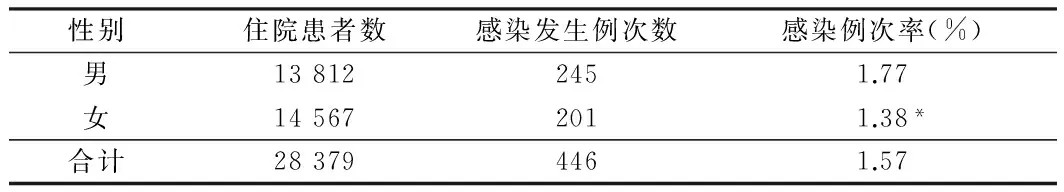
表1 2015年1~12月医院感染基本情况分析
注:与男性比较,*P<0.01
2.2 不同年龄患者医院感染分析 <1岁年龄段患者医院感染例次率最高,为19.35%,1~9岁年龄段患者医院感染例次率最低为0.10%,各年龄段间医院感染例次率差异有统计学意义(P<0.05)。见表2。
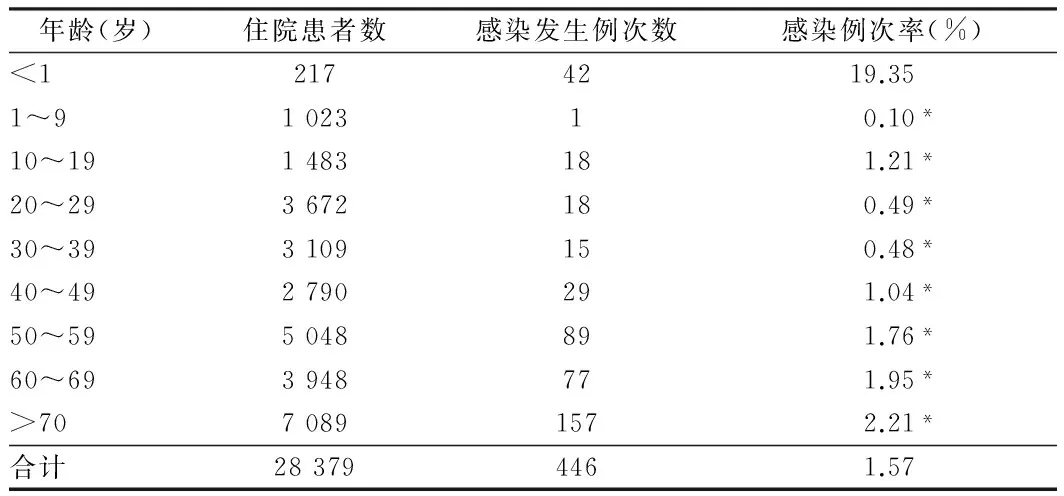
表2 2015年1~12月不同年龄患者医院感染分析
注:与<1岁比较,*P<0.05
2.3 不同入院时间患者医院感染分析 4~6月入院患者医院感染例次率最高,为1.98%,明显高于1~3月、7~9月、10~12月入院患者,差异有统计学意义(P<0.05);1~3月、7~9月、10~12月入院患者间医院感染例次率差异无统计学意义(P>0.05)。见表3。
2.4 不同住院时长患者医院感染分析 住院时长>90d患者医院感染例次率最高,为26.13%,住院时长<8d患者医院感染例次率最低,为0.03%,不同住院时长患者医院感染例次率差异有统计学意义(P<0.05)。见表4。
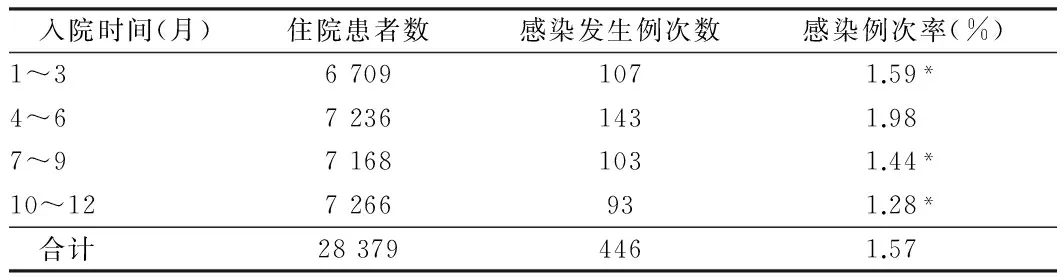
表3 2015年1~12月不同入院时间医院感染分析
注:与4~6个月比较,*P<0.05
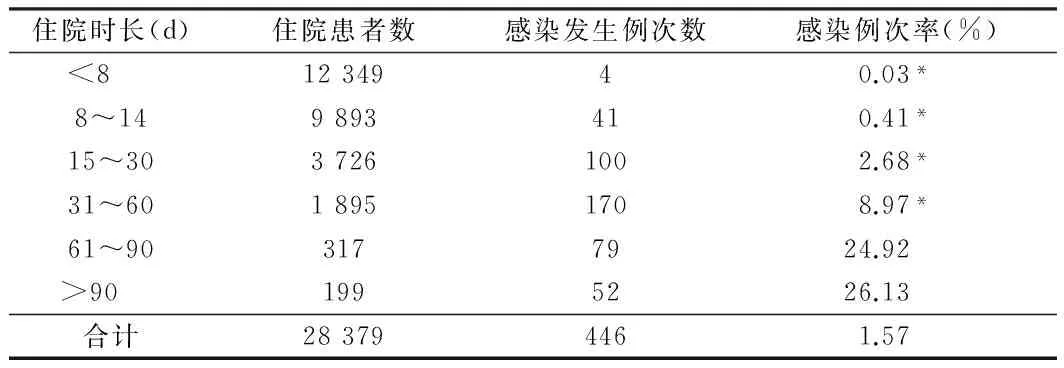
表4 2015年1~12月不同住院时长患者医院感染分析
注:与住院时长>90d比较,*P<0.05
2.5 不同科室患者医院感染分析 外科患者医院感染例次率最高,为2.45%,妇产科患者医院感染例次率最低为0.12%,各科室患者间医院感染例次率差异有统计学意义(P<0.05)。见表5。
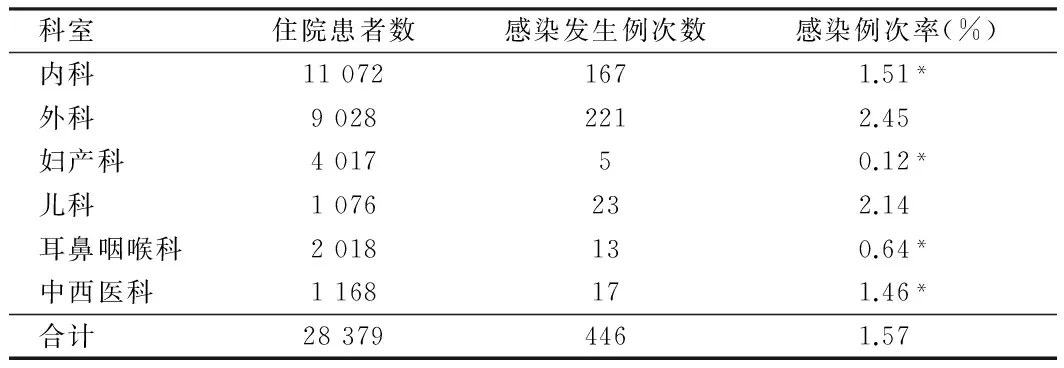
表5 2015年1~12月不同科室患者医院感染分析
注:与外科比较,*P<0.05
2.6 2015年1~12月医院感染感染部位分析 下呼吸道为医院感染发生率最高的部位,约占总数的50.22%,导管相关感染为医院感染发生率最低的部位,约占总数的1.35%,合并不同部位患者医院感染构成比差异有统计学意义(P<0.05)。见表6。

表6 2015年1~12月医院感染感染部位分析
注:与下呼吸道感染比较,*P<0.05
2.7 2015年1~12月医院感染患者基础疾病分析 合并循环系统疾病患者医院感染构成比最高为27.58%,合并泌尿消化疾病患者医院感染构成比最低为10.76%,合并不同基础疾病患者医院感染构成比差异有统计学意义(P<0.05)。见表7。
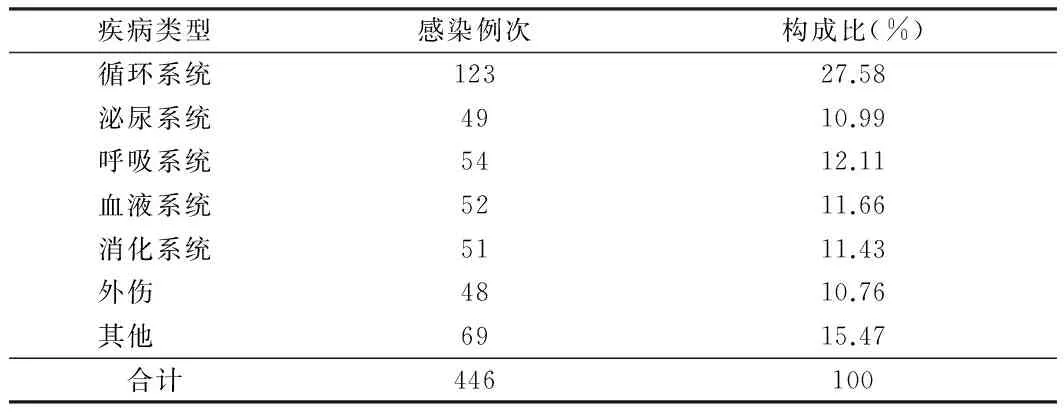
表7 2015年1~12月医院感染患者基础疾病分析
2.8 2015年1~12月不同易感因素医院感染分析 合并高龄、恶性肿瘤等易感因素患者医院感染率均明显高于不合并易感因素患者,差异有统计学意义(P<0.05)。见表8。
2.9 多因素回归分析结果 医院感染的独立危险因素包括年龄<1岁、年龄≥70岁、住院时间≥30 d、合并下呼吸道感染、合并血液系统疾病、侵袭性操作、恶性肿瘤、糖尿病、使用免疫抑制剂等,差异有统计学意义(P<0.01)。见表9。
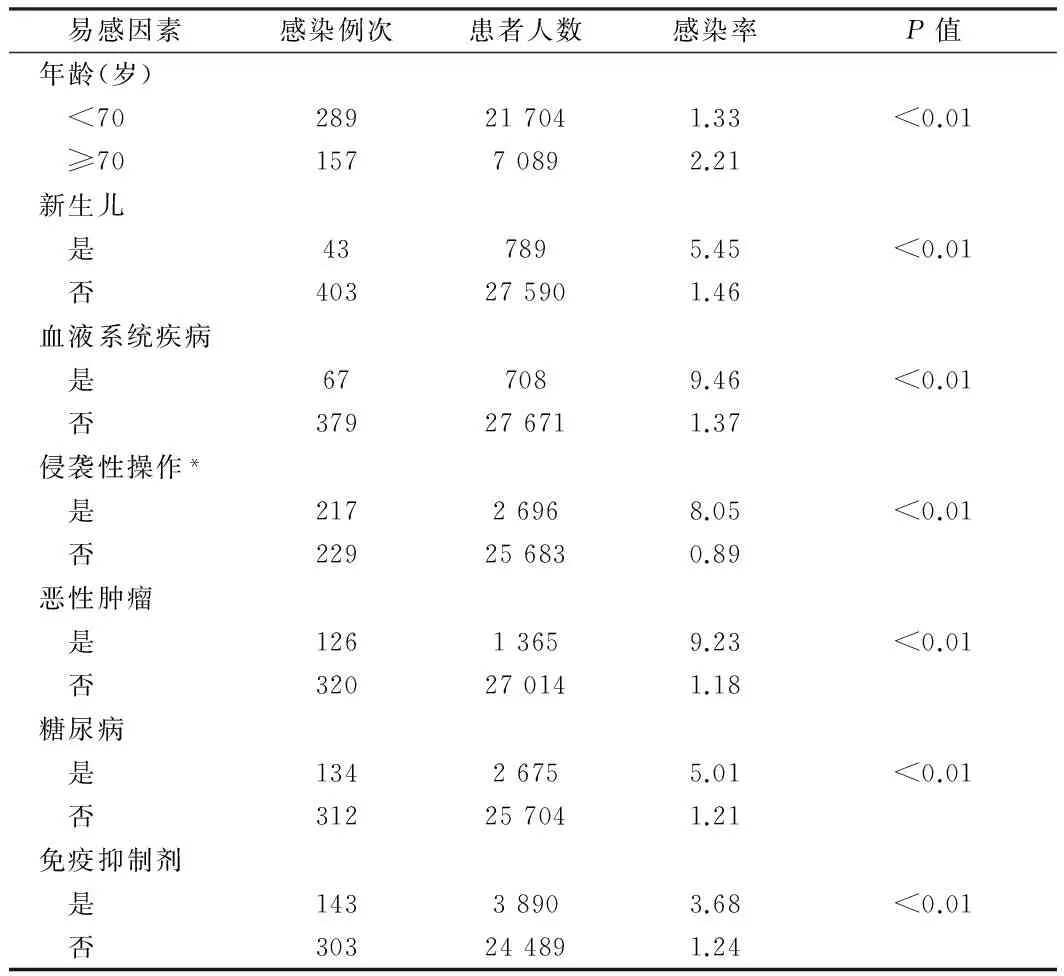
表8 2015年1~12月不同易感因素医院感染分析
注:*包括导尿管、中心静脉导管、异物植入、呼吸机和引流管等的侵袭性操作
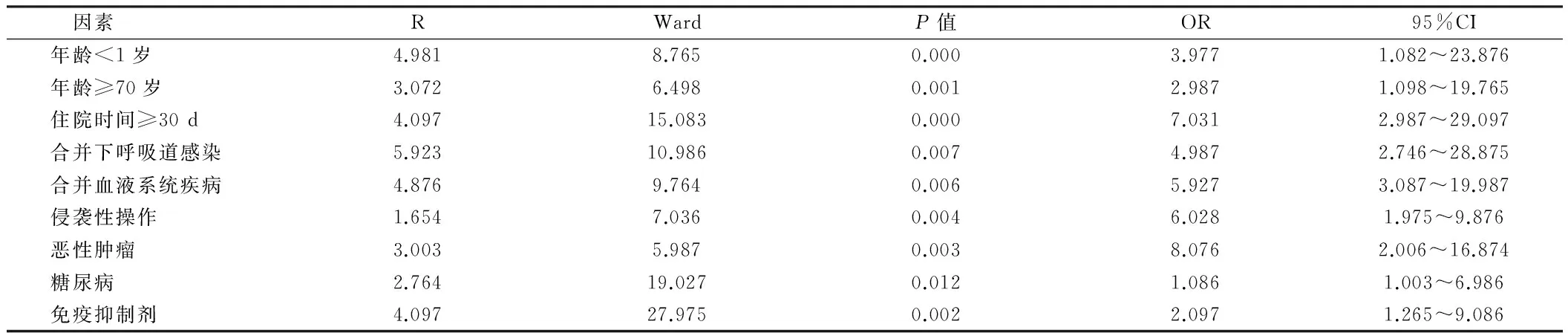
表9 多因素回归分析结果
3 讨论
医院感染是决定医院医疗质量的重要因素之一,控制医院感染是提高医院医疗质量的重要措施之一,该观点已经得到众多学者以及临床医生的广泛认可。控制医院感染不仅能够有效缩短患者住院时间,减轻其经济负担,同时也可提高临床床位周转率,为更多有需要的患者提供优质的临床医疗服务质量。笔者认为较医院感染率[医院感染率=(医院感染发生例次数/同期住院病人数)×100%],医院感染例次发病率能够能直观、切实反映医院感染实际情况,采用医院感染例次发病率进行数据分析。
本研究发现该医院男性患者医院感染例次率明显高于女性患者,提示我们在临床实践中应注意提高男性患者的医嘱依从性以及治疗积极性,尽可能降低男性患者医疗感染例次率。本研究同时发现4~6月份患者医院感染例次率最高,且明显高于其他月份入住患者,这可能是由于每年4~6月天气逐渐回暖,为各种病原菌滋生创造了良好的条件,增加了患者感染的几率[12-14]。因此,每年4~6月份临床医务人员应注意加强病区尤其是病房内的消毒灭菌工作,同时提示患者多注意自身卫生,并注意随天气变化加减衣物。
通过多因素回归分析,医院感染的独立危险因素包括年龄<1岁、年龄≥70岁、住院时间≥30d、合并下呼吸道感染、合并血液系统疾病、侵袭性操作、恶性肿瘤、糖尿病、使用免疫抑制剂等。年龄<1岁发生感染患者多为早产儿、年龄<1岁及年龄≥70岁患者多自身免疫力低下,更易受到外界病菌的侵袭而发生医院感染[15-17]。住院时间≥30d患者不仅接触感染源的机会明显增加,同时使用抗生素等药物的几率以及用量均明显增加,接受侵袭操作治疗的机会也增多,因此感染风险明显增加[16-18]。此外,由于住院时间长,临床医务人员对患者病情及变化的熟悉度增加,发现医院感染的几率也增加。合并下呼吸道感染患者多为脑外科、血液科等科室患者,这些患者多年龄较大,且多合并多种基础疾病,自身免疫抵抗功能显著低于其他患者,且这类患者使用抗生素的种类及用量均较大,上述多种因素共同作用,导致此类患者医院感染率明显增加[18,19]。合并血液系统疾病患者进行中心静脉置管操作、PICC置管等操作的几率较大,上述操作均增加病原体进入机体的风险,故医院感染发生率较高[15-18]。侵袭性操作包括导尿管、中心静脉导管、异物植入、呼吸机、引流管等侵袭性操作,以导尿管为例,留置导尿管不仅破坏了患者尿道的正常生理环境,同时也严重破坏了泌尿系统对病原体的机械性防御,导致尿道黏膜对细菌的抵抗力明显降低,细菌从尿道进入机体并诱发泌尿系统感染的风险明显增加。恶性肿瘤患者多需进行手术、化疗等治疗措施,手术以及化疗等治疗措施均可导致患者免疫力明显下降,同时还可导致患者身体机能出现不同程度的下降,故发生感染几率明显下降[18-20]。糖尿病长期高血糖状态导致各种组织,特别是眼、肾、心脏、血管、神经的慢性损害、功能障碍,降低了患者的自身身体功能,削弱了机体对外界病菌的防御功能,进而导致患者医院感染发生几率上升[21-23]。使用免疫抑制剂可直接导致患者自身免疫力下降,进而导致患者发生感染几率增加。
本研究发现医院感染的独立危险因素包括年龄<1岁、年龄≥70岁、住院时间≥30d、合并下呼吸道感染、合并血液系统疾病、侵袭性操作、恶性肿瘤、糖尿病、使用免疫抑制剂等,但同时也发现男性患者、内科患者、外科患者、以及4~6月份入院患者更易发生医院感染,且上述患者医院感染发生率较高多因自身免疫抵抗能力下降、接触感染几率增加等原因。故建议临床通过详细分析患者的临床资料后,依据患者是否合并独立危险因素、合并独立危险因素数量、是否为男性等易感人群等判断患者医院感染发生几率并对患者进行分级。依据分级结果给予不同程度的临床监护措施,以医院感染发生率。建议该医院可实施深入优化医院内相关科室人员医院感染相关管理理念,贯彻落实医院感染管理制度、强化医院消毒灭菌隔离措施,强化医院感染监督管理与预防控制干预措施,建立专业管理队伍等措施控制医院感染例次率。此外,临床医护人员可通过鼓励患者进行适量运动,注意饮食,加强自身护理等措施,帮助患者不断提升自身免疫力,增加自身抵御病菌侵袭能力,以降低医院感染风险。
1 徐欣欣,杨雪松,申玉玲,等.医院感染现患率调查分析.中华医院感染学杂志,2012,15:1116-1118.
2RosL,GarciaM,PratJ,etal.Predictorsofnosocomialinfectioninacutestroke.Relationwithmorbimortalityandoutcome.MedClin(Barc),2011,128:441-447.
3 刘卫平,田勇泉,郑志楠,等.内蒙古自治区医院感染管理人员现状调查.中华医学杂志,2015,95:3302-3304.
4 文细毛,任南,徐秀华,等.全国医院感染监控网医院感染病原菌分布及耐药性分析.中华医院感染学杂志,2002,12:241-244.
5 林淑娴,刘壮竹,王蕴秀,等.多次医院感染218例相关因素分析.广东医学,2015,36:1917-1920.
6HilkerR,PoetterC,FindeisN,etal.Nosocomialpneumoniaafteracutestrokeimplicationsforneurologicalintensivecaremedicine.Stroke,2013,34:975-981.
7 吴素霞,王红杰.医院感染控制管理与监测.中国急救医学,2015,35:120-121.
8CareyAJ,SaimanL,PolinR.Hospital-acquiredinfectionintheNICU:epidemiologyforthenewmillennium.ClinPefinatol,2008,35:223-249.
9 李金梅,王进.2010~2012年某医院感染现患率调查与分析.安徽医科大学学报,2014,43:316-318,319.
10 王月,秦晓伟,高志杰,等.脑出血手术患者医院感染的原因分析与护理策略.中国组织工程研究,2014,27:14-15.
11LinshowMA.Controversiesinchildhoodurinarytractinfections.WorldJUrol,2008,17:383-395.
12 王婷,张波.某大型教学医院连续4年不同季节医院感染发病率调查.中国感染控制杂志,2015,14:691-693.
13RosenthalVD,MakiDG,SalomaoR,etal.Device-associatednosocomialinfectionsin55intensivecareunitsofdevelopingcountries.AnnInternMed,2009,145:582-591.
14 张莹,龙训琴,高建萍,等.住院患者医院感染现状及抗菌药物使用情况分析.中国全科医学,2013,16:1176-1177,1183.
15 马万瑞,张金玲,王志忠,等.2型糖尿病医院感染危险因素病例对照分析.中国老年学杂志,2013,33:1003-1005.
16GikasA,PediaditisI,RoijmbelakisG,etal.RepeatedmultizcenierPrevaleneesurveysofhospitalacquiredinfectioninGreekhosPital.JHospInfect,2009,41:11-18.
17 贾会学,殷环,吴安华,等.新生儿重症监护病房医院感染流行病学多中心研究.中国感染控制杂志,2015,14:649-653.
18RosenthalVD,MakiDG,SalomaoR,etal.Device-associatednosocomialinfectionsin55intensivecareunitsofdevelopingcountries.AnnInternMed,2009,145:582-591.
19 陈萍,刘丁,王豪,等.重庆地区医院感染现患率调查分析.重庆医学,2011,40:3660-3661,3664.
20GarciaM,CoronaA,CoronamE.NosocomialinfectionsinacommunityhospitalinMexieo.InfectControlHospEpi-demiol,2011,22:386.
21 宛传丹,周金保,马月琴,等.神经外科住院患者医院感染病原菌特征与危险因素分析.山东医药,2015,52:89-91.
22CDC.Update.StaphylococcusaureusreducedsuseeptibilitytovancomycinUnitedStates,2007.MMWR,2007,46:813-815.
23WitteW.AntibioticresistanceinGramPositive:epidemiologicalaspects.JAntlmierobChemother,2009,44:1-9.
10.3969/j.issn.1002-7386.2017.05.025 ·论著·
617061 四川省攀枝花市第三人民医院消毒供应中心
R
A
1002-7386(2017)05-0729-04
2016-10-17)
