中老年2型糖尿病患者甲状腺功能及甲状腺形态研究
2017-03-09马晓庆丁韶峰胡显洁苏胜偶
马晓庆,丁韶峰,许 慧,胡显洁 ,苏胜偶
(1.山东省济宁市第一人民医院内分泌科,山东 济宁 272011;2.河北医科大学第二医院内分泌科,河北 石家庄 050000)
·论 著·
中老年2型糖尿病患者甲状腺功能及甲状腺形态研究
马晓庆1,丁韶峰1,许 慧1,胡显洁1,苏胜偶2*
(1.山东省济宁市第一人民医院内分泌科,山东 济宁 272011;2.河北医科大学第二医院内分泌科,河北 石家庄 050000)
目的探讨济宁地区中老年2型糖尿病患者甲状腺功能及甲状腺形态变化。方法采用横断面队列研究。收集年龄50~70岁2型糖尿病患者565例为试验组(糖尿病组),选择同期查体的同年龄健康者412例为对照组,检测2组空腹血糖(fasting plasma glucose,FPG)、糖化血红蛋白(hemoglobin A1c,HbA1c)、尿微量白蛋白排泄率(urinary albumin excretion rates,UAER)、游离三碘甲状腺原氨酸(free tri-iodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyroid stimulating hormone,TSH)并进行甲状腺超声检查。结果糖尿病组FPG、HbA1c、UAER、TSH均高于对照组(P<0.05),FT4低于对照组(P<0.05),2组FT3差异无统计学意义(P>0.05);糖尿病组甲状腺结节检出率[包括单个结节、多个结节、小结节(直径<1 cm)、大结节(直径1~4 cm)]明显高于对照组(P<0.05),甲状腺容积较对照组明显增大(P<0.05)。结论中老年2型糖尿病患者多伴有甲状腺功能的变化,表现为FT4的降低和TSH的升高;中老年2型糖尿病患者中甲状腺结节的患病率明显升高,应注意中老年2型糖尿病患者的甲状腺功能及形态检查。
糖尿病,2型;甲状腺功能;甲状腺形态
2型糖尿病和甲状腺疾病是成年人中最常见的2种内分泌疾病,2型糖尿病已成为发达国家及发展中国家主要的流行性代谢性疾病。2008年全国流行病学调查提示我国2型糖尿病的患病率为9.7%。2010年中国国家疾病控制中心和中华医学会内分泌学分会调查了18岁以上人群糖尿病的患病情况,若以糖化血红蛋白(hemoglobin A1c,HbA1c)≥6.5%作为糖尿病诊断标准,其患病率为11.6%[1]。研究提示2型糖尿病人群中甲状腺疾病的患病率高于健康人群,其中包括甲状腺功能和甲状腺形态的变化。我国2型糖尿病的患病率逐年升高,尤其在中老年人群中更加显著,年龄每增加10岁,糖尿病的患病率增加68%,随着我国老龄化的进程,中老年2型糖尿病患病人群尤为庞大。国内外的研究表明总体人群中甲状腺激素与2型糖尿病之间存在相关性,且糖尿病相关的一些代谢因素如血糖、血脂、尿酸、体质量指数(body mass index,BMI)与甲状腺激素之间存在明确相关性。中老年2型糖尿病群体中相关甲状腺功能,尤其甲状腺形态的研究较少。本研究旨在观察比较中老年正常人群、中老年2型糖尿病患者甲状腺功能及甲状腺形态的不同,报告如下。
1 资料与方法
1.1 一般资料 收集2014年4月—2016年4月济宁市第一人民医院内分泌科收治的2型糖尿病患者565例作为试验组,男性284例,女性281例,年龄50~70岁,平均(63.69±5.57)岁,BMI25.15±5.35,其中合并糖尿病肾病患者233例, 尿微量白蛋白排泄率(urinary albumin excretion rates,UAER)在20~200 μg/min;糖尿病病程<5年198例,病程5~10年292例,病程>10年75例。筛选同期查体的符合纳入条件的健康人群412例作为对照组,男性198例,女性214例,年龄50~72岁,平均(64.81±6.34)岁,BMI 24.15±1.35。2组性别、年龄、BMI差异均无统计学意义(P>0.05),具有可比性。
所有研究对象均签署知情同意书。
1.2 入选标准和排除标准 2型糖尿病诊断符合1997年世界卫生组织的诊断标准,糖尿病肾脏疾病诊断符合Mogensen诊断标准[1]。排除标准:原有甲状腺疾病患者;发热、感染、高血压及原发性肾脏疾病患者所致尿蛋白升高者;血肌酐升高者;有严重心脑血管疾病者(冠状动脉支架植入、搭桥,遗留有神经系统后遗症的脑梗死、脑出血);高脂血症者;自身免疫结缔组织病患者。
1.3 检测指标 分别测定2组空腹血糖(fasting plasma glucose,FPG)、HbA1c、尿白蛋白排泄率(urinary albumin excretion rates,UAER)、游离三碘甲状腺原氨酸(free tri-iodothyronine,FT3)、游离甲状腺素(free thyroxine,FT4)、促甲状腺素(thyroid stimulating hormone,TSH),由2名指定的超声科医师行甲状腺超声检查。
1.4 统计学方法 应用SPSS 22.0 统计软件处理数据。计量资料比较采用t检验;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 2组血糖、UAER和甲状腺指标水平比较 糖尿病组FPG、HbA1c、UAER、TSH均高于对照组(P<0.05),FT4低于对照组(P<0.05),2组FT3差异无统计学意义(P>0.05),见表1。
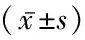
表1 2组血糖、甲状腺指标和UAER水平比较
2.2 2组甲状腺超声检查结果比较 糖尿病组甲状腺结节[包括单个结节、多个结节、小结节(直径<1 cm)、大结节(直径1~4 cm)]明显多于对照组(P<0.05),甲状腺容积较对照组明显增大(P<0.05),见表2。
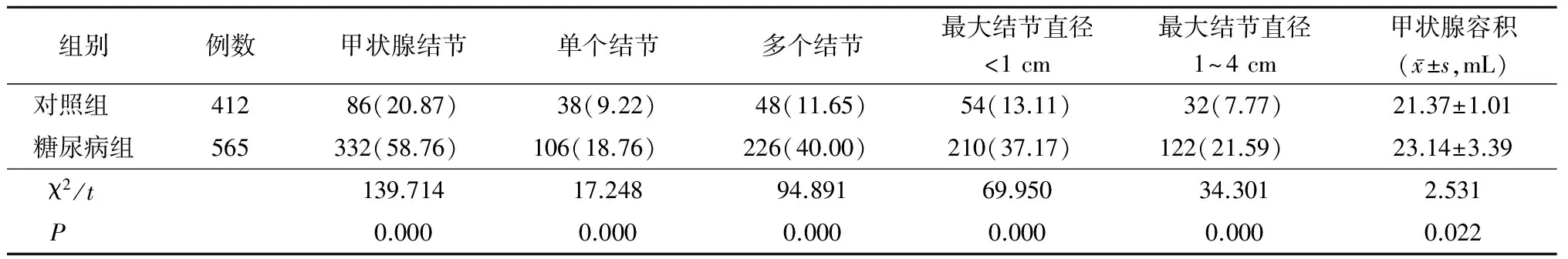
表2 2组2组甲状腺超声检查结果比较 (例数,%)
3 讨 论
糖尿病和甲状腺疾病是成年人中最常见的2种内分泌疾病,近年来的研究发现血糖影响甲状腺激素水平的变化。本研究结果显示糖尿病患者FT4水平低于正常人群,TSH水平高于正常人群。针对糖尿病患者甲状腺功能出现的上述变化,有研究者认为糖尿病患者自身免疫性甲状腺疾病是导致其甲状腺功能紊乱的因素之一。有研究统计在1型糖尿病患者中自身免疫性甲状腺疾病的患病率为17%~30%[2]。2015年的一篇Meta分析中提到2型糖尿病患者中亚临床甲状腺功能减退的发生率约为10.2%[3]。Bril等[4]在研究中发现2型糖尿病患者中非酒精性脂肪肝的发病率高于非糖尿病人群,而且得出2型糖尿病患者FT4降低与非酒精性脂肪肝有关,进一步分析证明FT4水平的下降与肝脏内三酰甘油的含量相关;同时提到遗传因素及环境因素也参与其中[5-6]。Zhao 等[7]研究发现2型糖尿病患者TSH升高与糖尿病周围神经病变有关,并解释糖尿病周围神经病变与糖尿病肾病及糖尿病视网膜病变紧密相关,而胱抑素C是上述并发症共同的危险因素。有研究发现,糖尿病肾病患者与单纯糖尿病患者相比,FT3水平显著下降,FT4虽有下降趋势但差异无统计学意义,且FT3水平与尿微量白蛋白成显著负相关,并指出其机制可能与血管内皮功能受损有关[8-10];我国学者高淑华等[11]对河北迁西县住院2型糖尿病患者研究发现,糖尿病肾病人群中甲状腺功能减退的发生率较高,表现为FT3下降,TSH上升。本研究显示糖尿病患者FT4水平显著降低,FT3虽有下降趋势但差异无统计学意义。考虑与本研究纳入的2型糖尿病患者大部分病程在10年以内,且能诊断为糖尿病肾病者所占比例少,以及患者处于早期糖尿病肾病阶段有关;同时推断在糖尿病状态下体内的一些炎性因子如白细胞介素6、肿瘤坏死因子以及氧化应激等对甲状腺激素的合成起到了阻滞作用,但需进一步证明。
本研究结果显示,糖尿病组甲状腺结节的检出率显著高于正常对照组,2组人群中甲状腺结节均以多发结节为特点;糖尿病组不论是单个结节,还是多个结节、小结节、大结节均多于正常对照组。既往的研究发现糖尿病患者甲状腺体积增大及甲状腺结节的患病率均增加[12-13],本研究也表明与正常组相比,糖尿病患者甲状腺容积增大,甲状腺结节患病率明显增加。一项波兰的研究收集了98例2型糖尿病患者,发现甲状腺体积中位数水平均高于对照组,甲状腺结节的发生率在2型糖尿病患者高于对照组,TSH水平与对照组相比差异无统计学意义[14]。一项美国的研究针对156例新诊断的糖尿病前期患者及123例新诊断的2型糖尿病患者,发现2型糖尿病患者TSH水平高于糖尿病前期患者,且与BMI及腰围呈正相关;2组患者中甲状腺体积均增大,且甲状腺结节的患病风险增加[15]。甲状腺体积增大或甲状腺结节的形成有很多因素,如碘缺乏、吸烟、遗传等,糖尿病患者中出现上述情况考虑可能有以下机制:2型糖尿病患者大多存在胰岛素抵抗,在高胰岛素血症情况下,丝裂原活化蛋白激酶(mitogen-activated protein kinase,MAPK)通路被激活,胰岛素也可通过调节胰岛素样生长因子(insulin-like growth factors,IGF)直接导致肿瘤的发生,高胰岛素血症情况下增加了胰岛素与胰岛素样生长因子结合蛋白(insulin-like growth factors binding protein,IGFBP)的结合,游离的IGF1水平增加,研究发现高胰岛素情况下肝脏中具有生物活性的IGF1水平增加[16];Krysiak等[17]的研究中发现使用二甲双胍治疗的2型糖尿病患者与未使用者相比,甲状腺容积减少,且甲状腺结节的体积缩小,也间接提示2型糖尿病患者甲状腺容积增大,且甲状腺结节患病率高;另外,从脂肪组织分泌的一些体液因子或体液调节因子可刺激下丘脑-垂体-甲状腺轴,导致TSH分泌增多[18];也有证据提示瘦素可以通过负反馈调节甲状腺激素及促甲状腺激素释放激素(thyrotropin-releasing hormone,TRH),瘦素可通过受体直接作用于TRH神经元[19-20];2型糖尿病患者血清瘦素水平升高,同时瘦素水平随脂肪量的增加而增加,所以在2型糖尿病患者中脂肪量及胰岛素水平的增加促进了血清瘦素的升高,而升高的血清瘦素可刺激TSH的释放。
本研究结果显示,济宁地区中老年2型糖尿病患者中出现了甲状腺功能的变化,表现为FT4水平下降,TSH水平上升,而且糖尿病患者甲状腺结节的患病率升高。与以往的研究结果基本一致。随着我国老龄化进程,60岁以上的老年人比例逐渐升高,在临床工作中应注意在糖尿病患者中,尤其在中老年2型糖尿病患者中筛查甲状腺功能、形态及甲状腺结节情况,做到早发现、早治疗,注重综合治疗、加强防治工作至关重要。本研究也存在不足,如没有对年龄进行分层,没有比较在不同BMI水平甲状腺结节的发生率,今后需要更大临床病例样本的统计分析,以进一步提高数据的可靠性。
[1] Yang W,Dou KF,Song WJ,et al. Prevalence of diabetes among men and women in China[J]. N Eng J Med,2010,362(25):2425-2426.
[2] Tamez-Pérez HE,Martínez E,Quintanilla-Flores DL,et al. The rate of primary hypothyroidism in diabetic patients is greater than in the non-diabetic population.An observational study[J]. Med Clin (Barc),2012,138(11):475-477.
[3] Han C,He X,Xia X,et al. Subclinical hypothyroidism and type 2 diabetes:a systematic review and Meta analysis[J]. PLoS One,2015,10(8):e0135233.
[4] Bril F,Kadiyala S,Portillo Sanchez P,et al. Plasma thyroid hormone concentration is associated with hepatic triglyceride content in patients with type 2 diabetes[J]. J Investig Med,2016,64(1):63-68.
[5] Zhao W,Han C,Shi X,et al. Prevalence of goiter and thyroid nodules before and after implementation of the universal salt iodization program in mainland China from 1985 to 2014: a systematic review and meta-analysis[J]. PLoS One,2014,9(10):e109549.
[6] Taylor PN,Porcu E,Chew S,et al. Erratum: whole-genome sequencebased analysis of thyroid function[J]. Nat Commun,2015,6:7172.
[7] Zhao W,Zeng H,Zhang X,et al. A high thyroid stimulating hormone level is associated with diabetic peripheral neuropathy in type 2 diabetes patients[J]. Diabetes Res Clin Pract,2016,115:122-129.
[8] Wu J,Li X,Tao Y,et al. Free triiodothyronine levels are associated with diabetic nephropathy in euthyroid patients with type 2 diabetes[J]. Int J Endocrinol,2015,2015:204893.
[9] Cai Y,Manio MM,Leung GP,et al.Thyroid hormone affects both endothelial and vascular smooth muscle cells in rat arteries[J]. Eur J Pharmacol,2015,747:18-28.
[10] Siddiqi FS,Advani A.Endothelial-podocyte crosstalk: the missing link between endothelial dysfunction and albuminuria in diabetes[J]. Diabetes,2013,62(11):3647-3655.
[11] 高淑华,娄芳华.糖尿病肾病合并甲状腺功能减退的临床分析[J].临床荟萃,2012,27(19):1714-1715.
[12] Ayturk S,Gursoy A,Kut A,et al. Metabolic syndrome and its components are associated with increased thyroid volume and nodule prevalence in a mild-to-moderate iodine-deficient area[J]. Eur J Endocrinol,2009,161(4):599-605.
[13] Rezzonico J,Rezzonico M,Pusiol E,et al. Introducing the thyroid gland as another victim of the insulin resistance syndrome[J]. Thyroid,2008,18(4):461-464.
[14] Junik R,Kozinski M,Debska-Kozinska K. Thyroid ultrasound in diabetic patients without overt thyroid disease[J]. Acta Radiol,2006,47(7):687-691.
[15] Anil C,Akkurt A,Ayturk S,et al. Impaired glucose metabolism is a risk factor for increased thyroid volume and nodule prevalence in a mild-to-moderate iodine deficient area[J]. Metabolism,2013,62(7):970-975.
[16] Jalving M,Gietema JA,Lefrandt JD,et al. Metformin: taking away the candy for cancer?[J]. Eur J Cancer,2010,46(13):2369-2380.
[17] Krysiak R,Gilowska M,Szkróbka W,et al. The effect of metformin on the hypothalamic-pituitary-thyroid axis in patients with type 2 diabetes and amiodarone-induced hypothyroidism[J]. Pharmacol Rep,2016,68(2):490-494.
[18] Rosenbaum M,Hirsch J,Murphy E,et al. Effects of changes in body weight on carbohydrate metabolism,catecholamine excretion,and thyroid function[J]. Am J Clin Nutr,2000,71(6):1421-1432.
[19] Zimmermann-Belsing T,Brabant G,Holst JJ,et al. Circulating leptin and thyroid dysfunction[J]. Eur J Endocrinol,2003,149(4):257-271.
[20] 夏侯为民,王晓燕,吴凌霄,等.韶关市碘适量地区孕妇甲状腺功能及自身抗体的研究[J].医学动物防制,2016,32(1):1067-1070.
(本文编辑:许卓文)
2016-06-07;
2016-06-23
济宁市科技发展计划项目(2014jnnk07)
马晓庆(1981-),女,山东桓台人,山东省济宁市第一人民医院主治医师,医学硕士,从事内分泌疾病诊治研究。
R587.1
B
1007-3205(2017)02-0211-04
10.3969/j.issn.1007-3205.2017.02.021
*通讯作者
