婴儿胆汁淤积性肝病高危因素分析
2017-03-09马雪玲耿江辉张少丹
陈 源,马雪玲,耿江辉,张少丹
(河北医科大学第二医院儿科,河北 石家庄 050000)
·论 著·
婴儿胆汁淤积性肝病高危因素分析
陈 源,马雪玲,耿江辉,张少丹
(河北医科大学第二医院儿科,河北 石家庄 050000)
目的探讨婴儿胆汁淤积性肝病(infantile cholestatic hepatopathy,ICH)发病的高危因素。方法回顾性分析86例ICH患儿临床资料,同时随机选取100例同期住院患儿临床资料作为对照。统计患儿的性别、发病年龄、喂养史、新生儿期病理性黄疸史、大便颜色、皮肤黄染史、血清丙氨酸转氨酶(alanine transaminase,ALT)、血清总胆汁酸(totalbileacids,TBA)等情况。采用Logistic回归分析确认ICH发病的高危因素。结果Logistic回归分析结果显示,母乳喂养、新生儿期病理性黄疸史、皮肤和(或)巩膜黄染史、高血清ALT水平为ICH发病的高危因素(P<0.05)。结论母乳喂养、新生儿期病理性黄疸史、皮肤和(或)巩膜黄染史,高血清ALT水平为ICH发病的高危因素,人工喂养为ICH发病的保护因素。
胆汁淤积,肝内;肝病;婴儿;危险因素
婴儿胆汁淤积性肝病(Infantile cholestatic hepatopathy, ICH)是婴儿期最常见的肝胆系统疾病,临床发病率较高[1-3],临床主要表现为高结合胆红素血症、粪便颜色改变、血清总胆汁酸(totalbileacids,TBA)增加、 伴或不伴肝肿大及质地异常、肝功能异常等[4]。近年来随着临床诊疗方法的不断发展,使得一些肝胆系统疾病能被早期识别,从而得到针对性的治疗。本研究回顾性分析婴儿期ICH的临床资料,建立Logistic回归方程,探讨婴儿期ICH发病的高危因素。现报告如下。
1 资料与方法
1.1 一般资料 选择2007年2月—2012年4月于河北医科大学第二医院儿科住院诊断为ICH的患儿86例作为研究对象,男性53例,女性33例,年龄26 d~ 12个月,平均(3.41±2.40)个月。所有患儿均经过血清肝功能、病原学检测,肝胆超声,肝胆动态显影,遗传代谢病筛查等检查诊断为ICH[5];同时随机选取100例同期住院患儿作为对照组,男性60例,女性40例,年龄1~12个月,平均(4.76±3.68)个月。2组性别、年龄差异均无统计学意义(P>0.05),具有可比性。
1.2 观察指标 预测8个可能的危险因素分别为性别、年龄、喂养方式、新生儿期病理性黄疸史、大便颜色改变、皮肤和(或)巩膜黄染史、丙氨酸转氨酶(alanine transaminase,ALT)水平及血清TBA水平,统计2组患儿的临床资料。
1.3 统计学方法 应用SPSS 13.0统计软件分析数据,ICH发病的高危因素分析采用Logistic回归分析。P<0.05为差异有统计学意义。
2 结 果
以ICH为因变量,以性别、年龄、喂养方式、新生儿期病理性黄疸史、大便颜色改变、皮肤和(或)巩膜黄染史、ALT、TBA为自变量,进行Logistic回归分析,Logistic回归方程为-4.937-2.567X3+3.41X4+4.516X6+2.893X7。结果显示,母乳喂养、新生儿病理性黄疸史、皮肤和(或)巩膜黄染史、高血清ALT水平为ICH发病的高危因素(P<0.05)。见表1,2。

表1 变量赋值表Table 1 Variable assignment of risk factors
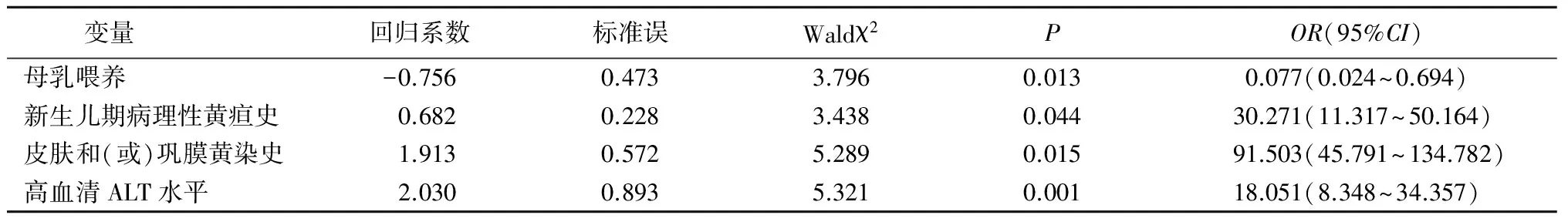
表2 Logistic回归分析结果Table 2 Logistic regression analysis
3 讨 论
ICH是指1岁以内的婴儿(包括新生儿期)由各种原因引起的肝细胞和(或)毛细胆管分泌排泄功能障碍,或胆管病变导致胆汁排泄减少甚至缺乏为特点的一种临床病症。ICH的发生率为1/2 500~1/5 000[6-7],特点为婴儿期 (包括新生儿期)起病;病因复杂,包括各种类型的感染、遗传代谢病以及先天性发育障碍,部分为特发性病因不明;同时具有胆汁淤积和肝病的临床表现。胆汁淤积表现为不同程度的皮肤和(或)巩膜黄染,粪便颜色变浅,浅白色甚至白陶土样,尿颜色加深,部分患儿可表现为皮肤瘙痒;血清TBA水平升高,血清碱性磷酸酶水平升高,血清谷氨酰转移酶水平多数可升高,血总胆红素水平增高,直接胆红素占总胆红素水平的20%以上;可伴有因脂溶性维生素A、D、E、K缺乏表现的营养不良或凝血因子缺乏引起的出血倾向。ICH肝病的表现为肝脏增大,质地变硬;血清ALT和(或)AST增高等。ICH的胆汁淤积和肝病可同时发生,如巨细胞病毒(cytomegalovirus,CMV)感染性肝炎和进行性家族性肝内胆汁淤积症等;也可表现为不同步的进展过程,胆汁淤积先发生,继而出现肝病的表现,如肝外胆道闭锁、先天性总胆管囊肿等。
ICH的预后差距较大,为了探讨ICH发病的危险因素,本研究利用Logistic回归分析对86例ICH和100例对照者进行病例-对照研究。预测8个可能的危险因素分别为性别、年龄、喂养方式、新生儿期病理性黄疸史、大便颜色改变、皮肤和(或)巩膜黄染史、ALT水平及TBA水平。ICH的发生存在明显的性别差异,本研究86例ICH患儿中,男女比例为1.6∶1,与文献结果基本一致[7]。女孩较男孩少,可能为ICH发病的保护性因素,性别因素在疾病的分布上有一定的差异,提示性别所代表的遗传因素可能参与了ICH的发病机制。深入分析患儿的发病年龄,大多数为1~3个月,与低月龄组患儿易合并各种病原感染、自身肝胆系统功能发育不完善、肝细胞酶活性低等因素有关,容易导致肝细胞受损及胆汁淤积[8]。因此,低月龄是ICH发病的危险因素,尤其是发病年龄在3月龄以下者应特别注意。
婴儿期ICH的最主要病因是CMV感染,而国内的婴儿CMV感染相关ICH发病率较高,占婴儿肝炎综合征的50%。CMV主要通过母婴传播,传播途径包括妊娠期胎盘传播、分娩时产道感染及哺乳期母乳等方式传播。对照母乳喂养与人工喂养方式的不同,可能是母乳喂养较人工喂养增加了CMV病毒感染的机会,与国内较为传统而相对较高的母乳喂养率有关,提示母乳喂养为ICH发病的高危因素。
Logistic回归分析结果显示,新生儿期病理性黄疸是ICH发病的危险因素。婴儿期ICH[9]主要表现为皮肤和(或)巩膜黄染,粪便颜色变浅,尿色加深,血清总胆红素和直接胆红素水平增高,以及直接胆红素/总胆红素≥30%。皮肤和(或)巩膜黄染和大便颜色的变浅,常是患儿就诊的首要原因,治疗后皮肤黄疸消退不理想及大便颜色持续不改善者说明患儿预后欠佳。因此,新生儿期黄疸消退延迟或持续时间较长提示胆道系统功能障碍,应高度警惕ICH的可能。另外,皮肤黄染者与无皮肤黄染者ICH发病的比数比例高达91.50,提示血清高胆红素血症是ICH转归和预后评估的重要指标。
血清ALT和天冬氨酸转氨酶(aspartate transaminase,AST)是最主要的肝脏酶学指标,血清ALT直接提示肝脏损伤及程度,能敏感地反映急性期肝实质细胞损伤。血清ALT主要分布于肝细胞胞浆,而AST主要分布在心肌和肝细胞的线粒体内。因此,在心肌损伤时血清AST水平也会上升,在评价婴儿期急性肝损伤时其特异性与ALT有差距。本研究将血清ALT水平分为<25 U/L、25~50 U/L、>50~100 U/L、>100 U/L 4个级别,发现ALT水平每增加1个级别,ICH发病率明显增加,Logistic回归分析结果显示高血清ALT水平是ICH发病的高危因素,故应警惕胆汁淤积并发血清ALT水平升高的患儿。虽然血清ALT水平早期反映肝损伤的灵敏度高于AST,但血清ALT水平的高低与肝损伤的严重程度可能并不完全平行,需要综合病因、病原学以及病程等因素分析结果。另外,评价血清AST水平升高的意义时应常规与血清磷酸肌酸同工酶水平作校准。
目前普遍认为TBA代谢参与ICH的发病机制,TBA作为胆汁的重要组成成分,其代谢异常将导致胆汁淤积[10-12]。血清TBA水平升高直接反映胆汁淤积,对肝功能评估具有特殊意义。肝细胞利用胆固醇合成TBA,胆固醇经过一系列复杂的酶促反应生成TBA,在TBA合成过程中,多种酶的缺陷与胆汁淤积有关[13],TBA合成后的转运障碍也参与肝内外胆汁淤积的发生。酶缺陷所导致的TBA合成障碍是临床少见的常染色体隐性遗传代谢性疾病,占儿童胆汁淤积性疾病的1%~2%[14]。除TBA代谢异常外,还有多种机制参与了肝内外胆汁淤积的发生:如TBA合成后的转运,包括胆盐及其他溶质被肝细胞窦膜从血液中摄取;在肝细胞内运输;肝细胞毛细胆管膜分泌到毛细胆管中的过程;以及肝细胞对TBA的排泌过程,其依赖于肝细胞膜运载胆盐的受体,肝细胞内转运过程,Na+-K+-ATP酶,离子交换,细胞膜的结构及功能正常,多个环节的异常均可能导致肝内胆汁淤积。本研究结果显示,TBA水平未进入Logistic回归方程,提示TBA与ICH的关系较为复杂,对于不同遗传背景,环境影响及个体异质性等方面对TBA的影响还需要进行进一步的深入研究。
综上所述,母乳喂养、新生儿期病理性黄疸、皮肤和(或)巩膜严重黄染,高血清ALT水平为婴儿期ICH发病的高危因素,而人工喂养为婴儿期ICH发病的保护因素。
[1] 许丽,刘亚丽,魏克伦.中西医结合治疗婴儿胆汁淤积性肝病临床研究现状[J].中国中西医结合儿科学,2016,8(2):148-151.
[2] 吴朝晖,万志娜,苏璐.58例婴儿胆汁淤积性肝病的临床分析及预后[J].卫生职业教育,2016,34(9):149-151.
[3] 吴蔚,万盛华,万宏,等.267例婴儿胆汁淤积性肝病病因分析[J].江西医药,2016,51(5):443-445.
[4] Lai HS,Chen WJ,Chen CC,et al. Long-term prognosis and factors affecting biliary atresia from experience over a 25 year period[J]. Chang Gung Med J,2006,29(3):234-239.
[5] 李珺,汤建桥.活血退黄经验方用于婴儿胆汁淤积性肝病的疗效观察[J].中国中西医结合消化杂志,2015,23(3):192-195.
[6] 庞晓丽,王朝霞.肠道微生态与婴儿胆汁淤积性肝病的关系[J].临床肝胆病杂志,2015,31(8):1221-1225.
[7] Fischler B,Lamireau T. Cholestasis in the newborn and infant[J]. Clin Res Hepatol Gastroenterol,2014,38(3):263-267.
[8] Lüthold SC,Kaseje N,Jannot AS,et al. Risk factors for early and late biliary complications in pediatric liver transplantation[J]. Pediatr Transplant,2014,18(8):822-830.
[9] Kamimura K,Abe H,Kawai H,et al. Advances in understanding and treating liver diseases during pregnancy:a review[J]. World J Gastroenterol,2015,21(17):5183-5190.
[10] 赵欣,赵彩彦.肠道菌群失调在慢性肝病发病中的作用研究进展[J].实用肝脏病杂志,2014,17(1):106-108.
[11] 刘艳,黄志华.婴儿胆汁淤积性肝病的诊断与治疗[J].临床肝胆病杂志,2015,31(8):1218-1220.
[12] 徐志超.肠道相关分子微生态在婴儿胆汁淤积性肝病中的作用[J].胃肠病学和肝病学杂志,2014,23(5):570-572.
[13] Buko VU,Lukivskaya OY,Naruta EE,et al. Protective effects of norursodeoxycholic acid versus ursodeoxycholic acid on thioacetamide-induced rat liver fibrosis[J]. J Clin Exp Hepatol,2014,4(4):293-301.
(本文编辑:赵丽洁)
Analysis of risk factors of infantile cholestatic hepatopathy
CHEN Yuan, MA Xue-ling, GENG Jiang-hui, ZHANG Shao-dan
(DepartmentofPediatrics,theSecondHospitalofHebeiMedicalUniversity,Shijiazhuang050000,China)
Objective To explore the high risk factors in infantile cholestatic hepatopathy(ICH). Methods The clinical data of 86 infants with cholestatic hepatopathy were reviewed and analyzed. Meanwhile, 100 cases who were hospitalized of the same term were as the control. Children's gender, age, feeding history, history of jaundice in the neonatal period, stool color, skin yellow dye history, serum alanine, transaminase(ALT), serum total bile acids(TBA) were summarize. Logistic regression analysis was been applied to obtain the result. Results The result of logistic regression analysis showed that breast feeding, pathological jaundice in neonatal period, the history of jaundice in skin or sclera and higher level of ALT are the high risk factors for ICH(P<0.05). Conclusion As the disease causes of ICH, breast feeding, pathological jaundice in neonatal period, the history of jaundice in skin or sclera and higher level of ALT are the high risk factors. While artificial feeding are protective factors.
cholestasis, intrahepatic;liver diseases; infant; risk factors
2016-10-13;
2016-11-20
河北省医学科学研究重点课题(20120313)
陈源(1974-),男,河北石家庄人,河北医科大学第二医院副主任医师,医学博士,从事儿科危重症诊治研究。
R725.75
A
1007-3205(2017)02-0177-04
10.3969/j.issn.1007-3205.2017.02.013
