剖腹产采用腰硬联合与硬膜外麻醉术后镇痛效果比较研究
2017-03-07杨涛
杨涛
(云南省楚雄州人民医院 麻醉二科,云南 楚雄 675000)
0 引言
剖腹产是产科最常采用的分娩方式,其中手术麻醉选择关乎手术效果,临床广泛应用的麻醉方法包括腰硬联合麻醉及硬膜外麻醉,硬膜外麻醉的优势是减少了腰硬联合麻醉方式中联合用药增加的不良反应,但该方法麻醉起效较慢,且术中肌松效果常不满意,术中易出现阻滞不完全情况;腰硬联合麻醉优势是麻醉起效迅速,阻滞效果满意,因此临床已逐渐将腰硬联合麻醉作为首选的麻醉方法[1-2]。本次研究选取了2016年5月-2017年5月期间我院收治的拟行剖腹产的54例产妇作为研究对象,进一步比较研究了腰硬联合麻醉及硬膜外麻醉两种麻醉方法的术后镇痛效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年5月-2017年5月期间我院收治的拟行剖腹产的54例产妇作为研究对象,随机将产妇分为实验组及对照组,每组27例,实验组产妇年龄介于19-45岁,平均(31.27±2.56)岁,孕期38-41周,平均(39.65±0.47)周,体重57-86kg,平均(68.47±3.87)kg;对照组产妇年龄介于17-44岁,平均(32.45±2.62)岁,孕期39-41周,平均(39.87±0.52)周,体重55-85kg,平均(69.51±3.79)kg,参与此次研究所有产妇均符合所行麻醉及剖腹产手术指征,所有产妇ASA均为Ⅰ-Ⅱ级,需排除存在妊娠期合并症产妇,排除凝血功能异常产妇,排除心、肝、肾等重要脏器功能障碍的产妇,将两组产妇的一般资料进行比较,组间数据未见显著差异,P>0.05,无统计学意义。
1.2 麻醉方法
产妇在进入手术室前30min,常规予以100mg苯巴比妥钠及0.5mg阿托品肌肉注射,产妇进入手术室后连接麻醉机及监测设备,监测产妇心电、血压、心率、血氧饱和度等生命体征指标[3]。护理人员为产妇建立静脉通道,并遵医嘱静脉输注500mL乳酸林格液,其后为产妇佩戴面罩并吸氧,氧气浓度控制在3-4L/min。选择L2-3间隙作为穿刺入路位置,常规消毒铺手术巾后实施穿刺[4]。
对照组采用硬膜外麻醉方式,即应用空气阻力法明确穿刺位置,如穿刺过程中阻力突然消失,则认为穿刺进入至硬膜外腔,穿刺成功后常规置入导管及头端置管,以3-4cm深度为宜,将导管予以充分固定,其后回抽脑脊液,如未见血液、脑脊液则推注2%利多卡因5ml作为试验剂量,期间注意观察产妇有无腰硬联合麻醉迹象,如未发生则继续推注0.75%罗哌卡因7-10ml。
实验组则采用腰硬联合麻醉,方法如下:穿刺至硬膜外腔后按对照组方法注药,其后进一步穿刺至硬脊膜及软膜,见流出脑脊液后,则认为成功穿刺至蛛网膜下腔,选择重比重布比卡因3ml缓慢推注至患者体内,其后予以头端置管并固定导管。
麻醉起效后,将产妇体位转换为仰卧位,将麻醉平面调整至T4-T6,其中两组产妇剖腹产术中如弥散效果不满意,可追加0.75%罗哌卡因5ml至硬膜外,并注意监测心率、血压等指标水平,与基础血压相比较,如收缩压指标降低30%,则需给予产妇静脉注入5-10mg麻黄素,如每min心率不足50次,则酌情静脉给予0.2-0.5mg阿托品[5-6]。
1.3 观察指标及评价标准
观察指标:(1)感觉阻滞时间:即产妇感觉阻滞达到最高平面所用时间。(2)运动阻滞评分:采用改良Bromage法进行评价。(3)术后镇痛药物加用情况。(4)麻醉效果评价标准:Ⅰ级:产妇安静无痛感,肌松良好,麻醉效果符合手术需求;Ⅱ级:产妇有轻微痛感,肌松尚可,麻醉基本符合手术要求;Ⅲ级:产妇术中有痛感,肌松效果差,出现躁动,经辅助用药后好转,麻醉效果未完全符合手术需求;Ⅳ级:麻醉效果不满意,追加药物或辅助用药后情况未见好转,不能继续手术,需改为其他麻醉方法后方可继续手术。(5)麻醉不良反应发生情况。
1.4 统计学分析
本组研究采用SPSS19.0统计学软件进行数据的分析和处理,计数资料采用(n/%)表示,采用卡方检验,计量资料采用均数±标准差(±s)表示,采用t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 两组产妇麻醉相关情况比较
实验组产妇的感觉阻滞时间明显短于对照组,实验组改良Bromage评分明显高于对照组,实验组术后追加镇痛药物发生率(18.52%)明显低于对照组术后追加镇痛药物发生率(51.85%),组间数据差异显著,P<0.05,有统计学意义。见表1。
表1 两组产妇麻醉相关情况比较[±s/n/%]
组别 n 感觉阻滞时间(min) 运动阻滞评分(分) 术后镇痛药物加用情况实验组 27 3.45±0.87 2.54±0.48 5(18.52)对照组 27 7.76±1.16 1.87±0.24 14(51.85)T/χ2值 15.4451 6.4872 6.5774 P值 0.0000 0.0000 0.0103
2.2 两组产妇的麻醉效果比较
实验组产妇的麻醉效果明显优于对照组,组间数据差异显著,P<0.05,有统计学意义。见表2。
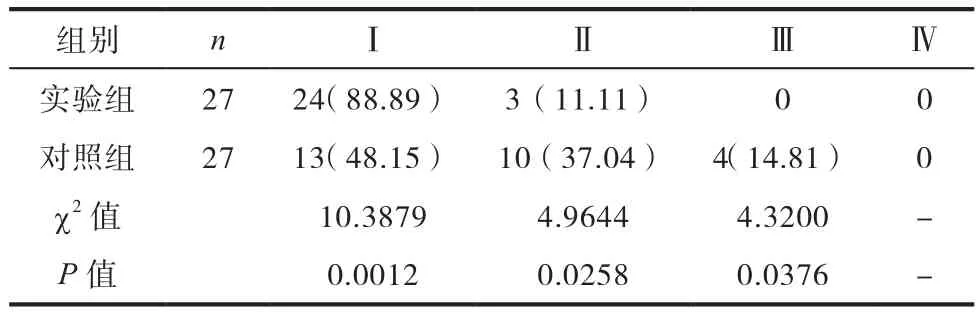
表2 两组产妇的麻醉效果比较[n/%]
2.3 两组产妇麻醉不良反应发生情况比较
实验组产妇头晕发生率略高于对照组,但两组产妇的麻醉不良反应总发生率差异不显著,P>0.05,无统计学意义。见表3。

表3 两组产妇麻醉不良反应发生情况比较[n/%]
3 讨论
剖腹产属于辅助分娩常用术式,常用麻醉方法包括硬膜外麻醉及腰硬联合麻醉,穿刺点一般选择L2-3间隙。其中硬膜外麻醉方法对于胸段及腰段的麻醉效果较好,但阻滞骶段神经的效果往往不满意,因此剖腹产术采用硬膜外麻醉易出现麻醉阻滞不完全情况,且肌松效果常不满意,患者术中可能出现牵拉反应,不利于胎儿的顺利娩出。腰硬联合麻醉术中除了对硬膜外麻醉外,还继续深入至蛛网膜下腔实施麻醉,该麻醉方法具有药物弥散快、神经尤其是骶神经阻滞效果好等优势,且麻醉起效迅速,术中能维持良好的肌松效果,可较好的满足手术需求。本次研究中显示采用腰硬联合麻醉的产妇麻醉药物加用率低于对照组,且麻醉效果优于对照组,说明腰硬联合麻醉的镇痛效果更佳。本次研究的结论与樊梅,程斌,欧英余等[7]的研究结论基本一致;其中本次研究中腰硬联合麻醉18.52%的镇痛药物加用率与刘野,徐铭军等[8]19.24%的镇痛药物加用率差别不大。腰硬联合麻醉麻醉效果更佳,可能与腰硬联合麻醉软膜及硬脊膜均被刺破,更利于麻醉药物扩散相关。两种麻醉方法的不良反应发生率差异不大,但实验组的头晕发生率更高,麻醉医师在术中监测期间需加以重视。
综上所述,剖腹产手术麻醉中应用腰硬联合麻醉的效果优于硬膜外麻醉方式,且术后镇痛效果更佳,但麻醉期间还需注意监测产妇生命体征,预防麻醉相关并发症发生。
[1] 李恒然,孔连梅,姜春华等.麻黄碱用于腰硬联合椎内麻醉下剖腹产手术的效果观察[J].中国实用医药,2013,8(8):169-170.
[2] 郑红波,陈晔凌,罗爱林等.不同温度的布比卡因蛛网膜下腔阻滞用于剖腹产手术的效果比较[J].医药导报,2017,36(5):501-504.
[3] Tan Zuying, Ma Jie, Hou Fang et al. Sufentanil combined spinal epidural anesthesia in cesarean section anesthesia analgesia in the application of [J]. Chinese Med, 2016,18 (6): 607-609.
[4] 柏学民,乔建军,王婕等.不同分娩及镇痛方式对产妇泌乳及新生儿的影响[J].宁夏医学杂志,2015,37(12):1113-1115.
[5] Li Jianbin, Hui Jianwei, He Wanwen, et al. Effects of combined spinal epidural anesthesia on coagulation, RAAS activity and postoperative analgesia in cesarean section [J]. International Journal of laboratory medicine, 2017,38 (7): 930-932,935.
[6] 沈虹春,蔡利.剖宫产术后不同浓度罗哌卡因在超声引导下双侧TAP阻滞的术后镇痛效果比较[J].现代实用医学,2015,27(10):1273-1275.
[7] 樊梅,程斌,欧英余等.剖腹产采用腰硬联合与硬膜外麻醉术后镇痛效果比较研究[J].海南医学院学报,2013,19(5):711-713,716.
[8] 刘野,徐铭军.曲马多静脉自控给药与腰硬联合阻滞用于分娩镇痛的比较[J].中国医药导报,2015,12(5):63-66,76.
