胰岛素不同给药方法治疗糖尿病的临床效果观察
2017-02-28陈继芳
陈继芳
【摘要】 目的:分析研究胰岛素不同给药方法治疗糖尿病的临床效果。方法:选取2014年8月-2015年8月笔者所在医院收治的糖尿病患者108例,随机分为研究组和对照组,其中对照组采取胰岛素分次常规皮下注射,研究组采取胰岛素泵连续皮下注射,对两组患者的治疗效果进行对比。结果:输注前后,两组患者的空腹血糖值比较差异无统计学意义(P>0.05);治疗后研究组患者的血糖达标时间、胰岛素使用剂量及低血糖发生率明显低于对照组,差异有统计学意义(P<0.05)。结论:对糖尿病患者采取胰岛素泵连续皮下注射,可以使血糖达标时间明显缩短,使胰岛素使用剂量明显减少,且其操作安全可靠,能够充分优化患者生活质量,具有显著临床疗效,具有推广应用价值。
【关键词】 胰岛素; 给药方法; 糖尿病; 临床效果
doi:10.14033/j.cnki.cfmr.2017.3.063 文献标识码 B 文章编号 1674-6805(2017)03-0114-02
糖尿病属于临床常见的一种内分泌代谢性疾病,目前对糖尿病采取胰岛素治疗,可以有效控制血糖水平[1]。胰岛素泵的应用范围相对比较广泛,多数患者可以采取胰岛素泵给药,胰岛素泵是相对较为常见及效果显著的胰岛素给药方式,其是通过设置基础量和用餐之前给药量最大值给予患者24 h持续性自动输注胰岛素,使患者的血糖水平维持在有效范围以内。本文选取笔者所在医院收治的糖尿病患者108例,分析胰岛素不同给药方法治疗糖尿病的临床效果,现将具体情况报告如下。
1 资料与方法
1.1 一般资料
选取2014年8月-2015年8月笔者所在医院接收的糖尿病患者108例,随机分为两组,各54例。研究组,男34例,女20例,年龄34~81岁,平均(51.3±5.2)岁;对照组,男35例,女19例,年龄35~82岁,平均(52.4±6.1)岁。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
所选患者均符合糖尿病诊断标准;均签署手术知情同意书,自愿接受相关治疗安排;纳入患者均为原发性糖尿病;患者均无肝、肾功能明显异常;排除因妊娠、甲亢而导致的糖尿病患者;所选患者均无感染或急性代谢紊乱。
1.3 临床疗法
1.3.1 对照组 对照组患者采取胰岛素分次常规皮下注射,4次/d,保障每次治疗中,患者注射总量与研究组相同,并保障50%为胰岛素基础量,另50%为追加量;用餐之前、睡觉之前监测患者的血糖水平,同时调节胰岛素使用剂量,依据具体变化情况进行胰岛素基础量与追加量的调整。
1.3.2 研究组 研究组患者采取胰岛素泵进行治疗,即连续采取皮下输注方式,采取门冬胰岛素和生物合成人胰岛素注射液进行治疗,输注时间取患者每次进餐前30 min。将患者总共采取的胰岛素总量分为两个部分,分别为用餐之前追加剂量及基础量,每部分分别占50%。根据预先设定好的程序对胰岛素的使用剂量及输注速度给予控制。在患者的皮下埋置针头,采取24 h输入的方式给予其50%的基礎胰岛素,其余50%的餐前追加量按照早餐50%、中餐25%、晚餐25%的分配比例给予输入[2]。
1.4 观察指标
对两组患者胰岛素输注前后的空腹血糖、血糖达标时间、胰岛素使用剂量及低血糖发生率给予记录和对比。
1.5 统计学处理
采取SPSS 16.0统计学软件进行数据分析,计量资料以(x±s)表示,采用t检验,计数资料以率(%)表示,采用字2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者胰岛素输注前后空腹血糖对比
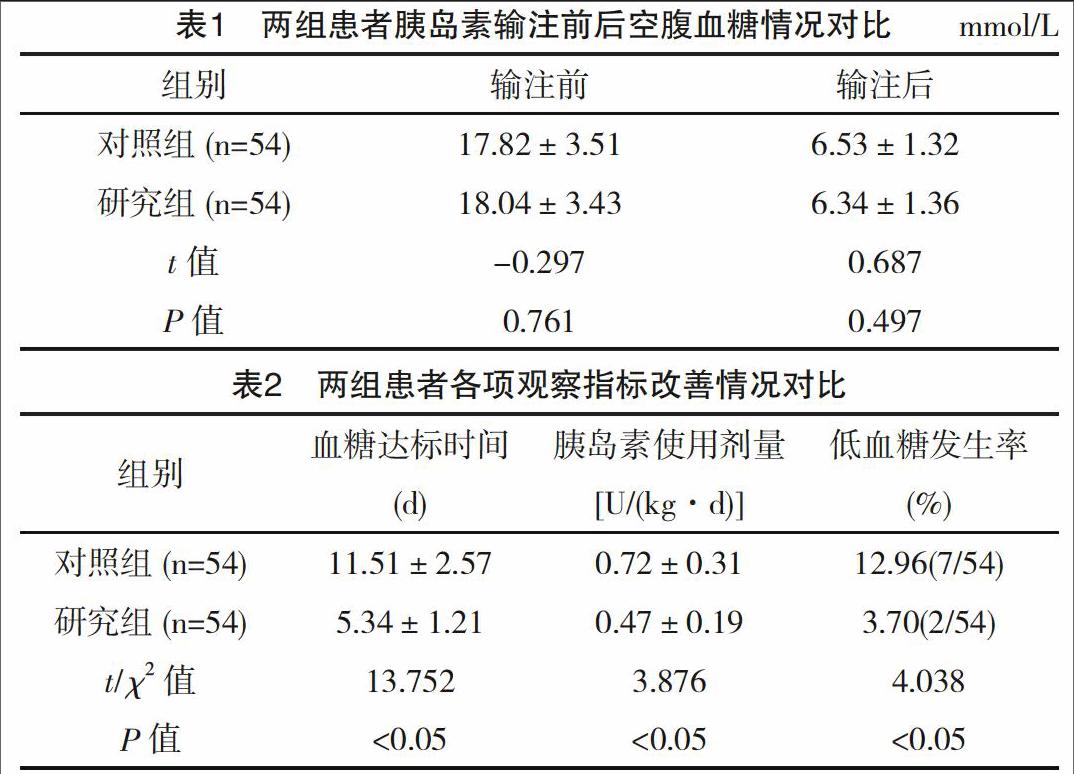
研究表明,输注前后,两组患者的空腹血糖值比较差异无统计学意义(P>0.05),见表1。
2.2 两组患者各项观察指标改善情况对比
研究组患者的血糖达标时间、胰岛素使用剂量及低血糖发生率明显低于对照组,组间比较差异有统计学意义(P<0.05),见表2。
3 讨论
糖尿病是临床上的常见病,近年来,随着人们生活质量的改善,且日常生活中运动量缺乏,导致其临床患病率呈明显上升趋势,该病主要是胰岛素相对分泌不足而导致血糖活性明显增高而引发。糖尿病本身无危及人体生命健康的反应,但其病程长,且患病后伴有多种并发症,影响患者身体健康,且在长期的作用下会累及皮肤、神经、肌肉等处,出现糖尿病足等症状,若未及时治疗,病情不断演化,严重时甚至需截肢,且其具有明显的发病急促特点,若未能及时治疗,会直接危及患者生命,具体治疗时以降糖为主要方向[3]。
胰岛素皮下注射是给药常规方式,注射时多数患者1 d少则2次,多则4次,多有不便且带有较大痛苦,若长期注射,甚至会导致局部感染或引发脂肪萎缩,不仅血糖未得到有效控制,而且相关并发症频发[4]。而胰岛素泵能够进行胰岛B细胞分泌模式模拟,进行胰岛素基础剂量预设,全天进行持续输注,并能够在餐前进行负荷量输注,安全性与可靠性有所保障,该注射过程中选用微小注射器,且埋于皮下,亦无需1 d多次注射,简化操作方式,充分降低患者治疗痛苦感,进而加大患者接受度与治疗依从性。此外,胰岛素泵治疗中对血糖达标时间控制相对较大,并在对基础率进行合理自由调整的同时,充分降低低血糖发生率,由此可见,其具有良好的临床应用效能,是现今进行血糖控制相对安全可靠的给药方式[5]。
根据相关实践研究结果表明,胰岛素抵抗是糖尿病和心血管病的主要致病因素[6-7]。糖尿病的临床特征主要为高血糖,最为常见的病理表现就是“三高”及体重降低等。糖尿病一旦没有给予有效控制,会对患者的生活质量带来较大影响,严重的甚至危及到患者的生命安全。所以,一定要采取相对应的治疗措施。
胰岛素泵在糖尿病治疗当中的优势包括以下几点:(1)每天用餐之前不用采取皮下注射胰岛素,为日常用餐时间提供相对较为广阔的空间[8]。(2)能够依照患者的实际生理状况,合理调节其胰岛素输注速度,符合人类生理条件需求。(3)在临床治疗过程当中,患者不用每天多次采取胰岛素,可以使治疗依从性明显提高,进而使临床疗效进一步提高[4]。胰岛素泵的给药机制:模拟人类B细胞分泌方式和用餐时候的胰岛素快速分泌状况,使患者血透水平可以在相对比较短的时间当中达到有效范围。根据相关实践研究表明,胰岛素泵治疗糖尿病可以使其胰岛素吸收在2.8%以下,对其胰岛素供给量保持一个良好的重复性起到一定的促进作用,使患者血糖水平到达有效范围的时间进一步缩短,同时对胰岛素的基础输注率给予适当调整[9]。另外,胰岛素泵临床操作简便,可以使患者的日常生活不会受到影响。本文试验结果显示,输注前后,两组患者的空腹血糖值比较差异无统计学意义(P>0.05);研究组患者的血糖达标时间、胰岛素使用剂量及低血糖发生率明显低于对照组(P<0.05),与上述相关报道相一致。
综上所述,对糖尿病患者采取胰岛素泵连续皮下注射,可以使血糖达标时间明显缩短,使胰岛素使用剂量明显减少,且其操作安全可靠,能够充分优化患者生活质量,具有显著临床疗效,在临床当中可以广泛应用。
参考文献
[1]冯淑琴,徐兰兰.两种不同胰岛素给药方法对糖尿病病人血糖影响的临床观察[J].全科护理,2010,8(3):784-785.
[2] Deng J Z,Obstetrics D O.Clinical effect analysis of insulin pump in the treatment of gestational diabetes mellitus[J].China Moern Medicine,2014,29(17):190-192.
[3]黄裕明,李建文.胰岛素两种给药方式对强化治疗新诊断2型糖尿病的效果比较[J].现代医院,2011,29(1):22-24.
[4] To1ng Y,Endocrinology D O.Observation on the effect difference of insulin aspart 30 by different injection times in the treatment of patients with type 2 diabetes mellitus[J].China Medicine Pharmacy,2014,67(30):510-512.
[5]李小紅,龙俊宏,杨妙妍,等.胰岛素不同给药方式对糖尿病患者血糖控制的影响[J].陕西医学杂志,2014,89(12):1696-1697.
[6]程奎,胡淑芳,荣太梓.不同胰岛素给药方式对糖尿病脑卒中患者血糖及神经功能的影响[J].中国实用神经疾病杂志,2015,18(10):61-62.
[7]王俊宏.不同胰岛素给药方法对糖尿病患者血糖变化影响的临床探讨[J].糖尿病新世界,2015,4(10):122-123.
[8]胡道成.不同胰岛素给药方法对糖尿病患者血糖变化影响的临床观察[J].求医问药:学术版,2011,9(2):43-44.
[9]刘河民.不同胰岛素给药方法对糖尿病治疗的疗效差异[J].中国卫生产业,2013,5(20):65-66.
(收稿日期:2016-09-29)
