糖尿病合并脑梗死患者症状及血尿酸水平的探讨
2017-02-28刘艺飞
刘艺飞
河南能源义煤公司总医院内分泌科 义马 452300
糖尿病合并脑梗死患者症状及血尿酸水平的探讨
刘艺飞
河南能源义煤公司总医院内分泌科 义马 452300
目的 探讨糖尿病合并脑梗死患者症状及血尿酸的水平。方法 70例脑梗死患者依据糖尿病病史、空腹血糖(FBG)、糖化血红蛋白(HbA1c)分为脑梗组与糖尿病合并脑梗组,根据CT结果对梗死进行分类,对血糖、血脂、血压、血尿酸(SUA)、梗死类型及患者意识状态、肢体麻木、偏瘫、病理征阳性的症状和体征等一系列指标进行统计学分析。结果 糖尿病合并脑梗组的SUA、FBG、HbA1c、LDL-C高于脑梗组,差异有统计学意义(P<0.05),其他指标比较差异无统计学意义;多因素Logistic回归分析显示,糖尿病合并脑梗死与SUA、FBG、HbA1c、LDL-C有关;糖尿病合并脑梗组CT结果显示以腔隙性、多灶性及再发性梗死多见;糖尿病合并脑梗组偏瘫、肢体麻木、肢体疼痛发生率高于脑梗组,差异有统计学意义(P<0.05)。结论 高尿酸血症、高血糖、高血脂是糖尿病合并脑梗死发生的危险因素,降低血尿酸、控制血糖、改善血脂是预防糖尿病合并脑梗死的关键;糖尿病合并脑梗组梗死类型以腔隙性、多灶性及再发性梗死多见,临床症状表现明显且发病率高。
糖尿病;脑梗死;尿酸;危险因素;症状
脑血管病占2型糖尿病死因的15%,脑卒中死亡患者中糖尿病为非糖尿病的2倍[1]。血清尿酸水平与胰岛素抵抗和心血管病有关,与脑血管病变关系不太明确。糖尿病患者合并脑血管病多发生在中小动脉,以腔隙性梗死多见,发病初期症状往往较轻不易引起重视,但易反复发作,进行性加重,预后不良,严重影响患者的生活质量,威胁患者的生命安全。
1 资料与方法
1.1 研究对象 选取2011-01—2012-12河南能源义煤公司总医院内分泌科、神经内科住院的急性脑梗死患者70例为研究对象。根据糖尿病病史、FBG、及HbA1c水平分为脑梗组与糖尿病合并脑梗组。脑梗组35例,男20例,女15例;年龄(52.25士20.06)岁。糖尿病合并脑梗组35例,男21例,女14例;年龄(49.95士21.53)岁。2组年龄、性别比较差异无统计学意义(P>0.05),具有可比性。
1.2 入选及排除标准 入选标准:(1)参照2010版中国脑血管病防治指南修订的诊断标准;(2)头颅CT或MRI排除脑出血;(3)糖尿病合并脑梗死组发病前有明确的糖尿病病史或FBG、HbA1c值达到糖尿病诊断标准。排除标准:(1)神经功能缺损程度评分(NIHSS)<3或>21;(2)有脑出血、脑部肿瘤、脑部外伤及其他脑部疾病病史者;(3)严重心、肺、肝、肾功能异常的患者。
1.3 方法 测定2组空腹血糖(FBG)、糖化血红蛋白(HbA1c)、甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、收缩压(SBP)、舒张压(DBP)、血尿酸(SUA)水平。根据脑CT结果把梗死分为5类:腔隙性梗死:梗死灶直径≤20 mm;大片梗死:梗死灶直径>20 mm:出血性梗死:梗死灶区内出现小出血灶:混合性卒中:脑CT不同区域同时并发脑梗死灶和出血灶:多灶性梗死:脑CT同期出现2个以上梗死灶;再发性脑梗死:既往有脑梗死病史,现又经CT证实有新的梗死灶,或有2次以上梗死。详细问诊和查体,记录头痛头晕、意识状态、失语、抽搐、肢体无力、肢体麻木、肢体疼痛、偏瘫、病理征阳性等症状和体征。
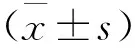
2 结果
2.1 2组SUA、FBG、HbA1c、LDL-C水平比较 糖尿病合并脑梗组SUA、FBG、HbA1c、LDL-C明显高于脑梗组,差异有统计学意义(P<0.05)。见表1。
2.2 糖尿病合并脑梗多因素回归分析 以2型糖尿病有无脑梗为因变量,对可能发生作用的因素(年龄、FBG、HbAlc、TG、TC、HDL-C、LDL-C、SBP、DBP、SUA)进行Logistic回归分析,结果显示糖尿病脑梗与FBG、HbAlc、LDL-C、DBP、SUA有关。见表2。
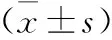
表1 2组SUA、FBG、HbA1c、LDL-C水平比较
注:与脑梗组比较,*P<0.05

表2 糖尿病肾病危险因素的Logistic回归分析
2.3 2组间梗死灶类型比较 糖尿病合并脑梗组以腔隙性、多灶性及再发性梗死多见,差异有统计学意义(P<0.05)。见表3。
2.4 2组症状和体征的比较 糖尿病合并脑梗组的临床症状和体征较脑梗组发生率高,其中偏瘫、肢体麻木、肢体疼痛与脑梗组比较差异有统计学意义(P<0.05)。见表4。
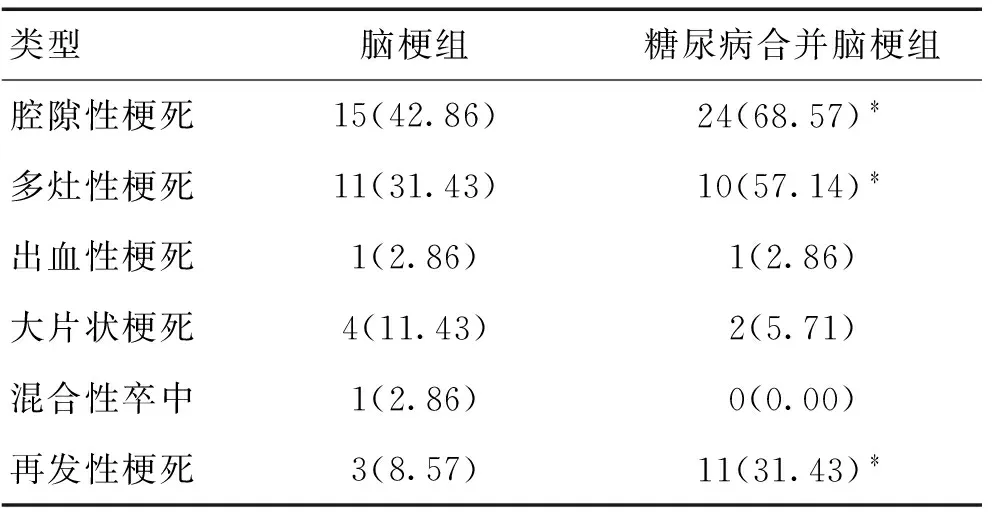
表3 2组梗死类型比较 [n(%)]
注:与脑梗组比较,﹡P<0.05

表4 2组症状和体征比较 [n(%)]
注:与脑梗组比较,﹡P<0.05
3 讨论
糖尿病患者由于长期血管病变和血液流变学变化易发生脑梗死,可能原因为:(1)大血管病变:长期的高血糖、高血压及脂质代谢紊乱等因素共同导致动脉粥样硬化,累及脑动脉是发生脑梗死的最主要病因[2]。(2)微血管病变[3-4]:①血糖升高,可导致微血管通透性增加、血流淤滞甚至微血管闭塞等;②多元醇通路代谢发生异常;③氧化应激反应增强;④一氧化氮的合成减少等,这些因素均可使细胞和组织缺氧、内皮对血管的保护功能受损等从而引起微血管病变的发生。(3)血液流变学改变:糖尿病合并脑梗死患者全血黏度比、刚性指数、红细胞聚集指数及纤维蛋白原(Fib)浓度这些指标均有所升高[5],这些改变可损伤血管壁,促进微血管病变的发生发展,而血液高凝和高黏状态,可使血栓发生的概率增加[6]。
HbA1c可反映近2~3个月血糖控制的平均水平,不受偶尔一次血糖升高或降低的影响,为了排除应激状态下引起的血糖升高,本研究把HbA1c也作为观察指标,全面地了解过去一段时间的血糖水平。
本研究结果显示,糖尿病合并脑梗组的SUA、FBG、HbA1c、LDL-C水平均高于脑梗组,提示:(1)血糖控制不佳,引发血管病变的发生;(2)高水平的LDL导致动脉粥样硬化;(3)糖尿病合并脑梗组SUA水平高于脑梗组,提示2型糖尿病患者往往同时存在高尿酸血症。高尿酸血症是一种嘌呤物质代谢障碍性疾病,高尿酸可导致血管内皮细胞调亡[7]。随着SUA水平增高,2型糖尿病患者发生颈动脉斑块的风险也增高[8]。研究发现,高尿酸血症与缺血性脑血管病及颈动脉疾病相关,还可能是脑卒中发生及进展的危险因素,降低尿酸水平可减少颈动脉疾病及脑梗死的发生。
本文糖尿病合并脑梗组以腔隙性、多灶性及再发性脑梗死类型多见,且临床症状及病理征均较对照组多,其中,偏瘫、肢体麻木、肢体疼痛与对照组比较差异具有统计学意义,原因可能为糖尿病患者的血管病变往往为弥漫性损伤,多部位损伤,以及与周围神经病变的发生有关。
高血糖、高血脂、高尿酸血症是2型糖尿病合并脑梗死发生的危险因素,控制血糖、改善血脂、降低血尿酸是预防糖尿病合并脑梗死的关键。糖尿病合并脑梗患者的临床症状发生率高且表现明显,更应引起重视。
[1] 胡绍文,郭瑞林.实用糖尿病学[M].2版.北京:人民军医出版社,2003:203.
[2] 张斌,向红丁,毛微波,等.北京上海天津重庆四城市住院2型糖尿病患者糖尿病慢性并发症及相关大血管疾病的流行病学分析[J].中国医学科学院学报,2002,10(5):453-456.
[3] Skrha J.Pathogenesis of angiopathy in diabetes[J].Acta Diabetol,2003,40(suppl 2):S324-S329.
[4] 邱春光,卢长青.糖尿病微血管病变发生机制研究现状[J].心血管病学进展,2007,28(1):13-14.
[5] 尹更生,李菊香,邱霞,等.糖尿病合并脑梗死患者糖化血红蛋白和血液流变学联合检测的意义[J].暨南大学学报(医学版),2010,31(2):182-185.
[6] Oyer DS,Shepherd MD,Coulter FC,et al.A(1c)control in a primary care setting:self-titrating an insulin analog pre-mix(INITIATEplus trial)[J].Am J Med,2009,122(11):1 043-1 049.
[7] Yu MA,Sanchez LG,Johnson RJ,et al.Oxidative stress with an activation of the renin-angiotensin system in human vascular endothelial cells as a novel mechanism of uric acid-induced endothelial dysfunction[J].J Hype-rtens,2010,28(6):1 234-1 242.
[8] Li Q,Yang Z,Lu B,et al.Serum uric acid level and its association with metabolic syndrome and carotid atherosclerosis in patients with type 2 diabetes[J].Cardiovasc Diabetol,2011,10:72.
(收稿2016-10-11)
R743.33
A
1673-5110(2017)04-0042-03
