42例腹壁硬纤维瘤的诊断与治疗分析*
2017-02-21林维浩王天宝
林维浩,李 杰,王天宝
(中山大学附属第一医院普通外科,广州 510080)
·经验交流· doi:10.3969/j.issn.1671-8348.2017.04.033
42例腹壁硬纤维瘤的诊断与治疗分析*
林维浩,李 杰,王天宝
(中山大学附属第一医院普通外科,广州 510080)
[摘要] 目的 探讨腹壁硬纤维瘤的诊断与治疗,提高对该病的诊治水平。方法 回顾性分析该院2004年6月至2014年10月收治的42例腹壁硬纤维瘤患者的临床资料。42例中术前确诊35例,7例首诊中误诊,误诊率为16.7%。7例误诊患者术后病理确证。首次手术39例,其中治愈32例,7例术后复发;外院术后复发3例,治愈2例,1例因术后局部再次复发而拒绝手术。结果 采用恰当的手术方式可减少腹壁硬纤维瘤的复发;口服三苯氧胺及化疗降低了该病的复发率。结论 腹壁硬纤维瘤具有局部侵袭性、易复发。术前避免误诊,外科手术治疗是腹壁硬纤维瘤惟一有效手段。
纤维瘤病, 侵袭型;腹壁;早期诊断;治疗结果;外科手术
腹壁硬纤维瘤是一种临床上少见的交界性肿瘤,它来源于腹壁筋膜和肌肉等软组织,具有侵袭性、易复发性及局部破坏性[1],好发于中青年女性。因其在临床上少见,容易导致误诊。对本院2004年6月至2014年10月收治42例腹壁硬纤维瘤患者的临床资料进行回顾性分析,现报道如下。
1 资料与方法
1.1 一般资料 本组患者42例,男12例,女30例,年龄16~49岁,平均年龄34.6岁,中位年龄37.4岁。其中外院术后复发3例,有生育史18例,有腹部手术史22例,腹部外伤史4例,2例有家族性腺瘤样息肉病史(表1)。42例表现为腹部实性肿块,边界不清,质硬,不活动。病灶小于5 cm 28例,5~10 cm 10例,>10 cm 4例。病程:10 d至4.5年,平均1.8年。肿瘤位于上腹部12例,下腹部30例。其中6例因肿块较大,伴有局部疼痛不适;7例因侵犯腹腔脏器,伴有腹痛。35例首诊确诊,7例首诊误诊,误诊率为16.7%。误诊疾病:3例误诊为脂肪瘤, 2例误诊为神经纤维瘤,2例误诊为结肠癌腹壁转移。42例患者行腹部B超检查,均发现腹壁有实性占位病变,部分呈囊性改变。30例发现肿块边界清,无局部侵犯;12例肿块边界不清,有局部侵犯表现。38例行腹部CT检查,16例腹壁硬纤维瘤呈不均匀改变,周围及内部见供血血管丰富,边界清,与周围脂肪间隙存在。12例合并腹腔内脏器受压或脏器侵犯。
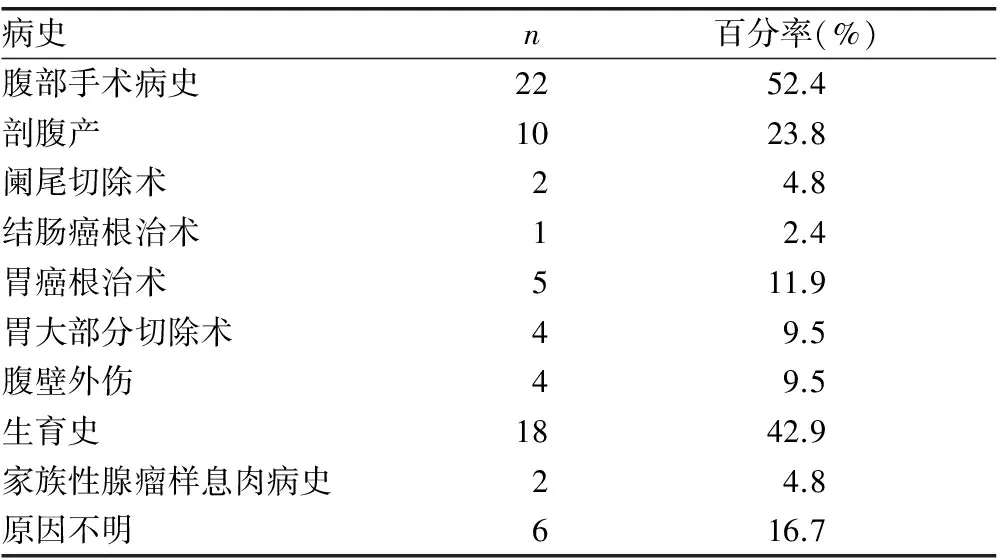
表1 42例腹壁硬纤维瘤的病史情况(n=42)
1.2 方法 42例患者均行手术治疗。首次手术39例,手术方法为腹壁肿块切除术、腹壁扩大切除+腹壁补片修补术、腹壁肿块切除术+横结肠切除术和腹壁肿块切除术+升结肠切除术+腹壁补片修补术。治愈32例,7例术后复发而再次手术;再次手术方式为腹壁扩大切除+腹壁补片修补术。外院术后复发3例,手术方式为腹壁扩大切除+腹壁补片修补术和腹壁肿块切除+乙状结肠切除术,2例治愈,1例术后局部再次复发后拒绝手术。腹壁缺损面积较少者,采用聚四氟乙烯补片修复腹壁缺损;对腹壁缺损较大者,采用生物补片与聚四氟乙烯补片双层材料修复缺损,术后放置引流管。25例雌激素阳性患者,术后予以三苯氧胺治疗;7例脏器侵犯的患者,予以长春新碱+氨甲蝶呤方案化疗。
2 结 果
2.1 大体病理表现 肿块大小不等,无包膜,边界不清,向周围组织浸润性生长,切面呈灰白色,纤维束呈条索状排列(图1)。镜下:肿块由成纤维细胞增生和胶原纤维构成,成纤维细胞及纤维之间呈交错排列,胶原纤维在细胞之间穿插(图2)。免疫组织化学:25例ER(+),PR(+)。
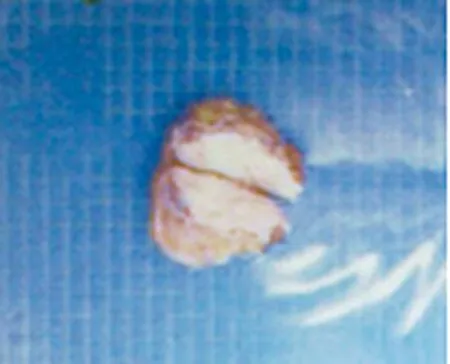
肿块大小约7 cm×6 cm×4 cm,切面灰白。
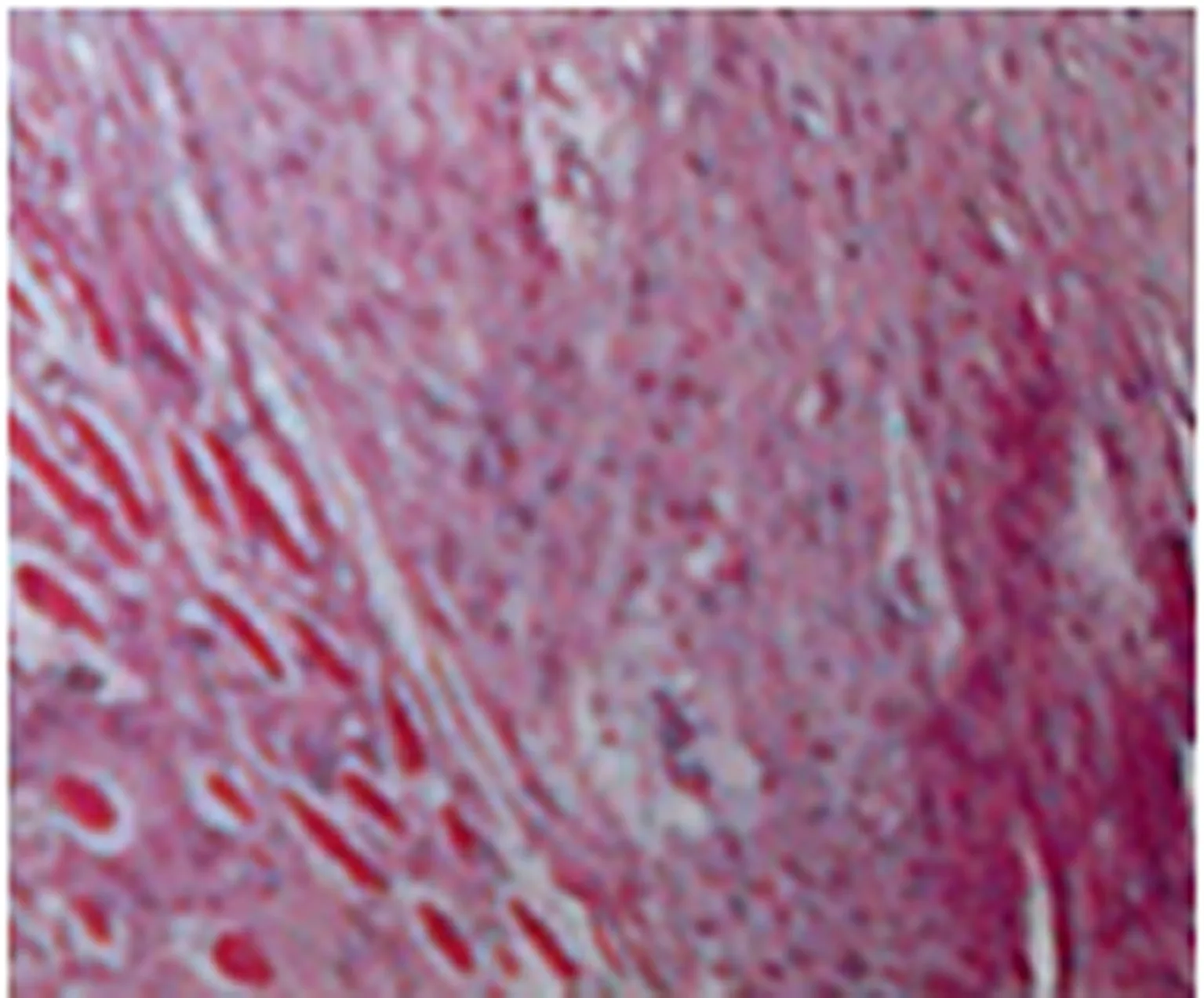
肿瘤由编织状的梭形细胞构成,并浸润至横纹肌,细胞无明显异型性,仅见个别裂。
2.2 随访结果 术后随访1~16年,平均5.6年,采用门诊复诊、电话或信件等方式随访,随访率100%。结果39例首次手术患者,其中7例复发,复发时间为0.9~3.4年,平均1.74年;外院术后复发3例,1例再次手术后复发时间为1.6年。口服三苯氧胺治疗的25例,7例复发再次手术,复发率为28%。化疗7例患者,术后随访期间,未见复发。随访病例未见有死亡。
3 讨 论
硬纤维瘤也称为侵袭性纤维瘤、韧带样瘤,是一种少见的良性肌腱膜过度增生,可以发生在全身任何部位[2-3]。该病在组织学上虽无明显恶性特征,无淋巴及血液转移,但具有侵袭性、易复发及局部组织破坏。在临床上,介于良性和恶性肿瘤之间,目前大多数学者认为该病为交界性肿瘤。其发病率为2~5/100万,但在家族性腺瘤样息肉患者中发病率可高达8%~38%[4]。约占全身软组织肿瘤的0.03%~3.00%。临床上以脐下腹壁为多见,约占该病的2/3。本组42例中,下腹部30例,占71.4%。主要侵犯腹壁、筋膜鞘和肌层。按生长部位分为三类:腹外型、腹壁型和腹内型[4]。
本病好发于女性妊娠生育后、腹部手术及腹壁外伤。部分患者合并有家族性腺瘤样息肉病史。腹壁硬纤维瘤发病原因尚不明确,与腹壁损伤、内分泌失调及遗传因素有关。目前认为腹壁损伤是本病的主要因素之一[5]。
腹壁硬纤维瘤临床上主要表现为腹壁肿块,边界不清,质硬,不活动。生长缓慢,大多数无明显症状,一般无疼痛或偶有不适。少数发展为巨大腹壁硬纤维瘤或侵犯腹腔脏器,引起肠梗阻。由于早期腹壁硬纤维瘤临床上症状不明显,容易误诊为脂肪瘤、神经纤维瘤及纤维肉瘤。特别有癌症手术病史的患者,容易误诊为肿瘤腹壁转移。本组42例中,35例首诊确诊,7例首诊误诊,误诊率为16.7%。分别误诊为脂肪瘤,神经纤维瘤和结肠癌腹壁转移。
影像学检查对诊断腹壁硬纤维瘤具有重要价值。B超检查是一种安全简便、费用低廉的检查。可以作为术前筛选手段之一。B超能够确定肿瘤在腹壁组织内大小、位置及病变范围,并有助于鉴别腹腔内肿块[6-7]。CT检查能够显示肿瘤的来源、边界及侵犯腹腔脏器情况。然而当肿瘤较小时,CT检查在一定程度上受限,难以分辨病灶与正常肌肉[8]。MRI对诊断腹壁硬纤维瘤有重要帮助,较CT检查更能显示病灶的部位、大小、形态和病灶边缘情况,但其价格昂贵,难以在基层医院推广。
腹壁硬纤维瘤的治疗上,目前存在一定争议。有人认为该病是一种良性肿瘤,术后有较高的复发率,不主张手术治疗[9]。然而经过长期临床实践总结认为,手术彻底切除病灶是惟一可靠的手段[10-11]。手术治疗上应该做到早诊断、早治疗,应避免保守治疗导致延误病情。关于在选择手术方法上也存在争议,有学者认为术后复发与手术范围无关,手术切除肉眼所见病变即可,即使切缘为阳性,也不一定复发。笔者认为腹壁硬纤维瘤必须在完整切除瘤体基础上,将肿瘤边缘2~3 cm的周边正常组织,如肌肉、腱膜和腹膜一并切除,并取周边多点正常组织送冰冻病理检查,避免有肿瘤组织残留。特别在纵轴方向切缘应距离肿瘤2~3 cm以上,这一点有利于防止腹壁硬纤维瘤术后复发。上述42例手术患者中,术后复发的患者,大部分与首次手术切除有关。对于巨大腹壁硬纤维瘤治疗,广泛切除肿瘤后存在较大的腹壁缺损,应注意腹壁功能的重建。修补腹壁缺损时应注意补片的选择,选用与人体组织排斥少的补片材料,术后注意引流,避免术后创面积液感染;应注意补片的张力和固定,避免腹壁修复失败。在修复过程中,若创面存在有感染或污染,应考虑二期修复腹壁缺损。
腹壁硬纤维瘤术后是否予以内分泌治疗和化疗目前仍有争论[12-13]。虽然基础研究发现腹壁硬纤维瘤与雌激素有关[12],但是上述25例雌激素阳性患者中,予以三苯氧胺治疗,术后仍有较高的复发率。内分泌治疗的效果仍要待进一步观察。7例脏器侵犯的患者,术后予以长春新碱+氨甲蝶呤化疗,对患者随访未发现复发。化疗对腹壁硬纤维瘤治疗效果,仍需要大样本、长时间的观察给予验证。
[1]尹森琴,刘勇强,张国正.腹壁硬纤维瘤的临床特点与CT表现[J].浙江实用医学,2014,19(5):359-361.
[2]Meyerson SL,D′Amico TA.Intrathoracic desmoid tumor:brief report and review of literature[J].J Thorac Oncol,2008,3(6):656-661.
[3]Catania G,Ruggeri L,Iuppa G,et al.Abdominal wall recnsruction with intraperitoneal prostthesis in desmoid tumors surgery[J].Updata Surg,2012,64(1):43-48.
[4]Shinagare AB,Ramaiya NH,Jagannathan JP,et al.A to Z of desmoid tumors[J].AJR AM J Roentgenol,2011,197(6):1008-1014.
[5]Wong SL.Diagnosis and management of desmoid tumors and fibrosarcoma[J].J Surg Oncol,2008,97(6):554-558.
[6]陈坤,张增芳,王克,等.腹壁韧带样瘤的临床与超声分析[J].中华肿瘤防治杂志,2011,18(12):965-967.
[7]焦丹,田稳,隋国庆.腹壁韧带样瘤的超声诊断价值[J].中国实验诊断,2015,19(8):1412-1413.
[8]严骏燕,刘金有.CT对腹壁韧带样瘤的诊断价值[J/CD].中华疝和腹壁外科杂志 (电子版),2014,8(2):116-118.
[9]Galdwell EH.Desmoid tumor:muscloaponeurotic fibnosis of the abdominal wall[J].Surgery,1976,79(1):104-106.
[10]孙志国,王猛,朱卫红.腹壁韧带样瘤16例临床分析[J/CD].中华疝和腹壁外科杂志 (电子版),2012,6(1):578-581.
[11]顾伟青,王强,杨徐雄.腹壁韧带样瘤诊治特点[J].齐齐哈尔医学院学报,2012,33(21):2902-2903.
[12]杨小梅,乔宠,周颖,等.妊娠期妇女腹壁韧带样瘤1例报告并文献复习[J].中国实用妇科与产科杂志,2014,30(4):308-311.
[13]黄恺.韧带样瘤诊治进展及热点问题[J].中国癌症杂志,2010,20(3):227-230.
广东省科技计划项目(2016A040403049)。 作者简介:林维浩(1975-),副主任医师,硕士,主要从事临床肿瘤研究。
R735.5
B
1671-8348(2017)04-0526-03
2016-09-21
2016-10-19)
