腹腔镜胆囊切除术对患者肝功能、免疫功能及炎症因子的影响*
2017-02-10魏齐栋沈裕厚
魏齐栋 沈裕厚
(新乡市中心医院普瘤二科,河南 新乡 453000)
腹腔镜胆囊切除术对患者肝功能、免疫功能及炎症因子的影响*
魏齐栋 沈裕厚
(新乡市中心医院普瘤二科,河南 新乡 453000)
目的 探讨腹腔镜胆囊切除术对患者肝功能、免疫功能和炎症因子影响。方法 选取本院收治的胆囊良性病变患者84例,随机分为两组,各42例。对照组采用开腹胆囊切除术治疗,观察组采用腹腔镜胆囊切除术治疗,对比两组手术前后肝功能、免疫功能和炎症因子指标变化。结果 两组术后1 d的ALT、AST、TBIL均高于术前,ALP低于术前,差异显著(P<0.05),但组间无明显差异(P>0.05);两组术后1 d的CD3、CD4均低于术前,差异显著(P<0.05),但组间无明显差异(P>0.05);两组术后1 d的CRP、IL-6、IL-8均高于术前,差异显著(P<0.05);观察组术后1 d的CRP、IL-6、IL-8高于对照组,差异显著(P<0.05)。结论 腹腔镜胆囊切除术会导致患者肝功能和免疫功能下降,并且提高炎症因子水平。
腹腔镜胆囊切除术;肝功能;免疫功能;炎症因子
随着腹腔镜技术和器械的不断发展,使得腹腔镜胆囊切除术被广泛运用于临床中,并且逐渐代替开腹胆囊切除术[1-2]。而有研究表明[3],在进行腹腔镜胆囊切除术时会因为需建立CO2气腹,从而使患者机体腹腔内血流动力学受到影响。为进一步探究腹腔镜胆囊切除术对患者肝功能、免疫功能和炎症因子的影响,在本研究中对我院收治的胆囊良性病变患者给予腹腔镜胆囊切除术,对比开腹胆囊切除术对机体的影响。结果示下。
1 资料与方法
1.1 一般资料
选取本院2013年11月至2015年11月收治的胆囊良性病变患者84例,随机分为两组,各42例。对照组男22例,女20例,年龄为34~72岁,平均年龄为(50.54±14.21)岁;其中胆囊结石25例、慢性胆囊炎9例、胆囊息肉8例。观察组男19例,女23例,年龄为33~75岁,平均年龄为(52.33±13.45)岁;其中胆囊结石26例、慢性胆囊炎7例、胆囊息肉9例。两组一般资料比较,无明显差异(P>0.05)。
1.2 方法
观察组患者给予腹腔镜胆囊切除术治疗,行气管插管静吸复合麻醉,采用四孔法进腹,保持气腹压力在12~15 mmHg,将胆囊从胆囊床中分离出,确认胆囊壶腹、胆囊管以及胆囊动脉等,最后切除胆囊并使用电凝止血出血点。对照组给予开腹胆囊切除术治疗,麻醉方法与观察组相同,在右上腹腹直肌旁或右肋缘下缘做切口,逐层切开进入腹腔镜,分离胆囊至以后步骤与观察组相同。
1.3 观察指标
(1)肝功能指标:谷氨酸氨基转移酶(ALT)、碱性磷酸酶(ALP)、天冬氨酸氨基转移酶(AST)、血清总胆红素(TBIL);(2)免疫功能指标:CD3、CD4、CD8;(3)炎症因子:C反应蛋白(CRP)、白介素-6(IL-6)和白介素-8(IL-8)。
1.4 统计学分析
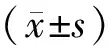
2 结 果
2.1 肝功能指标
两组术后1 d的ALT、AST、TBIL均高于术前,ALP低于术前,差异显著(P<0.05),组间无明显差异(P>0.05)。见表1。
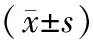
表1 两组手术前后肝功能指标
注:与手术前相应组比较,*P<0.05;与同期对照组相比,△P>0.05
2.2 免疫功能指标
两组术后1 d的CD3、CD4均低于术前,差异显著(P<0.05),组间无明显差异(P>0.05)。见表2。

表2 两组手术前后免疫功能指标对比
注:与手术前相应组比较,*P<0.05,与同期对照组相比,△P>0.05
2.3 炎症因子水平
两组术后1d的CRP、IL-6、IL-8均高于术前,差异显著(P<0.05);观察组术后1d的CRP、IL-6、IL-8高于对照组,差异显著(P<0.05)。见表3。
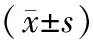
表3 两组手术前后炎症因子水平对比
注:与手术前相应组比较,*P<0.05;与同期对照组相比,△P<0.05
3 讨 论
腹腔镜胆囊切除术目前已被临床广泛运用,虽然此手术方法具有疗效好、对患者机体创伤较小以及术后恢复快等优点,但在手术过程中需建立CO2气腹压、使用高频电刀等,从而可能对肝功能以及机体免疫系统造成一定影响[4-5]。目前腹腔镜胆囊切除术对患者造成的影响尚不明确,因此在本研究中将进行腹腔镜胆囊切除术的胆囊良性病变者与行开腹胆囊切除术者作比较,分析手术对肝功能、免疫功能和炎症指标情况的影响[6-7]。
本研究中,两组手术后ALT、AST、ALP以及TBIL肝功能指标与治疗前相比,差异显著(P<0.05),而两组间的差异不显著(P>0.05)。说明腹腔镜胆囊切除术与开腹胆囊切除术均会严重影响肝功能水平,并且两者对肝损伤的程度相似。其原因主要为腹腔镜手术过程中建立二氧化碳气腹、气腹机械挤压都会对肝动脉血液供应造成影响;而开腹胆囊切除术中牵拉、挤压肝脏都会对肝脏功能产生影响。本研究中,两组术后CD3和CD4水平相比于治疗前,差异显著(P<0.05),而两组间的差异不显著(P>0.05)。说明两种手术方式都会对免疫功能造成影响,其原因主要与在两种手术方式的术中都会对腹腔脏器产生挤压以及牵拉相关。本研究中,两组术后各炎症指标水平均高于治疗前,且观察组术后各炎症指标水平干预对照组,差异显著(P<0.05)。其与余伦[8]等研究结果相似。说明两种手术方式均会造成机体炎症因子水平上升,并且腹腔镜手术炎症因子上升幅度大于开腹手术。其原因主要为腹腔镜术中建立二氧化碳气腹增加了腹腔压力,血流动力学出现改变,进而使得脏器中发生缺血缺氧概率显著高于开腹手术,进而提升炎症因子水平的幅度更大。
综上所述,腹腔镜胆囊切除术会导致机体肝功能和免疫功能下降,并且提高炎症因子水平。
[1] 熊世龙.腹腔镜与开腹胆囊切除术对患者术后肝功能及免疫功能的影响[J].局解手术学杂志,2014,23(4):388-390.
[2] 宋鸿程.经脐单孔腹腔镜与开腹胆囊切除术对患者肝功能和免疫功能的影响[J].中国基层医药,2014,21(1):35-37.
[3] 艾尼瓦尔·克依木,张恩伟.腹腔镜胆囊切除术对患者肝功能及免疫功能的影响[J].胃肠病学和肝病学杂志,2014,23(6):678-680.
[4] 杨雪松.腹腔镜与开腹胆囊切除术对患者肝功能及免疫功能影响对比研究[J].中外医疗,2014,33(3):70,72.
[5] 赵燕.腹腔镜胆囊切除术围手术期护理措施分析[J].临床合理用药杂志,2014,7(8):142-143.
[6] 曲涛.腹腔镜与传统开腹胆囊切除术对患者肝功能及免疫功能的影响[J].中国现代医生,2014,52(32):22-24.
[7] 张小斌,周毅,张将,等.腹腔镜胆囊切除术气腹对糖尿病患者术后肝功能的影响[J].中国医学创新,2015,12(30):57-60.
[8] 余伦,张钧,焦勇,等.腹腔镜与开腹胆囊切除术对患者肝功能、免疫功能及炎症因子的影响[J].海南医学院学报,2016,22(1):59-61,65.
Influence of laparoscopic cholecystectomy on liver function、immunologic function and inflammatory factor of patients
WEI Qi-Dong SHEN Yu-Hou
(Dept. of General Surgery,Xinxiang Central Hospital,Xinxiang 453000,China)
Objective: To investigate the influence of laparoscopic cholecystectomy on liver function, immunologic function and inflammatory factor of patients. Methods: 84 cases with gallbladder benign lesions in our hospital were selected and divided into two groups, 42 cases in each group. The control group was given open cholecystectomy and observation group was given laparoscopic cholecystectomy. The liver function、immunologic function and inflammatory factor of the two groups were compared. Results: ALT, AST and TBIL of the two groups 1d after treatment were higher than those before treatment and ALP was lower than that before, and the difference was statistically significant (P<0.05), but there was no difference between the two groups (P>0.05). CD3 and CD4 of the two groups 1d after treatment were lower than those before treatment, the difference was statistically significant (P<0.05),but there was no difference between the two groups (P>0.05). CRP, IL-6 and IL-8 of the two groups 1d after treatment were higher than those before treatment, and the difference was statistically significant (P<0.05).CRP, IL-6 and IL-8 of observation group 1d after treatment were higher than those in the control group, and the difference was statistically significant (P<0.05). Conclusion: Laparoscopic cholecystectomy may cause the decline of liver function and immunologic function and improve the inflammatory factor.
laparoscopic cholecystectomy; liver function; immunologic function; inflammatory factor
魏齐栋(1959—),男,河南新乡人,副主任医师,本科,主要从事肿瘤科工作。
R657.4
A
1004-7115(2017)01-0032-03
10.3969/j.issn.1004-7115.2017.01.010
2016-09-30)
