农村地区妊娠期糖尿病的高危因素及妊娠结局的研究分析
2017-02-10张为远
王 环,张为远
(首都医科大学附属北京妇产医院,北京100010)
【妇幼营养研究】
农村地区妊娠期糖尿病的高危因素及妊娠结局的研究分析
王 环,张为远
(首都医科大学附属北京妇产医院,北京100010)
目的 对新诊断标准下农村地区妊娠期糖尿病(GDM)高危因素进行分析和研究。方法 收集2015年6月至2015年12月在河北省廊坊市文安县医院就诊并诊断为GDM的284例孕妇作为病例组,同时随机抽取同期284例糖代谢正常的孕妇作为对照组,进行问卷调查,对两组孕妇在妊娠年龄、孕前体质量指数、孕期增重、糖尿病家族史、喜爱甜食、喜爱肉食、体力劳动情况及妊娠结局情况进行回顾性分析,找出GDM的高危因素,并总结GDM对妊娠结局的影响。结果 病例组的妊娠年龄、孕前体质量指数、孕期增重均高于对照组,差异有统计学意义(t值分别为6.365、4.820、4.935,均P<0.01);病例组的糖尿病家族史、喜爱甜食、喜爱肉食的发生率均高于对照组(χ2值分别为15.218、22.899、30.093,均P<0.01),而参与体力劳动则少于对照组(χ2=16.970,P<0.01)。多因素Logistic回归分析显示:妊娠年龄、孕前体质量指数、孕期增重、糖尿病家族史、喜爱甜食、喜爱肉食为GDM高危因素(OR值分别为1.182、1.138、1.053、2.140、1.729、2.099,均P<0.05),而体力劳动为保护性因素(OR=0.177,均P<0.05)。GDM组与对照组相比剖宫产率明显增高(GDM组63.7%,对照组32.7%,χ2=54.603,P<0.01),新生儿中巨大儿的发生率也明显高于对照组(GDM组14.4%,对照组3.5%,χ2=20.702,P<0.01)。结论 高妊娠年龄、高孕前体质量指数、孕期增重过多、有糖尿病家族史、喜爱甜食、喜爱肉食为GDM的高危因素,而参与体力劳动为GDM的保护因素。GDM孕妇的剖宫产率及巨大儿发生率明显高于对照组。
妊娠期糖尿病;高危因素;孕前体质量指数;孕期增重;妊娠结局
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指在妊娠期发生或首次发现的糖耐量异常,其发病率各国报道不一,但均呈上升趋势,特别是新的诊断标准修改后,GDM的发病率较前有所提高。GDM对母儿近期和远期都会造成不良影响,病情较重或血糖控制不良者,对母儿的影响极大,母儿的近、远期并发症较高。GDM的病因不明,可能与胰岛素抵抗有关。导致胰岛素抵抗的因素包括妊娠期激素水平变化、自身免疫、遗传等,孕期不健康的生活方式也会诱发GDM的发生。
已有研究显示:GDM的病因可能是多基因遗传性或是环境因素起作用,女性孕前高体质量指数(BMI)及孕期体重增加过多与GDM之间存在关联。而孕前BMI和孕期增重又与女性的饮食习惯有着密切的关系。国内相关研究较少,本研究旨在探讨女性孕前BMI、孕期增重、喜爱甜食、喜爱肉食与GDM之间的关联。相较于妊娠年龄、糖尿病家族史这些不可改变的GDM高危因素,控制体重、改变饮食习惯这些因素相对容易控制,因而研究更有意义。
1对象与方法
1.1研究对象
选取2015年6月至2015年12月就诊于河北省廊坊市文安县医院接受围产期保健并确诊为GDM的284例孕妇(除外双胎,排除妊娠前已确诊为糖尿病患者,排除孕前患其他疾病患者)作为GDM组,并随机抽取同期接受围产期保健的284例糖代谢正常的孕妇作为对照组。
1.2研究方法
1.2.1孕妇产检时填写孕产妇调查表
收集包括妊娠年龄、身高、孕前体重、糖尿病家族史、是否喜爱甜食、是否喜爱肉食,分娩时采集孕妇体重、新生儿分娩方式、新生儿体重等资料。
1.2.2检测指标及计算
孕24~28周及以后进行75gOGTT。OGTT的方法:OGTT前1日晚餐后禁食至少8h至次日晨(最迟不超过上午9时),OGTT试验前连续3日正常体力活动、正常饮食,即每日进食碳水化合物不少于150g,检查期间静坐、禁烟。检查时,5min内口服含75g葡萄糖的液体300mL,分别抽取服糖前、服糖后1h、2h的静脉血(从开始饮用葡萄糖水开始计算时间),放入含有氟化钠的试管中采用葡萄糖氧化酶法测定血浆葡萄糖水平。
1.3统计学分析
2结果
2.1GDM影响因素的单因素分析
2.1.1GDM患者与对照组患者妊娠年龄、孕前BMI、孕期增重比较
GDM组孕产妇在妊娠年龄、孕前BMI、孕期增重都显著高于对照组,差异有统计学意义(均P<0.01),见表1。
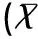


2.1.2 GDM患者与对照组患者家族史、饮食喜好比较
GDM组中糖尿病家族史、喜爱甜食、喜爱肉食的发生率明显高于对照组,而参加体力劳动人数低于对照组,差异有统计学意义(均P<0.01),见表2。
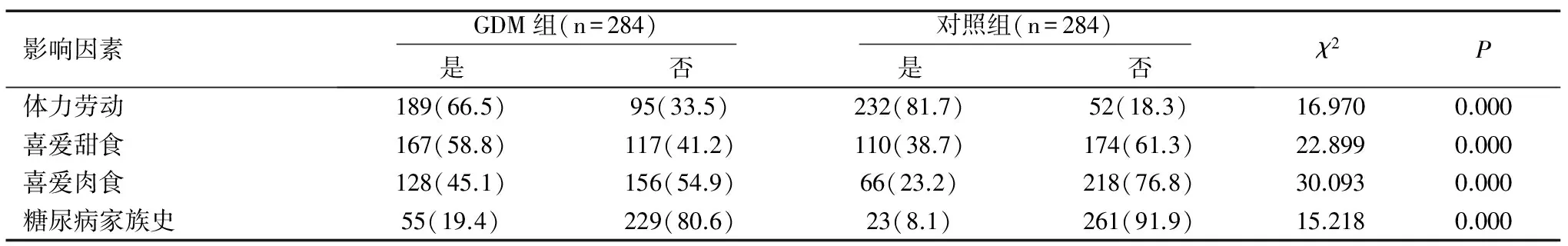
表2 GDM组与对照组单因素分析结果[n(%)]
2.2 影响因素的多因素回归分析
将是否GDM设为自变量,将妊娠年龄、孕前BMI、孕期增重、糖尿病家族史、喜爱甜食、喜爱肉食、是否劳动等多个因素设为因变量,进行多因素Logistic回归分析。妊娠年龄(OR=1.182)、孕前BMI(OR=1.138)、孕期增重(OR=1.053)、糖尿病家族史(OR=2.140)、喜爱甜食(OR=1.729)、喜爱肉食(OR=2.099)为GDM的高危因素;而体力劳动(OR=0.177)为GDM的保护因素,见表3。
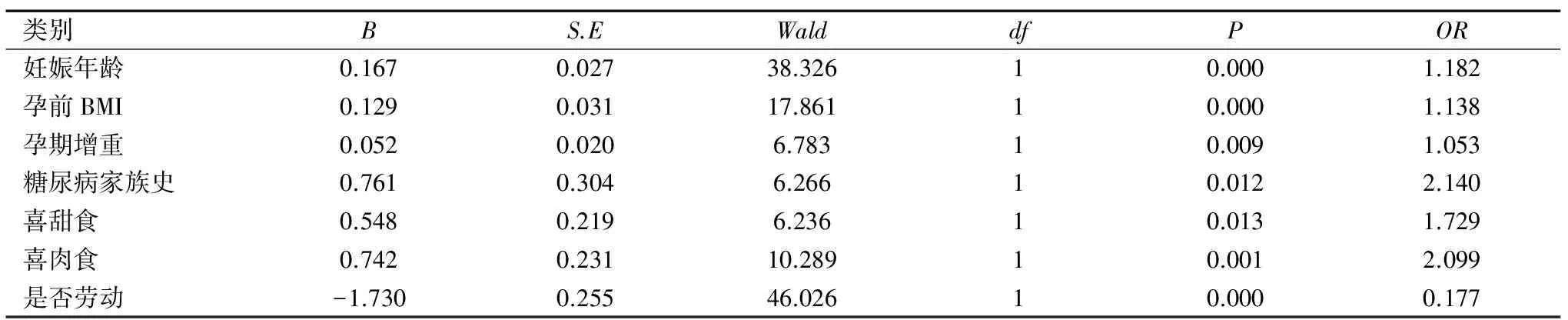
表3 GDM患病危险因素的多因素Logistic回归分析
2.3两组母婴妊娠结局分析
GDM组与对照组相比剖宫产率明显增高,新生儿中巨大儿的发生率也明显高于对照组,差异有统计学意义(P<0.01),见表4。GDM组新生儿出生体重高于对照组,两组差异有统计学意义(P<0.01),见表5。
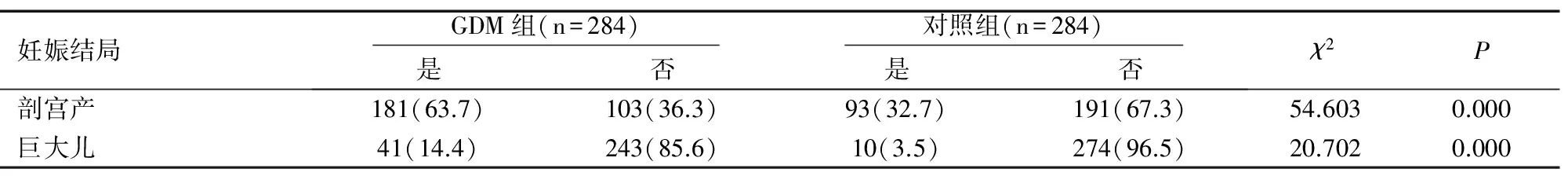
表4 GDM组与对照组妊娠结局分析结果[n(%)]
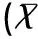


组别新生儿体重(g)tPGDM组3443.4±505.72.8170.005对照组3338.0±377.2
3讨论
本研究结果显示,高龄、高孕前BMI、孕期增重过多、糖尿病家族史、喜爱甜食、喜爱肉食是GDM的高危因素,而体力劳动为GDM的保护因素。GDM的病因和发病机制目前尚不完全明确,但是GDM的发病率却在逐年上升。特别是在新的诊断标准下,临床工作中发现符合GDM诊断的孕妇越来越多。孕妇高龄(≥35岁)、高BMI、糖尿病家族史作为GDM的危险因素和早期预测因素已经在国内外研究中都得到确证[1-2]。本研究与此一致。而孕期增重、喜爱甜食、喜爱肉食、体力劳动,这些因素对GDM的影响是近期的新发现。
3.1妊娠年龄与GDM
高龄、高BMI和糖尿病家族史作为GDM较为公认的危险因素,在新的诊断标准下,这些因素对GDM的影响是否得到肯定呢。本研究结果显示:GDM组的平均年龄为(27.28±5.40)岁,与对照组平均年龄[(24.76±3.93)岁]相比,差异有统计学意义(t=6.365,P<0.01)。多因素Logistic回归分析显示年龄是GDM的高危因素(OR=1.182)。高龄导致GDM发病率上升的病因尚不十分清楚,可能的因素是随着年龄增长,胰岛素受体及其胰岛素亲和力下降,也可能与胰动脉硬化造成胰腺缺血有关。李利平等[3]的调查显示大于35岁者的GDM患病率是小于25岁者的2.06倍[3]。所以鼓励育龄妇女在适宜的年龄怀孕,对于高龄孕妇应在孕期检查充分宣教,调整不良的生活方式,适当增加检查次数。
3.2孕前BMI与GDM
本研究结果显示:GDM组孕前BMI为(22.46±4.56),对照组孕前BMI为(20.95±2.68),两组比较有统计学意义(t=4.820,P<0.01)。多因素Logistic回归分析显示高BMI是GDM的高危因素(OR=1.138)。因脂肪组织也是内分泌器官,它合成和分泌的细胞因子,在胰岛素抵抗中起了决定性作用,超重和肥胖导致妊娠期胰岛素抵抗更强,更易在妊娠期发展为GDM。国内外很多研究结果与本研究结果一致。李利平等[3]的调查显示孕前BMI增加GDM患病率增加,BMI>28kg/m2者GDM患病率达71.43%。Leng等[4]研究天津市18 589名妊娠妇女结果显示:较高的怀孕前的BMI是GDM的高危因素,普遍增加的超重/肥胖和高龄怀孕使GDM的患病率进一步增加。Awan等[5]研究显示超重孕妇与正常体重孕妇的糖尿病发生率分别为22%和5%。近年来我国经济发展迅速,人们的工作和生活方式在追寻着发达国家的轨迹,育龄妇女普遍存在营养过剩,加上运动量减少,超重和肥胖比例增加,这也是我国妇女GDM患病率升高的原因之一。备孕的女性孕前控制体重有利于减少患GDM的风险。
3.3孕期增重与GDM
本研究结果显示:孕期增重过多为GDM的高危因素,两组比较有统计学意义(t=4.935,P<0.01)。孕期增重问题早已引起学者的注意。2009年,美国医学研究所(IOM)重新制定了孕期体重增加的指南,包括母亲的体重和年龄,主要的两个修改就是以BMI作为孕期增重的指导基础和对肥胖女性的增重范围。GDM妇女怀孕前超重/肥胖和孕期体重增长(GWG)增加GDM及子代超重。Leng等[4]通过对天津1 263例GDM对母婴进行了一项回顾性队列研究显示,1 263例GDM孕妇中怀孕前正常体重、超重和肥胖的患病率为65.2%,26.5%和8.3%,不足、充分和过度GWG的患病率分别为 12.4%、31.2%和56.5%,且孕妇孕前BMI及GWG与新生儿出生体重呈正相关变化。肥胖和妊娠期体重增加是GDM的危险因素,控制体重可以预防围产期并发症的发生。
3.4糖尿病家族史与GDM
多因素Logistic回归分析显示糖尿病家族史是GDM的高危因素(OR=2.140)。杨慧霞等[1]研究结果显示:有糖尿病家族史比无家族史者GDM发病的危险性增加2.9倍,如果父母同时患病,其危险性较无家族史者增加9倍,而且家族中糖尿病患者越多及与孕妇亲缘关系越近,孕妇本人越容易发病。糖尿病家族史为GDM的独立危险因素。侯美芹等[6]报道新诊断标准下GDM检出率为10.39%,多因素逐步Logistic回归分析肥胖、多囊卵巢综合征、年龄、糖尿病家族史为GDM的高危因素。故有糖尿病家族史的孕妇应视为GDM的高危人群,孕妇应尽早进行血糖筛查,必要时可多次筛查。争取早发现、早诊断、早治疗、加强教育、合理膳食、适当运动减少GDM对母儿的危害。
3.5饮食习惯与GDM
本研究结果显示:喜爱甜食、喜爱肉食为GDM的高危因素(OR分别为1.729、2.099)。饮食习惯和运动对GDM的发病的影响正在被日益重视,因为这些可被人为控制,相对于遗传因素和年龄因素,饮食和运动因素的研究更有现实意义。有关饮食模式和GDM风险之间的关系的研究非常少,膳食蛋白质是糖代谢的重要调节因子。高升糖指数的食物,可刺激胰岛细胞分泌更多的胰岛素,从而使血糖维持在正常水平,但长期进食高升糖指数的食物,可使胰岛β细胞功能的代偿性能进行性下降,最后不能分泌足够的胰岛素使血糖维持在正常范围,从而发生不同程度的糖代谢异常。有关饮食模式和GDM风险之间的关系的研究非常少,膳食蛋白质是糖代谢的重要调节因子。Bao等[7]通过对 21 457例单胎妊娠的健康研究结果显示:调整年龄,胎次,非饮食和饮食因素,BMI等,5%植物蛋白能源替代动物蛋白使GDM的风险降低51%。高动物蛋白摄入量,特别是红肉,明显与GDM具有更大的危险因素相关。把动物蛋白用植物蛋白替代,以及将红色肉类的用一些健康的蛋白质来源的替代,可降低GDM的风险。Bao等[8]研究发现孕前低碳水化合物膳食模式和动物的食物来源高蛋白和脂肪与妊娠糖尿病的风险呈正相关,而孕前低碳水化合物膳食模式和植物来源高蛋白质和脂肪不与风险相关联。生育年龄的妇女遵循低碳水化合物膳食模式,蛋白质和脂肪的来源于植物来源而不是动物来源可以减少GDM的风险。凌轶群等[9]研究上海地区妊娠期尿病饮食危险因素分析显示:甜食、豆浆、肉制品、水果和坚果类食品的饮食习惯与GDM的发生具有相关性。其中豆浆是GDM的保护因素,甜食、动物性食品、水果、坚果是危险因素。这些发现对怀孕期间的饮食辅导可能是有用的。国内这方面的研究较少,因为对每一种食物的喜好和进食的量不一定成正比,很难做成定量的数据分析,所以本研究只是粗浅的分类为喜爱甜食和喜爱肉食,实际调查中发现孕期进食大量水果和坚果的孕妇也很多,如要研究需进一步详细分类及记录。相对于糖尿病家族史及妊娠年龄等不可控制的高危因素,孕前BMI、孕期增重、饮食习惯、运动等是可控的,可用于指导饮食及孕期增重等以减少GDM的发病率,更有现实意义。
3.6运动与GDM
近年来,运动疗法对预防和治疗GDM的作用不断被肯定,饮食加运动是目前GDM治疗的首选方法。妊娠期孕妇参加一些规律的运动,只要孕妇本身没有特殊疾病,在妊娠期参加轻到中度的运动对孕妇的健康有利。美国糖尿病协会(ADA)2012年在GDM的治疗指南中指出,每周不少于3次、共计至少150min的中等强度的有氧运动是GDM的综合治疗措施之一,对母儿无不良影响,并作为A级证据推荐[10]。有学者研究了854名进行GCT及OGTT的孕妇,将其分成4组:GDM组,GIGT组,异常GCT正常OGTT组及GCT及OGTT均正常组;用Baecke问卷调查所有孕妇孕前运动情况包括总运动量及3个组成部分:工作、休闲和体育锻炼,结果发现GCT与OGTT均正常组的孕妇孕前运动量最大,而GDM组的运动量最小;也就是说随着运动量的增加,糖耐量逐渐改善,而且体育锻炼越多,糖耐量发生异常的机会就越低。运动有助于降低妊娠期基础的胰岛素抵抗,对降低空腹和餐后血糖,减少降糖药物的使用等均有重要作用,是GDM的预防和综合治疗措施之一[11-12]。Russo等[13]等对妊娠期的体力活动对GDM的风险干预的分析结果显示:在妊娠的体育活动对GDM的发生有保护作用。孕妇妊娠前从事的运动孕期一般同样可以进行,鼓励孕妇开展适合自身情况的运动方式,游泳、散步、骑车、瑜伽、上肢运动、一般家务等都可以。
3.7妊娠结局及分析
GDM组与对照组之间剖宫产率及巨大儿发生率有统计学意义。GDM组剖宫产率为63.7%,非GDM组为32.7%。GDM组巨大儿发生率为14.4%,非GDM组为3.5%。两组比较有统计学意义。有研究探讨在新的诊断标准下GDM孕妇及其他相关因素与巨大儿发生的关系。GDM孕妇巨大儿发生率显著高于非GDM孕妇(P<0.05)。BMI≥27.8组孕妇巨大儿发生率为16.04%,显著高于BMI<27.8孕妇的6.74% (P<0.05)[14]。刘国旗[15]对天津市蓟县GDM对母婴结局的影响结果显示:GDM组剖宫产率及巨大儿的发生率明显高于对照组(P<0.05)。这些研究结果与本研究结果一致。GDM孕妇产科并发症明显增多,导致剖宫产率增高。而巨大儿又是剖宫产率较正常组增高的一个重要原因。GDM孕妇给胎儿提供过多的葡萄糖,刺激胎儿胰岛素分泌增多,进而促使胎儿细胞摄取氨基酸,加快胎儿组织蛋白质及脂肪的合成并抑制脂肪分解,使胎儿全身脂肪聚集,导致巨大儿形成。GDM对后代的影响是一个恶性循环。糖尿病产妇的后代在青少年期肥胖、糖耐量异常发生率明显增加,容易发生成年期代谢综合征,使得糖尿病、高血压、冠心病等代谢性疾病的发病率增加。糖尿病孕妇的女性子代,在其生育年龄又发生GDM的风险也增加,进一步对胎儿造成影响。因此要重视GDM对母儿的影响。随着胎儿体重的增加,肩难产的发生率增高,锁骨骨折和臂丛神经损伤的发生率也在增加。孕妇血糖水平的升高,新生儿低血糖、高胰岛素血症等发生风险性增加。控制血糖水平可明显减少围生儿并发症。
综上所述,鉴于GDM对孕妇及其后代的长远影响,每位产科医生应该重视对其进行有效的干预。而现阶段饮食控制和运动疗法是行之有效的干预方法。GDM是一种妊娠期特有的代谢性疾病,与社会的现代化发展和生活方式的改变密不可分。必须在孕期开展包括饮食、运动、生活方式、药物指导与干预在内的综合治疗,尽量减少GDM的发病或减轻发病后的程度,对于有高危因素的育龄妇女,更要加强产前保健,有必要在孕前就开始调整生活方式,及早进行适量运动、饮食指导、心理辅导,以期获得良好的妊娠结局。临床医生应充分认识GDM的临床特点,重视孕期的饮食控制和运动治疗,掌握其发病的高危因素,以减少GDM对孕妇和围生儿的不良影响。
[1]王爽,杨慧霞.妊娠期糖尿病发病的危险因素分析[J].中华妇产科杂志,2014,49(5):321-324.
[2]Makgoba M, Savvidou M D, Steer P J.An analysis of the interrelationship between maternal age, body mass index and racial origin in the development of gestational diabetes mellitus[J].BJOG,2012,119(3):276-282.
[3]李利平,姜宏卫,陈治珉,等.国际糖尿病妊娠研究组新诊断标准调查妊娠期糖尿病患病率及其危险因素分析[J].中国糖尿病杂志,2015,23(4):289-292.
[4]Leng J, Li W, Zhang S,etal.GDM women’s pre-pregnancy overweight/obesity and gestational weight gain on offspring overweight status[J].PLoS One,2015,10(6):e0129536.
[5]Awan S, Bibi S, Makhdoom A,etal.Adverse fetomaternal outcome among pregnant overweight women[J].Pak J Med Sci,2015,31(2):383-387.
[6]侯美芹,王治洁,周玲,等.新诊断标准下妊娠期糖尿病高危因素研究[J].现代生物医学进展,2012,12(10):1916-1919,1937.
[7]Bao W, Bowers K, Tobias D K,etal.Prepregnancy dietary protein intake, major dietary protein sources, and the risk of gestational diabetes mellitus:a prospective cohort study[J].Diabetes Care,2013,36(7):2001-2008.
[8]Bao W, Bowers K, Tobias D K,etal.Prepregnancy low-carbohydrate dietary pattern and risk of gestational diabetes mellitus:a prospective cohort study[J].Am J Clin Nutr,2014,99(6):1378-1384.
[9]凌轶群,何洁依,邵颖,等.上海地区妊娠期糖尿病饮食危险因素分析[J].世界临床药物,2014,35(11):674-678.
[10]American Diabetes Association.Standards of medical care in diabetes-2012[J].Diabetes Care,2012,35(Suppl 1):S11-S63.
[11]Stafne S N, Salvesen K A, Romundstad P R,etal. Regular exercise during pregnancy to prevent gestational diabetes: a randomized controlled trial[J].Obstet Gynecol,2012,119(1):29-36.
[12]Barakat R, Cordero Y, Coteron J,etal. Exercise during pregnancy improves maternal glucose screen at 24-28 weeks: a randomized controlled trial[J].Br J Sports Med,2012,46(9):656-661.
[13]Russo L M, Nobles C, Ertel K A,etal.Physical activity interventions in pregnancy and risk of gestational diabetes mellitus:a systematic review and meta-analysis[J].Obstet Gynecol,2015,125(3):576-582.
[14]裴洁松.妊娠期糖尿病与巨大儿的相关因素分析[J].中国地方病防治杂志,2014,29(S2):280-281.
[15]刘国旗.妊娠期糖尿病对母婴结局的影响[J].医学理论与实践,2015,28(3):363-364.
[专业责任编辑: 李春芳]
High risk factors and pregnancy outcomes of gestational diabetes mellitus in rural areas
WANG Huan, ZHANG Wei-yuan
(BeijingObstetricsandGynecologyHospital,CapitalMedicalUniversity,Beijing100010,China)
Objective To analyze the high risk factors of gestational diabetes mellitus (GDM) in rural areas under new diagnostic criteria. Methods Totally 284 pregnant women diagnosed as GDM during June 2015 to December 2015 in Wen’an Hospital of Langfang City in Hebei were selected in GDM group. And 284 pregnant women with normal glucose metabolism were randomly selected in the same period in control group. Gestational age, progestational BMI, weight gain during pregnancy, family history of diabetes, sweet preference, meat preference, physical labor and pregnant outcomes of pregnant women in two groups were retrospectively analyzed according to questionnaire to find out the risk factors of GDM and summarize the influence of GDM on pregnancy outcomes. Results Gestational age, progestational BMI and weight gain during pregnancy of the pregnant women in GDM group were higher than those in the control group, and the differences were statistically significant (tvalue was 6.365, 4.820 and 4.935, respectively, allP<0.01). The incidence of family history of diabetes, sweet preference and meat preference of the pregnant women in GDM group were higher than those in the control group (χ2value was 15.218, 22.899 and 30.093, respectively, allP<0.01), while the physical labor was less (χ2=16.970,P<0.01). Multivariate Logistic regression analysis showed that pregnancy age, progestational BMI, weight gain during pregnancy, family history of diabetes, sweet preference and meat preference were risk factors of GDM (ORvalue was 1.182, 1.138, 1.053, 2.140, 1.729 and 2.099, respectively). Physical labor was the protective factor of GDM (OR=0.177). The cesarean section rate in GDM group was significantly higher than that in the control group (63.7%, 32.7%) (χ2=54.603,P<0.01). The incidence of neonatal macrosomia in GDM group was significantly higher than that in the control group (14.4%, 3.5%) (χ2=20.702,P<0.01). Conclusion Advanced pregnancy age, high progestational BMI, excessive weight gain during pregnancy, family diabetes history, sweet preference and meat preference are risk factors of GDM, while physical labor is the protective factor of GDM. The cesarean section rate and incidence of neonatal macrosomia in GDM group are significantly higher than those in the control group.
gestational diabetes mellitus (GDM); high risk factors; progestational BMI; weight gain during pregnancy; pregnancy outcomes
2016-10-22
王 环(1980-),女,主治医师,主要从事妊娠期糖尿病临床诊疗工作。
张为远,主任医师。
10.3969/j.issn.1673-5293.2017.01.021
R714.256
A
1673-5293(2017)01-0059-05
