231例新生儿呼吸窘迫综合征的影响因素分析
2017-02-10曹芳芹刘月文刘黎明
曹芳芹,刘月文,刘黎明
(1.西安交通大学第一附属医院,陕西 西安 710061;2.陕西省渭南市妇幼保健院,陕西 渭南 714000)
231例新生儿呼吸窘迫综合征的影响因素分析
曹芳芹1,2,刘月文2,刘黎明1
(1.西安交通大学第一附属医院,陕西 西安 710061;2.陕西省渭南市妇幼保健院,陕西 渭南 714000)
目的 探讨新生儿呼吸窘迫综合征(NRDS)的影响因素,以提高新生儿生存质量。方法 对2013年1月至2015年12月在渭南市妇幼保健院新生儿科住院的231例NRDS新生儿资料进行回顾性分析,并与同期入院的非NRDS者463例进行病例对照研究。结果 单因素分析结果显示:胎次序数、分娩方式、本/外院出生患儿、入院前耽搁时间、孕次及母亲职业6个指标,两组比较均有显著性差异(χ2=8.557~81.553,均P<0.05);孕周两组比较亦有显著性差异(t=4.765,P<0.05)。多因素Logistic回归分析结果提示:分娩方式和孕周为与NRDS发病有关的因素,OR值分别为3.200和1.825,均P<0.05,其中分娩方式影响最大。结论 加强产前监护,严格掌握剖宫产指征,减少围生期窒息的发生,关注男婴,才能降低NRDS的发生率,对于NRDS患儿早发现、早诊断、早治疗,提高患儿生活质量。
新生儿呼吸窘迫综合征;影响因素;单因素分析;多因素Logistic回归分析
新生儿呼吸窘迫综合征(neonatal respiratory distress syndrome,NRDS)是新生儿中常见的危重急症,是指新生儿出生后不久即出现进行性呼吸困难、紫绀及呼吸衰竭等症状。该病多见于早产儿,胎龄越小,其发病率越高。早产儿由于肺发育不成熟,先天性缺乏肺表面活性物质(pulmonary surface active substance,PS),因而造成严重呼吸衰竭,且此病易带来长期的呼吸和神经系统后遗症,是早产儿死亡的主要原因。有报道,急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)病死率高达50%[1-2],其起病急,病情进展快,是新生儿临床常见的危急重症之一,早诊断、早治疗可有效改善预后。本文通过分析了解其危险因素,为进一步防治提供依据。
1资料与方法
1.1研究对象
选择自2013年1月至2015年12月在渭南市妇幼保健院新生儿科因NRDS住院病例231例,根据病史、临床表现和胸部X线所见临床诊断NRDS[3]。对照组选择新生儿科同期住院的非NRDS病例,对照组样本量按照1:2抽样取得。
1.2研究方法
1.2.1资料搜集
从新生儿科住院病历中收集新生儿信息,包括性别、出生体重、单/双胎、受孕方式、分娩方式、胎龄、Apgar评分、发病季节、生后耽搁入院时间、出院诊断、结局等;父母亲信息,如年龄、血型、职业、母亲孕次产次、孕期疾病等。
1.2.2分组情况
病例组是出院诊断为NRDS的患儿,共231例,其中男140例,占60.6%,女91例,占39.4%;足月儿42例,占18.2%,早产儿189例,占81.8%;对照组463例,出院诊断为同期住院非NRDS。
1.3统计学方法
采用SPSS 18.0软件分析数据。单因素分析时,计数资料用χ2检验,计量资料行两独立样本t检验;多因素分析用非条件Logistic回归分析。以上各项检测的显著性水准α=0.05。
2结果
2.1一般资料
该医院2013-2015年共收治患儿7 541例,其中NRDS为231例,占3.1%,男性发病率高于女性,男女构成比为1.5:1,见表1。
在所有NRDS中,<34周占48.05%(111/231);34~36+6周占33.77%(78/231);≥37周占18.18%(42/231)。出生体重<1 000g占1.73%(4/231),1 000~1 499g占35.93%(83/231),1 500~2 499g占72.73%(168/231),≥2 500g占27.27%(63/231)。

表1 2013-2015年渭南某医院出生新生儿及NRDS发病情况[n(%)]

图1 2013-2015年渭南某医院住院新生儿发病情况
Fig.1 Neonatal infection situation in a hospital during 2013-2015 in Weinan
2013-2015年间住院新生儿数量有减少趋势(2013年44.33%,2014年38.66%,2015年40.19%),见图1;而NRDS占住院新生儿构成比有升高趋势,由2013年2.62%升高至2015年的3.46%(2013年2.62%,2014年3.20%,2015年3.46%(χ2=7 295.06,P<0.05),说明该地区NRDS发病有增加趋势。
2.2病例组和对照组各项指标的比较情况
经单因素分析显示,有7个指标两组比较有显著性差异(均P<0.05),分别为:胎次序数、分娩方式、本/外院出生患儿、孕周、入院前耽搁时间、孕次及母亲职业,见表2。
2.3多因素Logistic回归分析情况
将单因素分析有统计学意义的变量作为自变量,进行多因素Logistic回归分析得出:孕周、分娩方式为与NRDS发病相关的因素(均P<0.05),其中分娩方式影响最大,见表3,提示剖宫产发生NRDS的危险性是阴道分娩的3.2倍。
2.4转归
在231例患儿中治愈188例,治愈率为81.39%;好转17例,好转率为7.36%;放弃治疗19例,占8.23%,放弃后均死亡,即病死率为8.23%;转院5例。
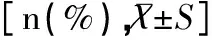
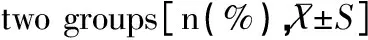
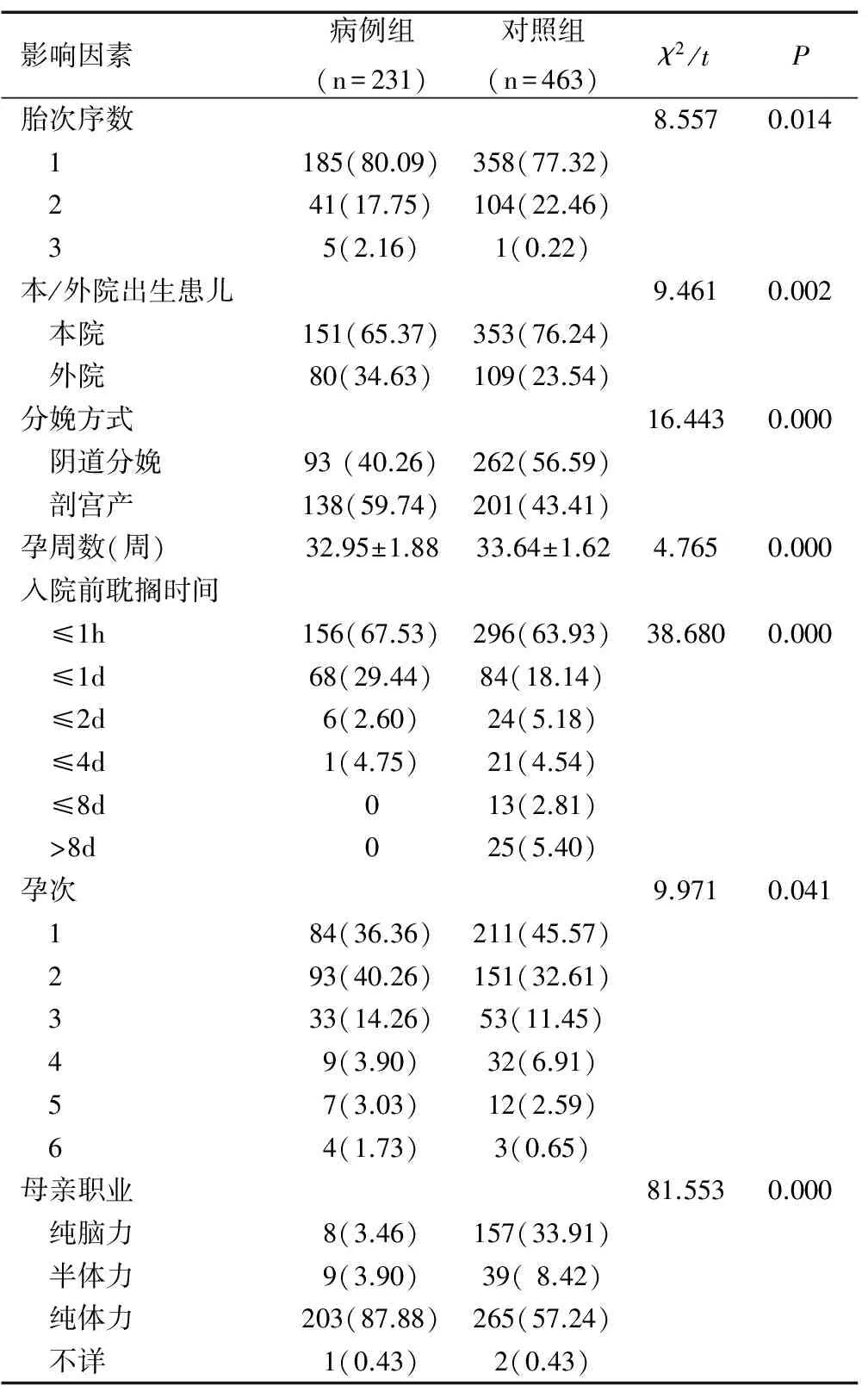
影响因素病例组(n=231)对照组(n=463)χ2/tP胎次序数8.5570.014 1185(80.09)358(77.32) 241(17.75)104(22.46) 35(2.16)1(0.22)本/外院出生患儿9.4610.002 本院151(65.37)353(76.24) 外院80(34.63)109(23.54)分娩方式16.4430.000 阴道分娩93(40.26)262(56.59) 剖宫产138(59.74)201(43.41)孕周数(周)32.95±1.8833.64±1.624.7650.000入院前耽搁时间 ≤1h156(67.53)296(63.93)38.6800.000 ≤1d68(29.44)84(18.14) ≤2d6(2.60)24(5.18) ≤4d1(4.75)21(4.54) ≤8d013(2.81) >8d025(5.40)孕次9.9710.041 184(36.36)211(45.57) 293(40.26)151(32.61) 333(14.26)53(11.45) 49(3.90)32(6.91) 57(3.03)12(2.59) 64(1.73)3(0.65)母亲职业81.5530.000 纯脑力8(3.46)157(33.91) 半体力9(3.90)39(8.42) 纯体力203(87.88)265(57.24) 不详1(0.43)2(0.43)

表3 多因素Logistic回归结果
3讨论
本研究获取了陕西省渭南市NRDS一般状况的相关信息,反映了现阶段渭南市NRDS救治的水平和质量。本研究显示NRDS住院新生儿疾病构成比占3.06%,较西北地区新生儿协作组2011年调查的西北部分地区NRDS诊治现状调查(3.3%)低[4]。本资料中NRDS发病构成比有逐年增加趋势。
3.1新生儿呼吸窘迫综合征发病的有关因素
3.1.1婴儿性别
本研究显示在231例NRDS中,男女构成比为1.5:1,支持国内外文献报道的小胎龄、低出生体重、男性、围产窒息、多胎是NRDS发生的高危因素或影响因素的结论[4-5]。男性为NRDS的独立危险因子,考虑与其雄性激素可导致PS分泌减少相关,临床易出现NRDS[5]。
3.1.2孕周
胎龄愈小,PS分泌愈不足,NRDS的发病率就愈高。欧洲2010年NRDS指南显示,出生胎龄越小,出生体重越低,NRDS发病率越高。
3.1.3选择性剖宫产
临床上,妊娠期高血压疾病易使孕妇继发重要器官的严重并发症,导致胎儿宫内窘迫,新生儿窒息甚至死亡,所以目前大多数医生愿意选择剖宫产终止其妊娠[6]。有研究证实,选择性剖宫产是发生NRDS的重要原因之一[7]。本研究病例组中有138例(59.74%)分娩方式为剖宫产,提示剖宫产发生NRDS的危险性是阴道分娩的3.2倍。有研究发现,选择性剖宫产的新生儿内源性糖皮质激素水平低,影响肺的成熟,在分娩启动和未启动的剖宫产新生儿脐血中,糖皮质激素水平前者是后者的5倍。近年来随着剖宫产率的升高(尤其是选择性剖宫产),由其造成的新生儿NRDS发病率的增高已不容忽视,故应严格掌握剖宫产指征,减少不必要的选择性剖宫产,对降低新生儿NRDS的发生至关重要;对选择性剖宫产儿应密切观察,如果对该病的认识不足或未予早期诊断治疗,可导致预后不良。
3.1.4产伤性疾病
产伤性疾病(包括头颅血肿、锁骨骨折、臂丛神经损伤、面神经麻痹)系由各种原因引起的阴道分娩产程延长所致。围产期窒息和羊水吸入是导致新生儿NRDS发病的主要原因,即缺氧引起间接肺损伤和吸入引起的直接肺损伤同时存在。新生儿窒息缺氧易合并羊水吸入,羊水中含有过多蛋白质(为肺液的3倍),触发了肺内炎性反应,使各种炎症细胞如中性粒细胞在肺内积聚、粘附、激活并释放大量活性氧和蛋白酶,引起肺损伤。缺氧及感染均可直接损伤肺泡Ⅱ型上皮细胞,降低肺表面活性物质的活性,并使其释放减少,是新生儿间接肺损伤的高危因素。
3.1.5其它
随着孕次及胎数(胎序)的增加、母亲职业为纯体力劳动者,对围生期保健的重视程度减弱,其新生儿易发生NRDS。入院前耽搁时间越长,病情越重,提示预后不良。因此,加强围生期监督,对异常结果及时进行处理,减少产伤性疾病,及时清理呼吸道,可使新生儿Apgar评分增高,一定程度上减少了NRDS的发生,对降低NRDS的发生风险具有重要作用。二胎政策的开放,孕次及胎数增加明显,可导致NRDS发生率增高。
3.2结局
NRDS患儿多发生在出生后1h内,病情危重,及时的诊断治疗与患儿的结局息息相关。有研究指出,约50%的急性呼吸窘迫综合征新生儿在未得到及时有效治疗的情况下死亡[1-2]。本研究中新生儿NRDS病死率为8.23%,19例均为放弃治疗后死亡,明显低于病死率高达50%的报道[1-2],这可能是样本量少的原因。新生儿NRDS的实际病死率尚有待于多中心大样本的临床流行病学调查确认。总体上,约20%~40%具有高危因素患者可发展为NRDS,且同一个体具有的高危因素越多,发生NRDS的可能性越大。
目前NRDS占住院新生儿构成比逐渐增高,加强产前监护,减少小胎龄儿的发生,严格掌握剖宫产指征,减少围生期窒息的发生,关注男婴,才能降低NRDS的发生率,对NRDS患儿早发现、早诊断、早治疗,可提高其生活质量。
[1]Villar J,Blanco J,Aón J M,etal.The ALIEN study: incidence and outcome of acute respiratory distress syndrome in the era of lung protective ventilation[J].Intensive Care Med,2011,37(12):1932-1941.
[2]Dushianthan A, Cusack R, Goss V,etal.Clinical review: Exogenous surfactant therapy for acute lung injury/acute respiratory distress syndrome-where do we go from here?[J].Crit Care,2012,16(6):238.
[3]Sweet D G,Carnielli V,Greisen G,etal.European consensus guidelines on the management of neonatal respiratory distress syndrome in preterm infants-2013 update[J].Neonatology,2013,103(4):353-368.
[4]西北地区新生儿协作组(网).西北部分地区新生儿呼吸窘迫综合征诊治现状调查[J].中华儿科杂志,2015,53(5):341-347.
[5]Anadkat J S,Kuzniewicz M W,Chaudhari B P,etal.Increased risk for respiratory distress among white, male, late preterm and term infants[J].J Perinatol,2012,32(10):780-785.
[6]杨兴,韦凤莲,李梅春,等. 分娩镇痛对妊娠期高血压疾病阴道分娩的效果[J].中国妇幼健康研究,2014,25(1):84-86.
[专业责任编辑:周熙惠]
Influencing factors of 231 cases of neonatal respiratory distress syndrome
CAO Fang-qin1,2, LIU Yue-wen2, LIU Li-ming1
(1.FirstAffiliatedHospitalofXi’anJiaotongUniversity,ShaanxiXi’an710061,China;2.MaternalandChildHealthCareHospitalofWeinaninShaanxiProvince,ShaanxiWeinan714000,China)
Objective To explore the influencing factors of neonatal respiratory distress syndrome (NRDS) in order to improve the quality of life of neonates. Methods A retrospective analysis was conducted on data of 231 cases of NRDS hospitalized in Maternal and Child Health Care Hospital of Weinan in Shaanxi Province during January 2013 to December 2015, and a case-control study was carried out with 463 cases without NRDS admitted in the same period. Results Single factor analysis showed that birth order, delivery mode, birth place, delayed time, gravity and maternal occupation were significantly different between two groups (χ2value ranged from 8.557 to 81.553, allP<0.05). Gestational age was also remarkably different (t=4.765,P<0.05). Multivariable Logistic regression analysis results indicated that gravity, birth order, delivery mode and Apgar score were associated with the onset of NRDS (ORvalue ranged from 1.532 to 3.827, allP<0.05). Among those delivery mode was the factor influencing greatest (OR=3.200,P<0.05).Conclusion Strengthening prenatal care, strictly grasping indications of cesarean section, reducing perinatal asphyxia and paying attention to male can reduce the incidence of NRDS. For children with NRDS, early detect, early diagnosis and early treatment can improve the quality of life of neonates.
neonatal respiratory distress syndrome (NRDS); influencing factors; single factor analysis; multivariable Logistic regression analysis
2016-10-13
曹芳芹(1978-),女,主治医师,研究生在读,主要从事病理诊断工作。
刘黎明,教授。
10.3969/j.issn.1673-5293.2017.01.013
R722.1
A
1673-5293(2017)01-0035-03
