2004-2011年扬州地区转运新生儿715例临床分析
2017-02-10王伏东吴明赴符明凤冯玲玲宋祥芳陈玉瑛
王伏东,吴明赴,符明凤,刘 凤,冯玲玲,宋祥芳,陈玉瑛
(扬州大学第二临床医学院 扬州市第一人民医院新生儿科,江苏 扬州 225001)
2004-2011年扬州地区转运新生儿715例临床分析
王伏东,吴明赴,符明凤,刘 凤,冯玲玲,宋祥芳,陈玉瑛
(扬州大学第二临床医学院 扬州市第一人民医院新生儿科,江苏 扬州 225001)
目的 探讨建立地区性主动型新生儿转运系统(NETS)及新生儿重症监护室(NICU)在提高新生儿救治水平中的作用。方法 通过实施NETS,将2004年1月1日至2011年12月31日入住扬州市第一人民医院NICU的新生儿分为通过NETS转运至NICU、院外非NETS收住NICU、本院产科转入NICU共3组,分析新生儿死亡率、死亡原因及其差异。结果 2004-2011年共住院新生儿8 168例,死亡138例,新生儿死亡率为1.69%,按时间段分为转运前期(2004-2007年)和转运后期(2008-2011年),前、后4年死亡率分别为1.76%和1.64%,经比较有下降趋势,但差异无统计学意义(P>0.05)。通过NETS转运至NICU的新生儿死亡率为4.90%,比院外非NETS收住NICU新生儿的死亡率(9.64%)明显降低,差异有统计学意义(χ2=12.460,P=0.000);与本院产科转入NICU新生儿死亡率(4.73%)相比,差异无统计学意义(P>0.05)。后4年通过NETS转运至NICU的新生儿死亡率(4.26%)比前4年死亡率(9.88%)明显降低,差异有统计学意义(χ2=4.869,P=0.027)。转运后期院外非NETS收住NICU的新生儿死亡率为9.84%、本院产科转入NICU新生儿死亡率为3.87%,与转运前期的9.46%和5.96%相比,差异均无统计学意义(均P>0.05)。死亡原因主要为早产,各组间无差异。结论 NICU提高了新生儿急救管理水平,NETS能够降低新生儿死亡率。
新生儿;转运系统;重症监护;死亡率
新生儿转运是新生儿急救医疗工作的重要组成部分。新生儿转运是及时、妥善地将高危新生儿转运到适宜的新生儿重症监护室(NICU)进行治疗,使危重新生儿得到最好的救治和护理,减少并发症及后遗症的发生,降低新生儿病死率和致残率,并充分利用优质卫生资源。扬州市第一人民医院儿科1982年成立了新生儿病房,2003年底起正式启用新生儿转运系统(neonatal emergency transport system,NETS)开展新生儿转运工作,自2004年1月1日至2011年12月31日转运715名新生儿,转运成功率达100%。现为提高对NETS的认识,对通过转运收治NICU的715例新生儿死亡情况进行分析。
1资料与方法
1.1临床资料
2004年1月1日至2011年12月31日扬州市第一人民医院新生儿科共收治新生儿8 168人,NICU收治危重新生儿2 052人,大部分为周边地区下级医院转入的高危新生儿,少部分为本院产科转入。所有住院新生儿中因出生后患病死亡人数为138人(包括自动出院死亡者)。在此期间共主动转运715名危重新生儿,排除先天性疾病等死因外,因出生后患病共死亡35人(包括自动出院后死亡),本院NETS无途中死亡病例出现。
1.2方法
1.2.1转运设备
专用救护车,带氧气转运暖箱,心电监护仪,快速血糖仪,T组合复苏器,简易CPAP(continuous positive airway pres ̄sure),急救药品,注射泵,移动电话。
1.2.2转运方式
转运团队24小时值班,NICU设24小时专线电话,接到转运申请后,首先记录转诊医院地址、联系电话、患儿病情,并及时通过电话指导初步救治患儿,同时联系转运工具;由一名主治医师以上职称医生和一名护士共同转运,如病情特殊,可增加转运人员。到达转诊医院后,医生详细检查患儿,并进一步处理如建立静脉通道、气管插管、插胃管、监测血糖等,以便稳定病情,并与求助医生共同向家属交待病情及转运途中可能出现的情况,签署转运知情同意书,填写好病情简介。在转运途中,患儿应一直处于NICU水平的监护中,根据患儿情况,给予吸氧、血糖监测、静脉输液以及心肺复苏等措施。整个转运团队人员能随时与本单位NICU保持联系,提前告知患儿转入前做好准备,如暖箱、氧气、呼吸机、蓝光箱等,更好地争取时间抢救患儿。
1.2.3分析指标
①将入住NICU的新生儿分为3组,A组:通过NETS转运至NICU,B组:院外非NETS收住NICU,C组:本院产科转入NICU,比较新生儿死亡率,行统计学分析;②分析新生儿死亡原因;③新生儿死亡原因差异的统计学分析。
1.3统计学方法
应用SPSS 19.0软件分析数据,计数资料采用例数和率表示,组间比较采用χ2检验,P<0.05为差异有统计学意义。
2结果
2.1新生儿死亡率分析
将2004年1月1日至2011年12月31日按时间段分为前4年和后4年,即转运前期(2004-2007年)和转运后期(2008-2011年),入住NICU的新生儿转运前期和转运后期住院死亡例数和死亡率比较见表1。2004-2011年共住院新生儿8 168例,患病死亡138例,患病新生儿死亡率为1.69%,前、后4年死亡率比较有下降趋势,但差异无统计学意义(P>0.05)。通过NETS转运至NICU新生儿死亡率为4.90%,比院外非NETS收住NICU新生儿的死亡率9.64%明显降低,差异有统计学意义(P<0.05),与本院产科转入NICU新生儿死亡率4.73%相比,差异无统计学意义(P>0.05)。后4年通过NETS转运至NICU新生儿死亡率(4.26%)比前4年死亡率(9.88%)明显下降,差异有统计学意义(P<0.05)。转运后期院外非NETS收住NICU新生儿的死亡率为9.84%、本院产科转入NICU新生儿死亡率为3.87%,与转运前期的9.46%、5.96%相比,差异均无统计学意义(P>0.05)。
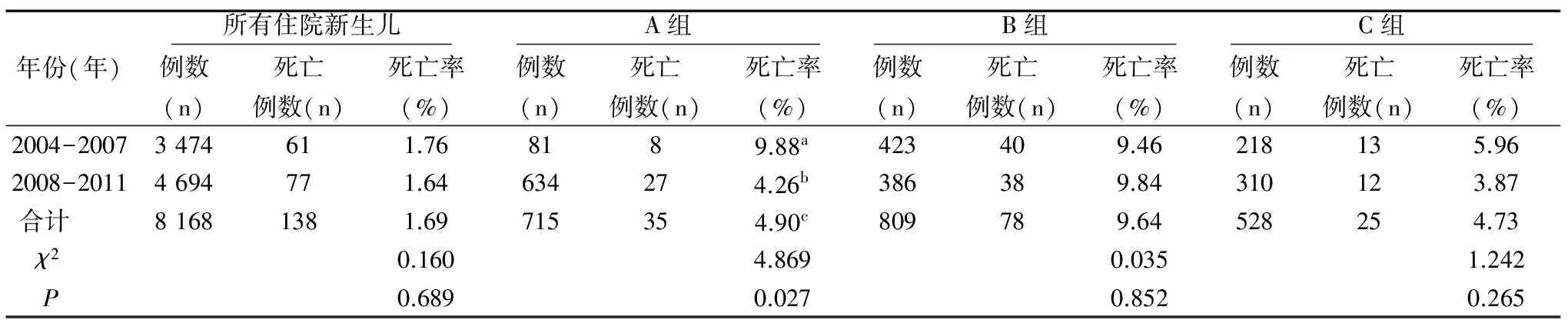
表1 前、后4年所有住院新生儿及3组新生儿死亡人数和死亡率的比较结果
注:a与B组比较χ2=0.014,P=0.906;与C组比较χ2=1.385,P=0.239;b与B组比较χ2=12.55,P=0.000;与C组比较χ2=0.079,P= 0.779;c与B组比较χ2=12.460,P=0.000;与C组比较χ2=0.017,P=0.896。
2.2新生儿死亡原因分析
将新生儿死亡疾病进行分类,主要分为早产、肺透明膜病、新生儿肺炎等八大类疾病。各组新生儿死亡的疾病分布略有不同,通过NETS转入和本院转入死亡患儿中,以早产、肺透明膜病、窒息死亡者居多,而通过门急诊收住NICU死亡患儿中,则以早产、肺透明膜病、感染居多,见表2。
将死亡疾病分类用统计学方法进行比较,为了减小统计误差,统计分析时将相关病种合并计算,结果表明各组新生儿病因死亡率比较差异均无统计学意义(均P>0.05),见表3。
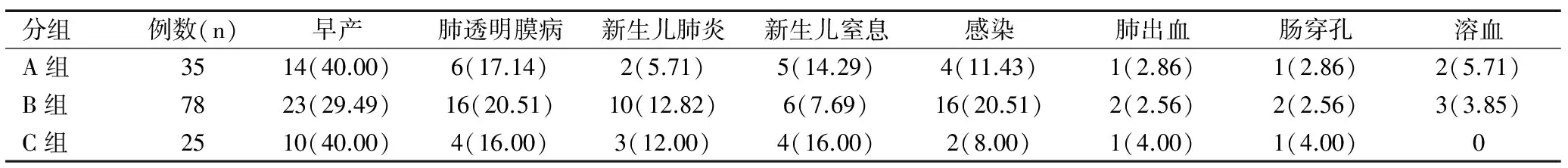
表2 各组死亡病种及死亡率的分布[n(%)]
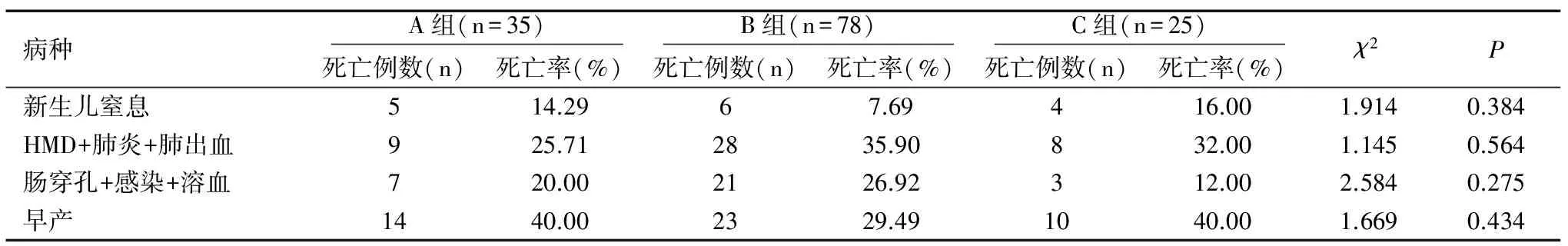
表3 各组新生儿病因死亡率比较结果
3讨论
3.1新生儿转运联合新生儿重症监护室治疗可降低新生儿死亡率
婴儿死亡率是衡量一个国家的政治、经济、文化、卫生、妇幼保健水平的基本指标之一。新生儿死亡约占婴儿死亡的2/3,因此减少新生儿死亡率是关键。NETS是一项由接收医院主动地“把流动的新生儿监护中心送到危重新生儿身边”的双程转运系统,通过有计划、有组织地对基层医院中的高危新生儿进行就地抢救,待病情稳定后再转送NICU,使危重患儿得到更好的救治,从而降低新生儿的病死率[1]。新生儿转运的目的是将高危新生儿妥善地转运到三级医院的监护中心给予更完善的治疗及护理,充分利用优质卫生资源,减少患儿日后并发症及后遗症的发生,降低新生儿病死率。通过专业培训的新生儿医护人员组成的转运团队可对危重症新生儿转运途中病情的变化给予及时有效地处理。
我国自20世纪90年代开展危重新生儿转运工作以来,新生儿转运逐步完善成熟,在发达地区已陆续建立了区域性转运网络。本院是扬州、泰州地区最早成立NICU的医院,并率先建立NETS。本院自2003年底正式启动NETS开展新生儿转运工作,转运范围涉及扬州市及其所辖市县、乡镇以及泰州、兴化、姜堰、安徽天长等地,配备专车、专人转运,救护车配备专业的转运暖箱、便携带式心电监护仪、T-组合复苏器、简易CPAP及快速血糖仪等[2]。2004-2011年NETS共转运751例新生儿至NICU,死亡35例,死亡率为4.90%,比院外非NETS收住NICU新生儿的死亡率(9.64%)明显降低(P<0.05),且低于同等级医院转运死亡率(5.11%)[3]。
3.2转运前疾病病情稳定及转运途中有效监护可降低新生儿死亡率
高危新生儿转运是转出医院、转入医院及患儿家属多方参与的医疗救治过程,涉及多环节合作。转运前危重新生儿的病情稳定至关重要[4],有提倡应用STABLE(sugar,temperature,assisted breathing,blood pressure,lab work,emotional support)的经验,S指维持患儿血糖的稳定;T指保持患儿体温的稳定;A指保证患儿呼吸道通畅;B指维持血压的稳定;L指确保各项实验室指标处于正常值范围;E指情感支持。在STABLE模式下,新生儿转运前应进行完善地评估处置,可降低转运途中的病死率[5]。中国内地新生儿专业发展规划现状调查协作组对109家医院NICU新生儿转运情况进行调查分析,整体途中病死率为0.39‰[6]。本院NETS无途中死亡病例出现。本院定期对所有参加转运的医务人员定期进行业务培训,急救设备如NETS中T-组合复苏器、NCPAP的使用亦逐渐增加。2008-2011年NETS转运至NICU新生儿死亡率(4.26%)比2004-2007年死亡率(9.88%)明显下降。因此,专业的转运团队、先进的设备、新生儿转运技能的合理应用能够提高转运成功率,降低新生儿死亡率[7]。
3.3新生儿转运对新生儿病因无明显影响
本研究结果显示,新生儿主要死亡原因为早产,与相关研究[8]一致。通过NETS转运至NICU、院外非NETS收住NICU、本院产科转入NICU的新生儿病因死亡率并无明显差异。因此,在各级医疗机构对早产儿的救治中,应密切关注各器官系统的发育状况,积极防治并发症,以提高早产儿的存活率。同时,应完善新生儿急救绿色通道,建立区域性孕产妇和新生儿救治中心,落实高危孕产妇和新生儿三级转诊制度,以提高新生儿存活率[9]。
[1]Moreno Hernando J,Thió Lluch M,Salguero García E,etal.Recommendations for neonatal transport[J].An Pediatr (Barc),2013,79(2):117.e1-117.e7.
[2]黄泰,吴明赴,符明凤,等.某院2004-2011年新生患儿转运和非转运住院死亡率分析[J].中国中西医结合儿科学,2015,7(5):462-464.
[3]Kong X Y, Liu X X, Hong X Y,etal.Improved outcomes of transported neonates in Beijing: the impact of strategic changes in perinatal and regional neonatal transport network services[J].World J Pediatr,2014,10(3):251-255.
[4]Rathod D, Adhisivam B, Bhat B V.Transport of sick neonates to a tertiary care hospital, South India:condition at arrival and outcome[J].Trop Doct,2015,45(2):96-99.
[5]中国医师协会新生儿专业委员会.中国新生儿转运指南(2013)[J].中华实用儿科临床杂志,2013,28(2):153-155.
[6]中国内地新生儿专业发展现状调查协作组.中国内地新生儿转运现状调查[J].中华急诊医学杂志,2013,22(5):459-463.
[7]Chang A S, Berry A, Jones L J,etal.Specialist teams for neonatal transport to neonatal intensive care units for prevention of morbidity and mortality[J/CD].Cochrane Database Syst Rev,2015,(10):CD007485.
[8]刘红,黄蕾,毛宝宏,等.甘肃省2004-2011年新生儿死亡监测数据分析[J].中国新生儿科杂志,2016,31(4): 259-262.
[9]Messner H.Neonatal transport:a review of the current evidence[J].Early Hum Dev,2011,87(Suppl 1):S77.
[专业责任编辑:艾 婷]
Clinical analysis of 715 neonates transported by neonatal emergency transportation system in Yangzhou from 2004 to 2011
WANG Fu-dong, WU Ming-fu, FU Ming-feng, LIU Feng, FENG Ling-ling, SONG Xiang-fang, CHEN Yu-ying
(DepartmentofNeonatology,SecondClinicalMedicalCollegeofYangzhouUniversity,FirstPeople’sHospitalofYangzhou,JiangSuYangzhou225001,China)
Objective To evaluate the effect of active regional neonatal emergency transport system (NETS) construction and neonatal intensive care unit (NICU) on improving neonatal treatment level. Methods Through implementation of NETS, neonates admitted to NICU of the First People’s Hospital of Yangzhou from January 1, 2004 to December 31, 2011 were divided into 3 groups, neonates transported to NICU by NETS, neonates admitted into NICU from outside hospital but not transported by NETS, and neonates transferred to NICU from obstetrics department in the hospital. Neonatal mortality rate, cause of death and the differences were analyzed. Results Among 8 168 neonates hospitalized in the hospital from 2004 to 2011, 138 neonates died, and neonatal mortality rate was 1.69%. The neonates were divided into cases before NETS establishment (2004-2007) and cases after NETS establishment (2008-2011) based on time. Neonatal mortality rate in former and later four years was 1.76% and 1.64% respectively. Comparison of mortality rate showed a decreasing tendency but difference had no statistic difference (P>0.05). Mortality rate of neonates transported to NICU through NETS was 4.90%, which was greatly lower than that (9.64%) of neonates transported to NICU from outside hospital without NETS, and the difference had statistical significance (χ2=12.460,P=0.000). But compared to the mortality rate of neonates transferred to NICU from obstetrics department (4.73%), the difference had no statistical significance (P>0.05). Mortality rate of neonates transported to NICU by NETS in later four years (4.26%) was significantly lower than neonatal mortality rate in former 4 years (9.88%), and the difference was statistically significant (χ2=4.869,P=0.027). After establishment of NETS, mortality rate of neonates transported from outside hospital to NICU without NETS was 9.84% and that of neonates transferred to NICU from obstetric department inside the hospital was 3.87%, which were not significantly different from those (9.46%, 5.96%) before establishment of NETS (allP>0.05).The main cause of neonatal death was premature birth and there was no difference in each group. Conclusion NICU improves neonatal emergency treatment management level. NETS can help to reduce neonatal mortality rate.
neonates; neonatal emergency transport system; intensive care units; mortality rate
2016-08-03
王伏东(1977-),男,副主任医师,主要从事新生儿疾病的诊疗工作。
符明凤,主任医师。
10.3969/j.issn.1673-5293.2017.01.012
R722.1
A
1673-5293(2017)01-0032-03
