儿童重症肺炎呼吸道病原与胸部CT影像对应分析
2017-01-16毕朝燕周霞陈卫红杨莉云陈敏
毕朝燕 周霞 陈卫红 杨莉云 陈敏
(贵阳省妇幼保健院, 贵州 贵阳 550003)
△通信作者
儿童重症肺炎呼吸道病原与胸部CT影像对应分析
毕朝燕 周霞 陈卫红 杨莉云 陈敏△
(贵阳省妇幼保健院, 贵州 贵阳 550003)
重症肺炎; 胸部CT; 病原
肺炎是儿童常见病和多发病,重症肺炎为儿童死亡之首因。近年来,随着各种病原感染、抗生素滥用、病原变异及赖药性影响,儿童重症肺炎大大增加。病原诊断是临床正确选择抗生素的重要依据。胸部CT检查因良好的空间分辨率与组织密度分析,常用于重症肺炎的诊断。笔者通过总结不同病原重症肺炎患儿胸部CT影像特征,结合其临床资料和流行病学,早期对部分病原进行初步诊断。
1 材料与方法
1.1 对象
2011年6月至2015年5月呼吸科和PICU确诊的单一病原感染的258例儿童重症肺炎患儿,男155例,女103例,年龄23 d至12岁。儿童重症肺炎诊断标准参见文献[1]。排除标准:医院获得性肺炎;长期使用糖皮质激素或免疫抑制剂者;伴有慢性基础疾病或先天性疾病者;病原检测2种及以上混合感染者;单一病原种类病例数<5例者。
1.2 影像评估
1.2.1 CT扫描 所有病例入院前或入院24 h内行胸部CT平扫,采用GE Brightspeed 16排螺旋CT,儿童模式,扫描参数:管电压100~120 KVP,管电流80~110 mA,曝光时间0.8 s,层厚5 mm,层距3.75 mm;MPR图像后处理,胸部HRCT采用boneplus Edgesuanfa。对不能配合的患儿,检查前使用10%水合氯醛0.5 mL/kg口服镇静。
1.2.2 图像分析 由两名有经验的儿童影像副主任医师对258例患儿的胸部CT影像共同阅片,影像诊断达成一致意见,意见不一致时由两人共同协商。影像诊断指标包括:支气管炎、支气管肺炎、毛细支气管炎、间质性肺炎、节段性肺炎、大叶性肺炎、坏死性肺炎(necrotizing pneumonia NP)、闭塞性细支气管炎(bronchiolitis occlusive BO)。
2 结 果
258例不同病原感染重症肺炎患儿胸部CT诊断结果见表1。
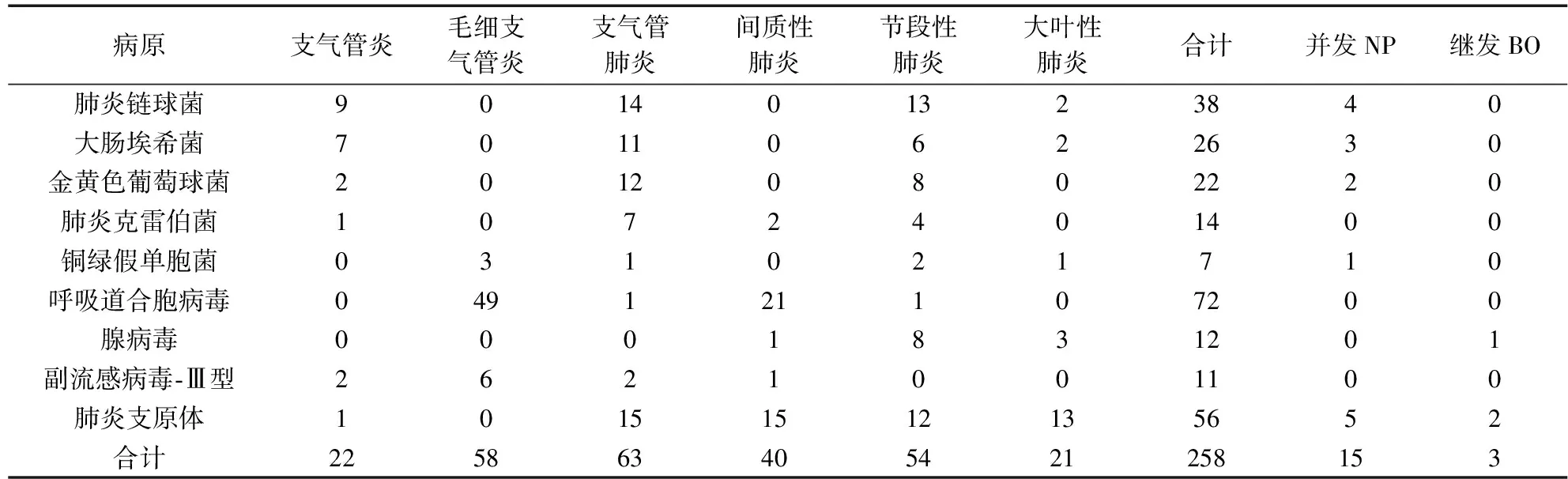
表1 258例不同病原感染重症肺炎患儿胸部CT诊断
肺炎链球菌肺炎(图1)中,10例病灶起自肺叶外周,紧邻胸膜,其中6例病灶向中心扩散;8例胸膜增厚,1例少量胸腔积液,2例中量胸腔积液。金黄色葡萄球菌肺炎(图2)中,2例并发多发肺小脓肿,病灶成斑片、圆形结节状,多位于肺外周,薄壁或厚壁小空洞。肺炎克雷伯菌肺炎(图3)中,3例实变灶膨胀、体积增大。腺病毒肺炎(图4)中,6例实变向心性分布、4例实变成团簇状且密度均匀增高;3例马赛克征,5例支气管壁增厚,4例支气管扩张;10例肺门片状阴影,5例肺门淋巴结增大。肺炎支原体肺炎(图5)中:31例两肺磨玻璃密度影,20例小叶中心结节,15例树芽征,16例支气管壁增厚,10例支气管扩张,5例马赛克征;3例胸膜增厚,5例少量胸腔积液,1例中量胸腔积液,4例大量胸腔积液(积脓);31例肺门片状阴影,5例肺门淋巴结增大。

图1 肺炎链球菌肺炎(实变病灶起自左肺上叶外周,紧邻胸膜,病变向中心扩散;左侧少量胸腔积液) 图2 金黄色葡萄球菌肺炎(两肺胸膜下肺外周多发斑片状、结节状、小空洞病灶,见肺气囊,双侧中量分房、包裹性胸腔积液) 图3 肺炎克雷白杆菌肺炎(右肺上叶后段实变病灶膨胀、体积增大) 图4 腺病毒肺炎(两肺实变向心性分布,成团簇状,密度增高,肺门淋巴结肿大) 图5 肺炎支原体肺炎(右肺下叶见小叶中心结节影、树芽征,左肺见磨玻璃密度影)
3 讨 论
儿童重症肺炎感染病原包括细菌、病毒和肺炎支原体等,不同病原对不同抗生素敏感性不同,因此病原诊断尤为重要。
肺炎链球菌是儿童呼吸道感染常见病原,病理以肺泡炎症为主,细菌侵入肺泡后,形成以小叶、肺泡为单位的支气管炎症;侵犯部分或单个肺叶,以大叶性肺炎最典型;病变可迁延吸收,甚至演变为NP。本组14例表现为沿支气管分布的斑片状、颗粒状阴影的支气管肺炎;15例大叶性与节段性肺炎实变病例中,10例病灶起源于肺叶外周、紧邻胸膜、6例病变向中心扩散,较有特异性[2];4例并发NP,表现为实变病灶中单发或多发无壁、薄壁小空洞。11例胸膜病变,可能是实变多位于肺外周,刺激胸膜炎性渗出所致。赵建设等[2]认为大叶性肺炎多在年长儿,支气管肺炎多在年幼儿,本组病例均是重症,发病年龄多在婴儿期,肺炎类型在年龄上无差异。
大肠埃希菌又称大肠杆菌,过去少见,近年感染率增加。病理为出血性肺炎,肺泡有脓性渗出物,肺坏死少见[3]。本组11例支气管肺炎CT表现为两肺下叶散在斑片状、片絮状影;7例支气管炎在病程早期;6例节段性实变中的1例与2例大叶性肺实变共3例发生了NP,CT表现为在大片实变中,见低密度液化坏死区及大小不一空洞,既往少有报告。因此,大肠埃希菌感染致NP值得临床与放射科医师关注。
根据炎症起源不同,可将金黄色葡萄球菌肺炎分为气管源性和血源性。气管源性炎症蔓延引起肺泡炎性浸润,并迅速扩展为肺段实变、坏死,经支气管排出形成脓腔,单发大病灶多见;同时毛细支气管壁破坏引起活瓣作用,常形成肺大泡或肺气囊,压力过大时,溃破形成气胸或脓气胸;在不同病期,肺部浸润、液化坏死,肺大泡、肺气囊、肺脓肿可不同组合出现。血源性则细菌栓子于肺血管末端形成栓塞所致的小斑片或小结节影,多位于肺叶外周,病变进展为多发圆形结节样脓肿,可形成小空洞,治疗后炎症消散,演变成薄壁空洞。本组12例支气管肺炎表现为沿支气管按肺段分布的片絮、斑片影;8例表现为稍高密度节段性实变。1例血源性表现为肺外周多发结节小脓肿,见薄壁空洞与肺气囊,并包裹性分房胸腔积液,患儿半年前有股骨骨髓炎病史。本组未发现气胸和液气胸病例。
肺炎克雷伯杆菌又称肺炎杆菌,属条件致病菌,近年由于抗生素的滥用,儿童克雷伯杆菌肺炎发病率升高。肺炎克雷伯菌可引起急性爆发性肺泡炎症,累及一个肺段或肺叶,炎性分泌物浓稠,不易排出,病肺常膨胀,容积增大,邻近叶间裂膨凸,密度较高,上叶后段和下叶背段多见;同时,病变发展较快,实变在短期内迅速发展成肺脓肿及坏死性肺炎。本组7例表现为两肺叶散在斑片影的支气管肺炎;4例节段性肺炎,其中3例实变病灶膨胀、容积增大、密度较高,较有特征性。未发现NP,可能与病程早,治疗及时有关。
铜绿假单胞菌也称绿脓杆菌,经呼吸道吸入后,引起坏死性终末支气管和毛细支气管炎,累及邻近肺组织,扩大成肺泡坏死性炎症。早期两肺纹理增多、模糊,肺过度充气;炎症蔓延见沿支气管分布小斑点状、颗粒状、小结节状病灶;炎症迅速融合扩散至肺段或肺叶,形成大片炎性实变。本组3例毛细支气管炎,1例支气管肺炎,2例节段性肺炎,1例大叶性肺炎为不同病期CT表现,其中1例并发NP,并伴中等量胸腔积液。
呼吸道合胞病毒是儿童呼吸道感染最常见的病原,病理改变主要是毛细支气管上皮细胞坏死脱落,粘液分泌物增加,引起纤维素性阻塞性毛细支气管炎。本组49例毛细支气管炎,CT表现肺纹理局限性或普遍性增多、伴弥漫性肺气肿。由于支气管壁及周围单核细胞浸润波及肺泡壁、肺间质导致炎症[4],21例间质性肺炎,CT表现为两肺纹理增多,网点状、点状、磨玻璃样密度影,伴弥漫性或泡性气肿。
腺病毒是一种DNA病毒,感染后沿气管、支气管、细支气管蔓延达肺泡,形成肺实变,而儿童免疫功能不成熟,实变进展融合形成以细支气管为中心的多节段实变,向心性分布明显,其病程中出现肺泡出血性水肿,使其CT上实变密度均匀增高。本组CT表现6例实变向心性分布,4例实变呈团簇状且密度均匀性增高具特异性。10例肺门片状阴影、5例肺门淋巴结肿大,可能与病毒在淋巴组织内繁殖有关。腺病毒感染后损伤细支气管,本组出现小气道病变,其中两肺充气不均8例,马赛克征3例,支气管壁增厚5例,支气管扩张4例,临床追踪复查1例确诊为BO。该组病例胸膜病变少,仅2例少量胸腔积液,1例胸膜增厚,与既往报道[5]不一致,可能与病情、病程差异有关。
副流感病毒-Ⅲ型肺炎病理提示支气管及毛细支气管周围炎性细胞浸润,上皮细胞坏死、脱落和再生,从而引起毛细支气管炎和肺炎。本组6例毛细支气管炎CT表现为肺纹理局限性或普遍性增多、伴弥漫性肺气肿;支气管肺炎2例,表现为支气管周围斑片影,以两下肺叶多见,伴泡性气肿。
肺炎支原体是大小介于病毒与细菌间的微生物。肺炎支原体对气道、肺泡直接损害,引起支气管、细支气管及周围间质浆液性渗出性炎症,导致肺实变[6];同时肺炎支原体参与免疫反应,加重肺实变、淋巴结炎性肿大和胸膜炎性渗出。CT表现包括肺间质与实质炎症,肺门与胸膜改变。本组CT表现为15例间质性炎症、15例支气管肺炎、12例节段性肺炎、13例大叶性实变,肺门淋巴结炎或增大36例,胸膜病变14例。病变严重并发NP5例,4例伴脓胸。本组小气道改变多见,包括磨玻璃密度影31例、树芽征15例、小叶中心结节20例、马赛克征5例。树芽征和小叶中心结节影可单独出现,也可与实变并存,实变早期、进展期和吸收期均可出现。原因可能是肺炎支原体感染后,细支气管和终末细支气管粘膜充血、水肿,肺泡上皮剥落,气道内粘液栓形成堵塞所致。陈欣等[7]研究发现树芽征、小叶中心结节在DNA含量高的病例中出现率高,提示细支气管病变与感染严重程度密切相关,该征象对诊断肺炎支原体肺炎具有重要价值。Reittner等[8]认为HRCT表现结节影和周围同时存在磨玻璃影对诊断肺炎支原体肺炎有较大提示作用。细支气管壁增厚和细支气管扩张出现在病程中晚期。当出现小气道病变马赛克征时,提示须临床追踪复查,警惕BO,本组2例继发BO。
本资料局限性:(1)仅研究了9种病原,样本少于5例和混合感染均未纳入分析(尤其人博卡病毒作为新病原单独感染仅3例故未纳入)。(2)部分病原种类样本较少。(3)纳入对象病程、病期不尽相同。今后我们将进一步加大样本量,动态观察不同病原感染不同病程的不同胸部CT征象。
[1] 中华医学会儿科学分会呼吸学会组.儿童社区获得性肺炎管理指南(上) [J].中华儿科杂志,2013,10(51): 745-752.
[2] 赵建设, 宋丹, 崔若棣, 等. 儿童肺炎影像表现与病原学相关因素的分析[J]. 中国辐射卫生, 2013, 22(5):620-625.
[3] 孙国强.实用儿科放射诊断学[M]. 2版.北京.人民军医出版社, 2011:343-345.
[4] Hall C B, Walsh E E, Long C E, et al. Immunity to and frequency of reinfection with respiratory syncytial virus[J]. Journal of Infectious Diseases, 1991, 163(4): 693-698.
[5] 李燕,何玲 ,陈欣,等.56例儿童重症腺病毒肺炎的胸部CT影像表现特点[J]. 第三军医大学学报.2012,34(6):558-560.
[6] Lebeck M G, McCarthy T A, Capuano A W, et al. Emergent US adenovirus 3 strains associated with an epidemic and serious disease[J]. Journal of Clinical Virology, 2009, 46(4): 331-336.
[7] 陈欣, 何玲, 张官平, 等. 儿童支原体肺炎 64 层 CT 薄层重建及 HRCT 表现特点[J]. 中国医学影像技术, 2010 ,26(8): 1474-1476.
[8] Reittner P, Ward S, Heyneman L, et al. Pneumonia: high-resolution CT findings in 114 patients[J]. European Radiology, 2003, 13(3): 515-521.
R725.6
B
1000-744X(2016)08-0874-03
2016-04-16)
