鼻咽癌颅底骨侵犯SPECT与CT检测对比研究
2017-01-16康国庆吴晓辉
康国庆,侯 磊,吴晓辉
(开封市肿瘤医院,河南 开封475003)
鼻咽癌颅底骨侵犯SPECT与CT检测对比研究
康国庆,侯 磊,吴晓辉
(开封市肿瘤医院,河南 开封475003)
目的:比较单光子发射计算机断层成像术(single-photon emission computed tomography,SPECT)与电子计算机断层扫描(computed tomography,CT)检测鼻咽癌颅底骨侵犯的检测价值,总结诊断经验。方法:选取95例经病理诊断拟行放疗前靶区勾画的鼻咽癌(nasopharyngeal carinoma,NPC)患者,无颅底病变非NPC患者50例,均行SPECT颅底显像、CT检查,对比检测结果。结果:颅底侵犯率77.89%(74/95);SPECT检查真阳性者标准化摄取值(standardized uptake value,SUV)为3.7~14.6,平均6.7;CT检查真阳性者中骨密度增高60.71%(34/56)、骨质内见斑片状高密度影37.5%(21/56),骨质被低密度肿瘤组织破坏、骨皮质中断19.64%(11/56);CT敏感度为75.7%、阴性预测值78.8%低于SPECT诊断95.9%、93.5%,阳性预测值93.3%高于SPECT诊断84.5%,差异有统计学意义(P<0.05);SPECT诊断斜坡敏感度100.00%(26/26)、海绵窦区敏感度85.71%(6/7)均高于CT诊断61.54%(16/26)、14.29%(1/7),差异有统计学意义(P<0.05)。结论:SPECT综合诊断价值更高,尤其是在斜坡处颅底骨侵犯诊断中有较高优势。
鼻咽癌;颅底骨侵犯;单光子发射计算机断层成像术;电子计算机断层扫描
鼻咽癌(nasopharyngeal carinoma,NPC)是临床常见肿瘤之一,在我国两广地区属于高发地区,死亡率高达4~5/10万。鼻咽癌多属于低分化鳞状细胞癌,放射治疗是首选。早期鼻咽癌放疗后5年生存率可达70%~75%,准确定位、分期诊断是提高NPC整体疗效的关键,常用的诊断技术包括电子计算机断层扫描(computed tomography,CT)、单光子发射计算机断层成像术(singlephoton emission computed tomography,SPECT)、MRI等[1]。颅底骨侵犯时NPC常见病理表现,是影响临床分期、治疗计划的重要因素。及早诊断,对于指导放疗设计、选择综合疗法时机,提高NPC整体治疗水平具有重要意义。SPECT骨显像可全身显像、无创伤,被广泛应用于各类恶性肿瘤转移早期检测和辅助诊断;CT是检查颅底病变重要方法,但费用较高。本研究比较 NPC颅底骨侵犯SPECT与CT检测表现,总结诊断经验,现报告如下。
1 对象与方法
1.1 对象 选取2012年6月~2015年3月经病理诊断拟进行放疗前靶区勾画的NPC患者作为研究对象。纳入标准:(1)均在放疗前1周内进行全身显像检查,以及颅底局部显像、CT检查;(2)临床资料完整;(3)明确诊断,无误诊、漏诊。共纳入患者95例,其中男性90例、女性5例,年龄23~72岁、平均44.94岁,初诊64例,复发31例。选取2014年1月~2014年12月,无原发性或继发性骨病,以体检或其他恶性肿瘤转移检查为目的患者50例作为研究对象,均采取同法行颅底局部显像、CT检查。患者的所有检查操作均由同一组医师完成,且知情同意。
1.2 方法 选用飞利浦多排螺旋CT和美国GE公司In-finiaVC HE4型SPECT/CT仪。均行全身前后位加颅底左侧位SPECT骨显像,InfiniaVC HE4系统,采用双探头复合线路技术,全身扫描采用连续采集,床速40~480 mm/s,均匀度<5%,99Tcm峰值136 keV~143 keV。扫描前禁食6 h以上,17例糖尿病患者还需控制血糖,静脉注射99Tcm-MDP 20~30 mCi,饮水500~1 000 mL,2~4 h排尿,3~4 h后显像。全身扫描后,立即行颅底断层扫描,矩阵128×128,帧/6°,颅骨左侧位、右侧位显像90°,将扫描结果传输至工作站处理。CT采用飞利浦多排螺旋CT,140 kV、30 mA,OML为基线向上、向下连续横断扫描,骨窗观察颅骨底部骨质改变,窗宽1 000~2 000 HU,窗位300~500 HU,层厚5 mm×5 mm,部分行冠状、矢状面成像。
1.3 观察指标 SPECT诊断与CT诊断真阳性、假阳性、假阴性、真阴性、符合率。
1.4 判断标准 5年以上资历放射科、核医学科医师采用双盲法诊断。CT诊断:骨密度增高或骨质内见斑片状高密度影、骨质被低密度肿瘤组织破坏、骨皮质中断。SPECT鼻咽颅底区域异常浓聚灶SUV≥2.5则为阳性,<2.5为阴性。病理诊断标准:组织病理学,6个月及以上临床和影像学随访结果。
1.5 统计学处理 数据用SPSS 18.0软件处理,组间比较采用χ2或校正χ2检验,以P<0.05表示差异有统计学意义。
2 结果
2.1 一般情况 95例患者,后经确诊74例患者存在有颅底侵犯。主要侵犯部位:斜坡26例、岩尖20例、蝶骨11例、翼突内外板10例、海绵窦区7例。SPECT检查阳性者82例,其中真阳性者SUV 3.7~14.6,平均6.7。CT检查真阳性者中骨密度增高34例,骨质内见斑片状高密度影21例,骨质被低密度肿瘤组织破坏、骨皮质中断11例。
2.2 诊断效用病理检查存在颅底侵犯的74例患者,将存在颅底侵犯视为真阳性,不存在颅骨侵犯的鼻咽癌患者以及无原发性或继发性骨病、以体检或其他恶性肿瘤转移检查为目的的50例患者(共计71例),不存在颅底侵犯视为为阴性,发现CT的敏感度、阴性预测值低于SPECT(P<0.05),CT的阳性预测值高于SPECT(P<0.05),见表1。

表1 CT与SPECT诊断颅底骨侵犯效用对比
2.2 CT、SPECT真阳性分布 SPECT诊断斜坡、海绵窦区敏感度高于CT(P<0.05),见表2。
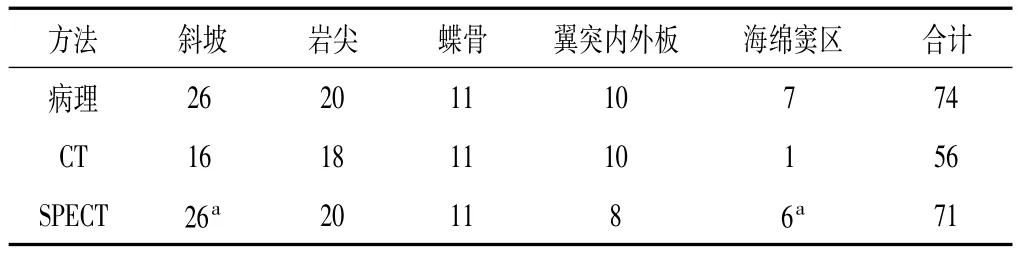
表2 SPECT与CT真阳性分布(n)
3 讨论
鼻咽部解剖结构复杂,与颅底紧密相连,同时鼻咽癌具有较强的侵蚀性,对放射线较敏感,故放射治疗是首选,准确评估局部病灶范围非常关键。颅底骨侵犯是最常见的鼻咽部病理改变,发生率>50%,本研究患者颅底侵犯率77.89%(74/95),这可能与复发患者比重较高。文献报道,对于初诊鼻咽癌患者CT、MRI检测颅底骨侵犯检出率分别为30%~40%、70%~80%,颅底侵犯尚无明确的诊断标准,在一定程度上限制了不同影像学诊断效用比较研究的开展[2]。比较CT、SPECT诊断效用,结果显示 CT敏感度 75.68%、阴性预测值78.82%低于SPECT诊断94.67%、93.55%,阳性预测值96.55%高于SPECT诊断86.59%,SPECT诊断综合效用更高。SPECT诊断鼻咽癌颅骨病变可获得的信息主要包括:(1)肿瘤位置与周围组织管理;(2)肿瘤细胞密度;(3)耐受射线肿瘤细胞空间分布;(4)丧失功能肿瘤细胞空间变化。而CT尽管分辨率较高,但对于骨质未发生形态学改变的早期侵犯检测能力不足,本研究患者许多为初诊者,病程尚短,CT诊断漏诊率较高,同时CT诊断还存在诸多干扰因素,易受患者配合能力影响。SPECT诊断也存在诸多干扰因素,有报道称其对于复发患者检出率较低,可能与放射性元素残留有关[3]。此外,SPECT、CT在不同部位颅底侵犯诊断中效用不尽相同,本研究显示SPECT诊断斜坡敏感度高于CT,这可能与该处早期溶骨性骨破坏型比重较高有关。SPECT诊断海绵窦区侵袭敏感度高于CT,从诊断机制来看,SPECT在诊断非骨形态病变、转移性病变中有优势。
[1] 韩军,张秋航,杨治宇,等.鼻咽癌颅底转移特点的临床研究[J].中国微侵袭神经外科杂志,2014,19(1):18-21.
[2] 韩晶,沈文荣,叶峰,等.鼻咽癌颅底骨质侵犯的CT与MRI检测对比分析[J].肿瘤学杂志,2011,17(1):16-19.
[3] 郑晓鸽,雷智莉,韩钢,等.临床核医学的质量管理[J].山西医药杂志,2012,41(6):628-629.
2015-09-23)
康国庆
