急性肺水肿大鼠肺组织中IL-6,SOD和MDA的变化
2016-12-29贾合磊吉红亮任冬冬卢长青
王 娟,贾合磊,吉红亮,任冬冬,卢长青
(1.河南中医药大学第二临床医学院急诊科,郑州 450002;2.郑州市郑荣医院普内科,郑州 450002)
研究报告
急性肺水肿大鼠肺组织中IL-6,SOD和MDA的变化
王 娟1,贾合磊1,吉红亮2,任冬冬1,卢长青1
(1.河南中医药大学第二临床医学院急诊科,郑州 450002;2.郑州市郑荣医院普内科,郑州 450002)
目的探讨急性缺氧致大鼠急性肺水肿模型肺组织中丙二醛(malondialdehyde,MDA)、超氧化物歧化酶(superoxide dismutase,SOD)和白细胞介素-6(Interleukin 6,IL-6)的变化及其意义。方法成年Wistar大鼠50只,随机分为A组(正常组)、B组(急性肺水肿模型,缺氧24 h)、C组(急性肺水肿模型,缺氧48 h),D组(急性肺水肿模型,缺氧72 h)和E组(急性肺水肿激素治疗组,缺氧72 h)。对B,C,D,E组大鼠腹腔内注射6%氯化氨建立急性肺水肿模型,E组在注入6%氯化氨30 min后经尾静脉给药,给予地塞米松6.0 mg/kg。造模成功后的24 h,48 h,72 h,分别处死4组大鼠,分离大鼠血浆,摘取大鼠肺脏,制备10%肺组织匀浆,用ELISA检测肺组织中MDA、SOD,IL-6和血浆中IL-6的含量和活性。结果B,C,D三组可见大鼠肺组织水肿明显,湿重明显增加,与A组相比,差异有统计学意义(P<0.05)。A组大鼠肺组织无明显充血水肿,肺组织形态大致正常。B,C,D大鼠模型肺组织充血水肿,肺组织间质间隙、肺泡和细支气管内充满含有蛋白质的液体,肺泡内有透明膜形成。且D组大鼠肺组织充血水肿最为明显。而E组大鼠全肺组织水肿普遍较轻,HE染色显示E组大鼠肺组织肺泡融合,间隔较小,水肿液大多已吸收,肺泡内散在少量嗜伊红液体。B组与A组比较,肺组织中MDA,IL-6升高、SOD降低,但差异无统计学意义(P>0.05),随着肺水肿时间的延长,C,D组大鼠肺组织中MDA升高,SOD降低,血浆中的IL-6升高,和A组相比变化明显,差异有统计学意义(P<0.05)。和D组相比,E组大鼠肺组织中MDA降低,SOD升高,血浆中的IL-6降低,差异有统计学意义(P<0.05)。结论急性肺水肿的发生和氧化应激有关,机体抗氧化能力降低、自由基增加是肺水肿发生的重要机制,肺组织中IL-6,SOD和MDA含量对病情变化有指导意义。
急性肺水肿;大鼠模型;丙二醛;超氧化物歧化酶;白细胞介素-6
急性肺水肿是急诊科、心内科及重症医学科的常见的急症之一,其临床表现为:突然出现的严重的呼吸困难,端坐呼吸,伴咳嗽,常咳出粉红色泡沫样痰,病人烦躁不安,口唇紫绀,大汗淋漓,心率增快,两肺布满湿罗音及哮鸣音,严重者还可引起晕厥及心脏骤停[1]。由于急性肺水肿病程凶险,致死率高,因而急性肺水肿的发病机制和病程中的病理生理变化已成为近年来研究的热门领域之一[2]。目前关于急性肺水肿的发病机制尚未完全清楚,但有研究显示,缺氧引起肺血管过度收缩、肺毛细血管通透性增加和肺泡对液体的清除能力降低是急性肺水肿发生的重要机制之一[2]。利用模拟肺组织受损的动物模型,再现人体病理状态和病理生理过程,对于掌握急性肺水肿发生发展、疾病特征和寻求新的治疗途径显得尤为重要。
急性肺水肿的动物模型的建立,目前国内外已有了一定的研究[3]。有研究显示,丙二醛(malondialdehyde,MDA),超氧化物歧化酶(superoxide Dismutase,SOD)和白介素-6(IL-6)的变化可能在缺氧引起的急性肺水肿中发挥了重要作用[4],为明确三者在其中的作用,我们建立了急性肺水肿的大鼠模型,重点研究了急性肺水肿大鼠肺组织中IL-6,SOD和MDA的变化,以明确缺氧在引发急性肺水肿中的作用。
1 材料和方法
1.1 材料和试剂
6%氯化氨购自上海博湖生物科技有限公司,10%乌拉坦,BCA法蛋白测定试剂盒购自武汉能仁医药化工有限公司,SOD、MDA测定试剂盒,大鼠IL-6、ELISA试剂盒均购自武汉博士德生物工程有限公司,多功能酶标仪由美国Sigma公司生产。
成年Wistar大鼠50只,雌雄不限,体重为(200±20) g,购于北京维通利华实验动物技术有限公司【SCXK(京)2012-0006】。随机将50只大鼠分为5组,即A组(正常组)、B组(急性肺水肿模型缺氧24 h)、C组(急性肺水肿模型缺氧48 h),D组(急性肺水肿模型缺氧72 h),E组(急性肺水肿模型激素治疗组),每组10只。
1.3 动物模型的建立和实验程序
无菌操作,在河南中医药大学实验动物中心设施进行【SYXK(豫)2012-0017】。对B,C,D和E组的50只大鼠腹腔内分别注入6%氯化氨(雌鼠:6~8 mL/kg,雄鼠:9~12 mL/kg,购自上海博湖生物科技有限公司),制作急性肺水肿大鼠模型[3]。E组在注入6%氯化氨30 min后经尾静脉给药,给予地塞米松6.0 mg/kg。所有大鼠均自由摄食及饮水,取材前24 h禁食水。正常组同时饲养。由专人统一时间进行取材。B,C,D和E组大鼠分别在氯化氨注入后的24 h,48 h,72 h,用10%乌拉坦腹腔注射麻醉大鼠,肝素抗凝管腹主动脉采血,4℃离心,3000 r/min,离心15 min,分离血浆,分装后-70 ℃冰箱保存待测; 分离并摘取大鼠肺脏,留取左侧肺叶,用于肺含水量的测定,其余肺组织分装在3个冻存管中立刻放入液氮冷冻保存。取右侧肺叶,按照说明书制备10% 肺组织匀浆,分别用于检测肺组织中MDA、SOD,IL-6的含量和活性。
1.4 大鼠肺组织含水率测定
取大鼠左肺用吸水纸吸干表面血迹,迅速称重后放入烤箱内60 ℃烘烤72 h,至质量不再减轻,并计算肺组织干质量。肺组织含水率用[(湿质量-干质量)/ 湿质量×100%] 表示。
1.5 大鼠肺组织病理学检查
将5组大鼠肺组织标本4 μm厚度连续石蜡切片,并行脱蜡,染色,脱水,透明,对切片进行PBS冲洗,最后加入DAB显色液,用苏木素复染色,并用中性树脂封片。封片完毕后将切片放置显微镜下观察大鼠肺组织是否有充血水肿及肺组织间质间隙、肺泡和细支气管情况等。
在小学数学教学中,创设教学情境是有效的教学方式之一,在整个课堂中,情境教学贯穿始末。合理的教学情境能够充分发挥其教学价值,引导学生更好的学习,就像德国学者所说:一把盐巴放在人们面前,很难直接吞下。但是将其放入到菜中,则会使人品味到美味佳肴。只有将教学情境和教学内容有效结合,才能够发挥作用。但是,在实际教学中,情境创设问题过多,则会给学生带来很大的学习压力,增加学生学习负担。创设问题情境主要目的是挖掘问题,引导学生学习解决问题的方法,如果创设过大,那么就会使教学内容变得复杂,学生很难接受,久而久之,学生会对数学学习失去兴趣,产生厌烦心理,对教学效率产生直接的影响[1]。
1.6 大鼠肺组织中的氧化应激指标测定
取右侧肺叶,按照说明书制备10% 肺组织匀浆,检测5组大鼠肺组织中的MDA和SOD等氧化应激相关指标。试剂盒均购自武汉博士德生物工程有限公司,按说明书进行检测。
1.7 ELISA法检测大鼠肺组织和血浆中的IL-6测定
应用ELISA法检测试剂盒检测5组大鼠血浆和肺组织中IL-6的含量,按说明书进行操作。
1.8 统计学分析

2 结果
2.1 各组大鼠肺组织大体和病理学情况
处死5组大鼠模型,取出其肺组织,可见A组对照组大鼠肺组织均匀,无明显肺水肿表现,湿重无明显增加。B,C,D三组可见大鼠肺组织水肿明显,湿重明显增加,与A组相比,差异有统计学意义(P<0.05)。对4组大鼠模型肺组织行HE染色,显示A组大鼠肺组织无明显充血水肿,肺组织形态大致正常。B,C,D大鼠模型肺组织充血水肿,肺组织间质间隙、肺泡和细支气管内充满含有蛋白质的液体,肺泡内有透明膜形成。且D组大鼠肺组织充血水肿最为明显(图1-4)。而E组大鼠全肺组织水肿普遍较轻,未见明显渗出液。HE染色显示E组大鼠肺组织肺间质水肿及炎症细胞浸润程度显著减轻,水肿液大多已吸收,肺泡内散在少量嗜伊红液体(图5)。

图1 A组大鼠模型肺组织:肺泡结构完整,肺泡壁无水肿(HE×100)。Fig.1 Lung tissue of rats in group A: the alveolar structure was complete,and there was no edema in the alveolar wall (HE×100).

图2 B组大鼠模型肺组织:肺充血水肿,肺间质间隙、肺泡细支气管充满蛋白液体(HE×40)。Fig.2 Lung tissue of rats in group B: pulmonary congestion and edema,interstitial spaces of lung,alveolar fluid (HE×40).

图3 C组大鼠模型肺组织:肺充血水肿,肺间质间隙、肺泡细支气管充满蛋白液体(HE×10)。Fig.3 Lung tissue of rats in group C:Pulmonary congestion and edema,interstitial spaces of lung,alveolar fluid filled with protein(HE×10).
2.2 各组大鼠肺组织中MDA和SOD的变化
比较4组大鼠在急性缺氧不同时间其肺组织中MDA、SOD的变化,并与A组做对比,研究结果显示,B组大鼠与A组对照组比较,肺组织中MDA升高、SOD降低,但差异无统计学意义(P>0.05),随着肺水肿时间的延长,C,D组大鼠在缺氧48 h和72 h后肺组织中MDA、SOD和A组相比变化明显,差异有统计学意义(P<0.05)(表1)。经过激素治疗后,E组和D组相比,肺组织中MDA降低、SOD升高,差异有统计学意义(P<0.05)。
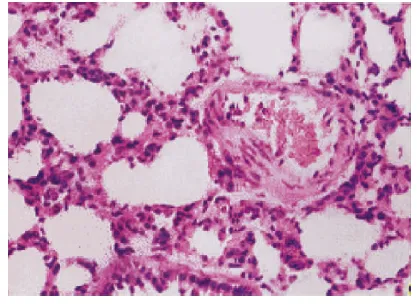
图4 D组大鼠模型肺组织:肺间质明显充血、水肿、增厚、炎性细胞浸润,肺泡腔内渗出物(HE×20)。Fig.4 Lung tissue of rats in group D:Obvious congestion,edema,thickening,inflammatory cell infiltration and alveolar effusion(HE×20).

图5 E组大鼠模型肺组织:肺间质水肿及炎症细胞浸润程度显著减轻。Fig.5 Lung tissue of rats in group E:The degree of edema and inflammatory cell infiltration in lung significantly reduced.
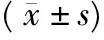
表1 5组大鼠肺组织中SOD和MDA的变化Tab.1 Changes of SOD and MDA in lung tissue of rats
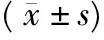
表2 4组大鼠肺组织和血浆中IL-6的变化Tab.2 Changes of IL-6 in lung tissue and plasma of rats
2.3 各组大鼠血浆和肺组织IL-6 变化
比较3组大鼠在急性缺氧导致肺水肿不同时间其肺组织和血浆中IL-6的变化,并与A组进行比较。结果显示,B,C,D组大鼠血浆中的IL-6和A组相比明显升高,差异有统计学意义(P<0.05),B组大鼠与A组对照组比较,肺组织中IL-6有所升高,但差异无统计学意义(P>0.05),随着肺水肿时间的延长,C,D组大鼠肺组织中的IL-6和A组相比升高明显,差异有统计学意义(P<0.05)(表2)。经过激素治疗后,E组和D组相比,肺组织中IL-6明显降低,差异有统计学意义(P<0.05)。
3 讨论
急性肺水肿多发生于急性广泛性心肌梗死、急性心肌炎等,严重高血压、主动脉瓣狭窄或二尖瓣狭窄,感染性心内膜炎、心脏外伤等一系列疾病,其发病迅速,往往会造成心肺功能衰竭,患者致死率高[1,4]。近年来,急性肺水肿的发病率逐渐增高,对于急性肺水肿的患者,重视其的预防和治疗,可明显提高肺水肿患者的存活率,减少后遗症并发症,因而日益引起医学界的重视[5]。
目前认为,急性缺氧造成的肺血管过度收缩、肺毛细血管通透性增加和肺泡对液体的清除能力降低是肺水肿发生的重要机制[6]。有研究显示,急性缺氧可引起氧化应激,后者具有调节炎症反应、减少肺组织NO合成释放和降低肺Na+-K+ATP酶活力等多种生物学作用[7]。缺氧可改变氧自由基/一氧化氮平衡,能通过过氧化物的分解产物引起细胞损伤。因此,测定氧化应激反应中的重要指标:抗氧化酶SOD、脂质过氧化产物MDA 及IL-6 含量或活性可反映机体内脂质过氧化的程度,反映出细胞损伤的程度[8]。
SOD是生物体内重要的抗氧化酶,其具有特殊的生理活性,是生物体内清除自由基的首要物质。当机体自由基产生大幅激增时会很快引起氧化应激,并影响到蛋白质表达等调节、应答机制。在自由基的诱导及机体代偿应激下,细胞或机体会诱导性地增强抗氧化能力,一般会出现一过性SOD水平增高现象[9]。急性肺水肿的患者由于氧化应激,肺组织中的SOD会明显升高。由于肺组织中的炎症反应和氧化应激,肺组织和血浆中的IL-6也会明显升高[10]。MDA是膜脂过氧化最重要的产物之一,它的产生还能加剧膜的损伤,因此,通过MDA了解膜脂过氧化的程度,以间接测定膜系统受损程度以及动植物的抗逆性[11]。这3种指标均可反映机体内过氧化的程度,反映出细胞损伤的程度。
在本研究中,我们比较了3组大鼠在急性缺氧不同时间其肺组织中MDA、SOD的变化,B组大鼠肺组织中MDA升高、SOD降低,随着肺水肿时间的延长,C,D组大鼠在缺氧48、72h 后肺组织中MDA、SOD的变化更加明显,同时,B,C,D组大鼠血浆中的IL-6和A组相比明显升高,C,D组大鼠肺组织中的IL-6和A组相比升高明显,差异有统计学意义。
为了观察肺水肿经治疗减轻后,MDA、SOD和IL-6等指标的变化。我们设计了E组大鼠接受激素尾静脉注射治疗。结果表明,经糖皮质激素治疗后,和D组相比,E组大鼠肺组织水肿普遍较轻,HE染色显示肺组织肺泡融合,间隔较小,水肿液大多已吸收,肺泡内仅散在少量嗜伊红液体。大鼠肺组织和血浆中MDA和IL-6明显下降、SOD升高,提示糖皮质激素对治疗急性肺水肿明显有效。可能的作用是改善毛细血管的通透性,减少渗出,随着肺水肿的改善,MDA等分泌减少,同时因肺组织对MDA具清除作用,故MDA和IL-6明显下降。
糖皮质激素-糖皮质激素受体(GC-GCR)为体内主要的抗炎因子,使多种炎性因子的表达受到抑制,起到抑制炎性反应的作用[12]。实验结果显示,糖皮质激素可抑制刺激性气体所致肺水肿的炎症反应,抑制IL-10、IL-6、IFN-a等炎性因子,早期给予外源性糖皮质激素,可有效增加其与GCR的结合,发挥抗炎效果,减少炎性因子的释放[13-14]。同时,糖皮质激素治疗对全血中SOD活力产生影响,因为在肺水肿时,SOD因对抗缺氧产生的氧自由基以及TXA2、ET等而消耗性减少,经激素治疗后后炎症减轻,SOD活力部分恢复,激素肺脏抗氧化能力增强[15]。
综上所述,肺水肿大鼠肺组织抗氧化能力和相关抗氧化酶活力显著降低,而MDA却显著增加,血浆及肺组织IL-6水平亦显著增加,提示我们氧化应激诱导在急性肺水肿造成的肺组织损伤中可能起到了重要作用。本研究得出的结论提示我们同时检测肺组织和血浆中MDA、SOD和IL-6等的改变对急性肺水肿、病情评估、指导用药及预后提供重要指导,值得在临床工作中普及应用。
[1] Smith WS,Matthay MA. Evidence for a hydrostatic mechanism in human neurogenic pulmonary edema[J]. Chest,1997,111:1326-33.
[2] Theodore J,Robin ED. Pathogenesis of neurogenic pulmonary oedema[J]. Lancet,1975,18(2):749-751.
[3] Minnear FL,Kite C,Hill LA,etal. Endothelial injury and pulmonary congestion characterize neurogenic pulmonary edema in rabbits[J]. J Appl Physiol,1987,63(1): 335-341.
[4] Hamdy O,Maekawa H,Shimada Y. Role of central nervous system nitric oxide in the development of neurogenic pulmonary edema in rats[J]. Crit Care Med,2001,29 (6):1222- 1228.
[5] Lionte C,Sorodoc L,Laba Y. Respiratory syndromes in acute poisoning[J]. Rev Med Chir Soc Med Natiasi,2004,108(3):544-548.
[6] Bur A,Wagner A,Roggla M,etal. Fatal pulmonary edema after nitric acid inhalation[J].Resuscitation,1997,35(1):33-36
[8] Prys-Roberts C. Principles of treatment of poisoning by higher oxides of nitrogen[J]. Br J Anaesth,1967,39(5):432-439.
[9] Parsons PE. Respiratory failure as a result of drugs,overdoses,and poisonings[J]. Clin Chest Med,1994.15(1):93-102.
[10] Theodore J,Robin ED. Pathogenesis of neurogenic pulmonary oedema[J]. Lancet,1975,18; 2(7938):749-751.
[11] 缪捷飞. 益气活血方对大鼠胸部照射肺组织SOD活性、MDA及HP含量的影响[J]. 南通大学学报:医学版,2010,30(4):255-257.
[12] Drobinski G,Eugine M. Exploration Hemodynamique Cardiovasculaire[M]. 1982; Masson,Paris.
[13] Elsayed NM, Gorbunov NV, Mayorga MA,etal.Significant pulmonary response to a brief high-level, nose-only nitrogen dioxide exposure:an interspecies dosimetry perspective[J].Toxicol Appl Pharmacol.2002,184(6):1-10.
[14] 马钧. 急性呼吸窘迫综合征患者糖皮质激素合理使用方案及受体机制[J]. 中国危蕈病急救医学.2003,15(3):680-682.
[15] 徐仁宝.大剂基激素作用的受体机制以及危重病人激素治疗的新策略[J].外科理论与实践,2000,5(2):76-78.
Study on SOD, MDA and IL-6 in a rat model of acute pulmonary edema
WANG Juan1, JIA He-lei1, JI Hong-liang2, REN Dong-dong1, LU Chang-qing1
(1.Emergency department of Henan University of traditional Chinese medicine, Henan 450002, China;2.Department of internal medicine,general hospital,Zheng Rong hospital,Zhengzhou 450002, China)
Objective To investigate Interleukin 6(IL-6),superoxide dismutase (SOD),malondialdehyde (MDA) in lung tissues of a rat acute pulmonary edema model induced by acute hypoxia. Methods 50 adult Wistar rats were randomly divided into group A (normal),B ( acute pulmonary edema,hypoxia for 24 h),C (acute pulmonary edema,hypoxia for 48h),D(acute pulmonary edema,hypoxia for 72 h) and E (dexamethasone treatment,hypoxia for 72h). The model of acute pulmonary edema was established by intraperitoneal injection with 6% ammonium chloride. In group E, dexamethasone (6mg/kg) was injected in tail vein following intraperitoneal injection of 6% ammonium chloride. The rats were killed 24(group B), 48 (C) and 72 hours(D&E) later. Plasma was isolated and lungs were removed. MDA,SOD in lung tissues and IL-6 in plasma were analyzed by ELISA. Results The wet weight of lung tissues were significantly increased in group B, C and D compared to group A(P<0.05). The lung tissues of group A had no obvious congestion and edema,and the morphology of lung tissues was normal(P>0.05). Pulmonary edema,interstitial spaces and alveolar filled fluid can be seen in group B,C,D and transparent membrane formed within alveoli. The lung tissue congestion and edema in group D were the most obvious(P<0.05). The above changes obviously improved in group E. Compared with group A,MDA,IL-6 increased and SOD decreased in lung tissues of group C and D. Compared with group D, MDA was decreased and SOD was increased in lung tissues of group E and IL-6 was also decreased significantly in plasma(P<0.05). Conclusion The occurrence of acute pulmonary edema related to oxidative stress and decreased antioxidant capacity. Increased free radical is an important mechanism of pulmonary edema. SOD,MDA and IL-6 in the lung tissue may be indexes for the prognosis.
Acute pulmonary edema;Rat model;Malondialdehyde(MDA);Superoxide dismulase(SOD);Interleukin 6(IL-6)
王娟(1975-),女,硕士生,讲师研究方向:心脑血管疾病及急危重症的救治。E-mail:m15138690803@163.com。
卢长青(1965-),男,硕士,副教授,研究方向:心血管病及急危重症的急救,急性心梗的介入治疗。E-mail:lcq0217@163.com。
R-332
A
1671-7856(2016)11-0038-05
10.3969.j.issn.1671-7856. 2016.11.007
2016-06-01
