高龄老人血压变化的特点
2016-12-23闫志晖李传松李慧颖付越榕赵子彦
闫志晖 王 敏 李传松 陈 宇 李慧颖 付越榕 赵子彦
(山东省医学科学院药物研究所 山东省抗衰老研究中心,山东 济南 250062)
高龄老人血压变化的特点
闫志晖 王 敏1李传松2陈 宇2李慧颖3付越榕3赵子彦
(山东省医学科学院药物研究所 山东省抗衰老研究中心,山东 济南 250062)
目的 观察高龄老年人血压变化特点。方法 抽取100例≥80岁高龄老年人进行健康问卷调查、诊室和动态血压监测及常规生化检测等。按照中国高血压指南(2010年)推荐诊断标准分析老年人血压状况。结果 高龄老年人中高血压患病率占78%(78/100),居于首位,其中新发现高血压患者人数占38.5%(30/78)。白大衣性高血压11例(11%),隐蔽性高血压31例(31%)。隐蔽性高血压组与持续性高血压组的24 h动态收缩压、舒张压、脉压均高于血压正常组和白大衣性高血压组,而夜间血压下降率低于血压正常组和白大衣性高血压组(均P<0.05),隐蔽性高血压组收缩压、脉压和收缩压负荷低于持续性高血压组(均P<0.05);白大衣性高血压组与血压正常组间无统计学差异(P>0.05)。72例(72%)高龄老年人夜间血压升高,78例(78%)血压昼夜节律呈非杓型曲线模式。结论 高血压在高龄老年人中的患病居于首位,而夜间血压升高和非杓型节律模式是高龄高血压的特点。
高血压;高龄;夜间血压;白大衣性高血压;隐蔽性高血压
2013年国际时间生物医学学会推荐的动态血压监测(ABPM)指南〔1〕特别强调了ABPM可作为成人高血压诊断治疗和心血管及其他高血压相关危险性评估的“金标准”。 ABPM在预测高血压靶器官损害、评估心血管疾病风险和判断长期预后方面较诊室血压和家庭自测血压更具优势,而在诊断白大衣性高血压(WCH)和隐蔽性高血压(MH)以及单纯夜间高血压等方面的作用更是不可替代。目前对高龄老年人(80岁及以上)高血压的诊断、降压治疗的目标和利弊仍然存在争议,并且国内外高龄老年人群中WCH或MH的发病状况和特点的报道较少见。因此,本文观察高龄老年高血压患者24 h血压变化特点。
1 对象与方法
1.1 对象 2011年9月至2012年12月对济南市两个社区卫生服务中心定期就诊的老年健康体检者中选取≥80岁者100例入选研究,排除继发性高血压及病情危重长期卧床者,所有受试对象均明确此次调查目的并签署知情同意书。男63例,女37例;年龄80~92岁,平均(82.4±2.7)岁。根据本次诊室血压与动态血压测量结果以及抗高血压治疗情况,除外6例服用抗高血压药动态血压有效控制者,将其余受试者分成4组:血压正常组11例、WCH组11例、MH组31例和持续性高血压组41例。4组在年龄、体重指数(BMI)、空腹血糖(FPG)、甘油三酯(TG)、肌酐(SCr)、尿素氮(BUN)均无统计学差异(P>0.05),仅MH组总胆固醇(TC)略低于WCH组和持续性高血压组(P<0.05)。见表1。
1.2 诊断标准 按照中国高血压指南推荐诊室血压与动态血压诊断高血压的标准〔2〕,诊断阈值为:诊室血压为140/90 mmHg,动态血压24 h 130/80 mmHg、白天135/85 mmHg、夜间120/70 mmHg。WCH为诊室血压≥140/90 mmHg,而动态血压(24 h、白天、夜间)低于阈值且不服用抗高血压药物者。MH为诊室血压<140/90 mmHg而动态血压(24 h、白天、夜间)超过阈值者。持续性高血压指诊室血压和动态血压均超过阈值,正常血压指未服用抗高血压药物诊室血压和动态血压均低于阈值。服用抗高血压药物,诊室血压和动态血压各参数均降至阈值以下者定义为血压有效控制的高血压患者。


组别n年龄(岁)BMI(kg/m2)FPG(mmol/L)TC(mmol/L)TG(mmol/L)SCr(mmol/L)BUN(mmol/L)血压正常组1182.5±3.621.8±2.85.5±0.55.0±0.81.2±0.587.6±22.35.2±1.2WCH组1182.4±1.623.8±4.16.1±0.65.8±1.31.2±0.681.5±21.25.6±1.4MH组3182.2±3.123.0±3.26.8±2.54.6±1.21)1.4±0.898.3±48.46.8±2.9持续性高血压组4182.5±2.424.1±3.16.1±1.65.4±1.12)1.4±0.792.8±27.66.1±1.7
与WCH组比较:1)P<0.05;与MH组比较:2)P<0.05
1.3 问卷调查 对高龄老年人的一般状况(生活方式、饮食习惯、睡眠状况、烟酒史等)、健康状况(患病史、服药史及家族病史等)等内容进行调查,填写问卷。
1.4 诊室血压测量 采用臂式电子血压计(UA-787,日本A&D,调研前用水银血压计校对)测量。受试者静坐5~10 min后测量其坐位血压,测量3次取平均值作为诊室血压值。
1.5 ABPM 应用ABPM仪(TM-2421型,日本A&D),测量方法为白天6:00~22:00、夜间22:00~6:00每隔 30 min自动测量1次血压,监测期间受试者正常活动。TM-2421ABPM仪的有效读数范围:收缩压(SBP)61~280 mmHg,舒张压(DBP)40~150 mmHg,监测时间>22 h,24 h有效ABPM读数>40次。夜间血压下降率=〔(白天血压均值-夜间血压均值)÷白天血压均值〕×100%,包括SBP下降率和DBP下降率。夜间SBP下降率≥10%且<20%为血压昼夜节律正常(杓型),其余为血压昼夜节律异常(非杓型)。血压负荷用SBP/DBP超过正常参考值上限次数的百分数表示。
1.6 健康查体 身高(m)、体重(kg)、BMI(kg/m2);血液生化,包括FPG、TC、TG、SCr、BUN、心电图。
1.7 统计学方法 采用SPSS20.0软件进行单因素方差分析、q检验和χ2检验。
2 结 果
2.1 健康状况调查 高血压的患病率(78%,78/100)居于首位,其中既往有高血压病史者48例,既往无高血压病史,但本次血压监测动态血压升高者即新发现高血压患者30例(38.5%,其中MH组19例,持续性高血压组11例),高血压的知晓率为61.5%(48/78)。其余患病率从高到低依次为冠心病49%、糖尿病17%、慢性呼吸系统疾病16%、消化系统疾病14%、高脂血症14%、脑卒中9%和肾脏疾病8%。
2.2 血压变化特点 本研究人群高血压患者中38.5%(30/78),其中MH组17例,持续性高血压组13例)为单纯收缩期血压升高(诊室和动态血压的SBP超过诊断阈值)。38例接受了抗高血压药物治疗,治疗率为48.7%(38/78);其中仅6例有效控制了24 h动态血压,有效治疗率仅为15.8%(6/38)。诊室血压以持续性高血压组为最高。动态血压:与WCH组和血压正常组相比,MH组与持续性高血压组的SBP、DBP、脉压均值及血压负荷均升高,而夜间血压下降率下降(均P<0.05);MH组的SBP、脉压均值和SBP负荷低于持续性高血压组(均P<0.05);WCH组与血压正常组之间无统计学差异(P>0.05)。本调研人群中72%夜间血压升高(包括MH组和持续性高血压组所有病例),78%血压昼夜变化模式呈非杓型曲线,各组间差异有统计学意义(P=0.015)。见表2。

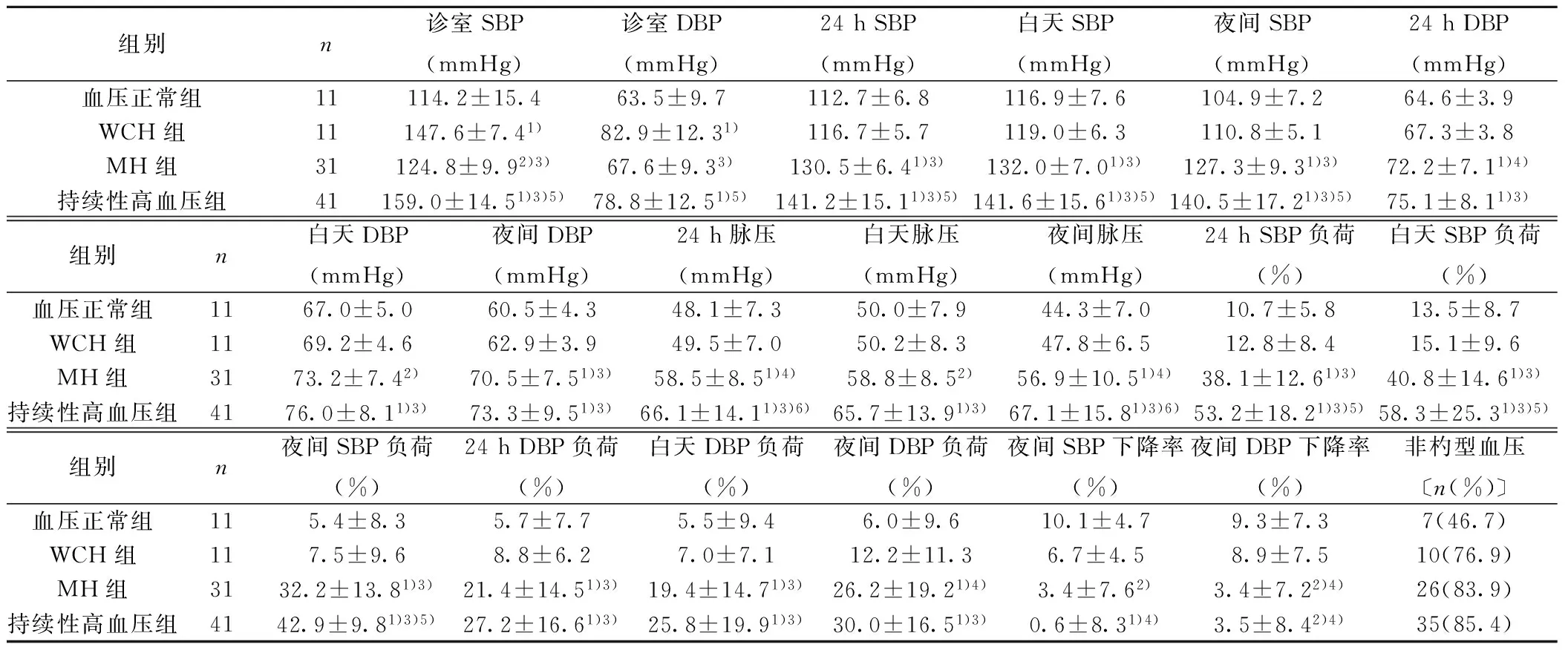
组别n诊室SBP(mmHg)诊室DBP(mmHg)24hSBP(mmHg)白天SBP(mmHg)夜间SBP(mmHg)24hDBP(mmHg)血压正常组11114.2±15.463.5±9.7112.7±6.8116.9±7.6104.9±7.264.6±3.9WCH组11147.6±7.41)82.9±12.31)116.7±5.7119.0±6.3110.8±5.167.3±3.8MH组31124.8±9.92)3)67.6±9.33)130.5±6.41)3)132.0±7.01)3)127.3±9.31)3)72.2±7.11)4)持续性高血压组41159.0±14.51)3)5)78.8±12.51)5)141.2±15.11)3)5)141.6±15.61)3)5)140.5±17.21)3)5)75.1±8.11)3)组别n白天DBP(mmHg)夜间DBP(mmHg)24h脉压(mmHg)白天脉压(mmHg)夜间脉压(mmHg)24hSBP负荷(%)白天SBP负荷(%)血压正常组1167.0±5.060.5±4.348.1±7.350.0±7.944.3±7.010.7±5.813.5±8.7WCH组1169.2±4.662.9±3.949.5±7.050.2±8.347.8±6.512.8±8.415.1±9.6MH组3173.2±7.42)70.5±7.51)3)58.5±8.51)4)58.8±8.52)56.9±10.51)4)38.1±12.61)3)40.8±14.61)3)持续性高血压组4176.0±8.11)3)73.3±9.51)3)66.1±14.11)3)6)65.7±13.91)3)67.1±15.81)3)6)53.2±18.21)3)5)58.3±25.31)3)5)组别n夜间SBP负荷(%)24hDBP负荷(%)白天DBP负荷(%)夜间DBP负荷(%)夜间SBP下降率(%)夜间DBP下降率(%)非杓型血压〔n(%)〕血压正常组115.4±8.35.7±7.75.5±9.46.0±9.610.1±4.79.3±7.37(46.7)WCH组117.5±9.68.8±6.27.0±7.112.2±11.36.7±4.58.9±7.510(76.9)MH组3132.2±13.81)3)21.4±14.51)3)19.4±14.71)3)26.2±19.21)4)3.4±7.62)3.4±7.22)4)26(83.9)持续性高血压组4142.9±9.81)3)5)27.2±16.61)3)25.8±19.91)3)30.0±16.51)3)0.6±8.31)4)3.5±8.42)4)35(85.4)
与血压正常组比较:1)P<0.01,2)P<0.05;与WCH组比较:3)P<0.01,4)P<0.05;与MH组比较:5)P<0.01,6)P<0.05
3 讨 论
WCH和MH在老年人中较为多见〔3,4〕,是老年高血压病理生理变化独特的表现形式。但在临床工作中WCH常被误诊为高血压而给予非必要的药物治疗,MH则由于发病隐蔽常被漏诊而得不到及时医治,加重患者罹患心血管疾病的风险〔5〕。因此正确识别WCH和MH对老年高血压的诊断和治疗有重要意义,而准确的血压监测是实现正确诊断的前提。
传统定义WCH和MH时,多数研究依据的标准是诊室血压和白天血压均值是否超过诊断阈值,很少提及夜间血压情况〔6~8〕。2013年欧洲高血压学会(ESH)和欧洲心脏病学会(ESC)高血压指南中更新夜间血压、WCH和MH的预后意义,提出WCH和MH的诊断标准包括了诊室血压、诊室外或家庭自测血压白天血压均值及24 h动态血压均值三个参数。然而近年来越来越多的研究发现夜间血压均值比白天或24 h血压均值能更好预测心血管疾病危险性的指标,夜间血压均值与夜间血压下降是心血管疾病风险最显著的预测因子,且血压昼夜模式与心血管病危险性密切相关〔9~11〕。因此,本研究在定义WCH和MH时同时考虑了诊室血压、白天血压均值与夜间血压均值及24 h血压均值的情况。
目前关于WCH和MH在80岁以上高龄老年人中流行状况的报道少见,仅一项来自西班牙国内的统计数据显示〔12〕,≥80岁西班牙老人中WCH的发病率为27.6%,MH的发病率为7.0%,但该研究是比较诊室血压与动态血压均值来定义WCH与MH。而本研究与西班牙报道差异较大,提示夜间血压均值在高龄老年人WCH和MH的诊断中具有重要影响,如不考虑其影响,就本调研数据统计而言,58.1%(18/31)MH(单纯夜间血压升高者)被误诊为“血压正常或有效控制者”,而36.6%(15/41)持续性高血压(夜间血压升高者)被误诊为“WCH或有白大衣效应者”。流行病学研究结果显示,MH的心血管事件发生率明显高于血压正常人群和WCH,与持续性高血压患者相似或介于血压正常和持续性高血压患者之间,而关于WCH是否有心血管危险性还存在争议〔3,13,14〕。因此对于WCH、MH和持续性高血压的防治方法亦存在差异,无论是被误诊为“血压正常或有效控制者”的MH患者,还是被误诊为“WCH或有白大衣效应者”的持续性高血压患者,血压得不到有效控制必然加重老人心血管疾病发病风险。本研究提示MH的危险性可能介于持续性高血压与正常血压之间,而WCH的危险性较低。可见,了解夜间血压状况对于高血压诊断和治疗具有重要意义,特别是对高龄老年人群,在作血压正常或WCH诊断时要谨慎。
夜间高血压是MH的一个亚型,国内调研数据患病率超过10%〔15〕。本文结果提示夜间血压升高和非杓型昼夜节律模式在高龄老人中普遍存在,也是高龄老年高血压的特点之一。夜间血压升高,会使靶器官长期处于高负荷状态,特别是老年高血压患者由于其血管反射及血压自动调节障碍,血流动力学储备能力明显降低,易造成血液状态紊乱,引起脑血流量下降,形成脑梗死,从而导致缺血性脑血管事件发生。夜间血压下降率是动态血压监测中反映患者血压昼夜节律性的指标之一,非杓型高血压患者发生靶器官损害(如左心室肥厚、心肌梗死、心脏重构、脑卒中、肾衰竭等)的危险概率增加〔16~20〕。本文提示MH与持续性高血压组的靶器官损害的危险性显著高于WCH组与血压正常组。因此,对于高龄老年人的血压监测与管理,定期动态血压监测与制定个体化时间治疗方案有利于提高高血压诊断率与控制率。
1 Hermida RC,Smolensky MH,Ayala DE,etal.2013 Ambulatory blood pressure monitoring recommendations for the diagnosis of adult hypertension,assessment of cardiovascular and other hypertension-associated risk and attainment of therapeutic goals〔J〕.Chronobiol Int,2013;30(3):355-410.
2 中国高血压防治指南修订委员会.中国高血压防治指南2010〔J〕.中华高血压杂志,2011;19(8):701-43.
3 Franklin SS,Thijs L,Hansen TW,etal.White-coat hypertension:new insights from recent studies〔J〕.Hypertension,2013;62(6):982-7.
4 黄子扬,李维维.关注老年人几种特殊血压类型的识别与处理〔J〕.中华高血压杂志,2013;21(2):101-3.
5 Mancia G,Bombelli M,Facchetti R,etal.Long-term risk of sustained hypertension in white-coat or masked hypertension〔J〕.Hypertension,2009;54(2):226-32.
6 Ohkubo T,Kikuya M,Metoki H,etal.Prognosis of "masked" hypertension and "white-coat" hypertension detected by 24-h ambulatory blood pressure monitoring 10-year follow-up from the Ohasama study〔J〕.J Am Coll Cardiol,2005;46(3):508-15.
7 Gustavsen PH,Høegholm A,Bang LE,etal.White coat hypertension is a cardiovascular risk factor:a 10-year follow-up study〔J〕.J Hum Hypertens,2003;17(12):811-7.
8 姚利萍,龚艳春,郭冀珍.隐蔽性高血压〔J〕.中华高血压杂志,2012;20(3):224-7.
9 Ben-Dov IZ,Kark JD,Ben-Ishay D,etal.Predictors of all-cause mortality in clinical ambulatory monitoring:unique aspects of blood pressure during sleep〔J〕.Hypertension,2007;49(16):1235-41.
10 Fagard RH,Celis H,Thijs L,etal.Daytime and nighttime blood pressure as predictors of death and cause-specific cardiovascular events in hypertension〔J〕.Hypertension,2008;51(1):55-61.
11 Hermida RC,Ayala DE,Mojón A,etal.Decreasing sleep-time blood pressure determined by ambulatory monitoring reduces cardiovascular risk〔J〕.J Am Coll Cardiol,2011;58(11):1165-73.
12 Llisterri JL,Alonso FJ,Gorostidi M,etal.Differences between office and ambulatory control of hypertension in very elderly patients.The cardiorisc-mapapres project〔J〕.Med Clin (Barc),2009;133(20):769-76.
13 Pierdomenico SD,Cuccurullo F.Prognostic value of white-coat and masked hypertension diagnosed by ambulatory monitoring in initially untreated subjects:an updated meta analysis〔J〕.Am J Hypertens,2011;24(1):52-8.
14 Andrikou I,Tsioufis C,Dimitriadis K,etal.Similar levels of low-grade inflammation and arterial stiffness in masked and white-coat hypertension:comparisons with sustained hypertension and normotension〔J〕.Blood Press Monit,2011;16(5):218-23.
15 黄红娟,卢新政.夜间高血压的研究进展〔J〕.中华高血压杂志,2010;18(12):1127-30.
16 Kario K,Shimada K,Pickering TG.Abnormal nocturnal blood pressure falls in elderly hypertension:clinical significance and determinants〔J〕.J Cardiovasc Pharmacol,2003;41(1):61-6.
17 Vasunta RL,Kesaniemi YA,Ylitalo A,etal.Nondipping pattern and carotid atherosclerosis in a middle-aged population:OPERA Study〔J〕.Am J Hypertens,2011;25(1):60-6.
18 Ma JF,Sun JL,Zhao J,etal.Relationship between nocturnal blood pressure variation and silent cerebral infarction in Chinese hypertensive patients〔J〕.J Neurol Sci,2010;294(1-2):67-9.
19 Afsar B,Ozdemir NF,Elsurer R,etal.Renal resistive index and nocturnal non-dipping:is there an association in essential hypertension〔J〕.Int Urol Nephrol,2009;41(2):383-91.
20 Ohkubo T,Hozawa A,Yamaguchi J,etal.Prognostic significance of the nocturnal decline in blood pressure in individuals with and without high 24 h blood pressure:the Ohasama study〔J〕.J Hypertension,2002;20(11):2183-9.
〔2015-04-01修回〕
(编辑 苑云杰/曹梦园)
山东省医药卫生科技发展计划项目(2011QW025)
1 山东中医药大学第二附属医院社区管理科东郊社区卫生服务站
2 济南市妇幼保健院舜玉路办事处社区卫生服务中心
3 山东省医学科学院附属医院特检科
闫志晖(1978-),女,医学硕士,助理研究员,主要从事老年医学研究。
R544.1
A
1005-9202(2016)23-5868-04;
10.3969/j.issn.1005-9202.2016.23.042
