杭州市2014~2015年医院监测多胎出生缺陷情况调查分析
2016-12-22姜李媛朱旭红陶晶顾文平
姜李媛 朱旭红 陶晶 顾文平
杭州市妇产科医院杭州市妇幼保健院,浙江杭州310008
杭州市2014~2015年医院监测多胎出生缺陷情况调查分析
姜李媛朱旭红陶晶顾文平
杭州市妇产科医院杭州市妇幼保健院,浙江杭州310008
目的通过对杭州市2014年1月~2015年12月医院监测多胎出生缺陷发生情况、类型进行分析,为多胎围产儿出生缺陷预防、控制工作提供科学、准确的依据。方法采用流行病学回顾性调查研究方法,按照国家出生缺陷医院监测方案,分析监测医院内出生或引产的围产儿(孕周≥28周),在此期间首次确诊的主要出生缺陷资料。结果纳入监测范围内医院共出生围产儿75 798例,其中合并出生缺陷1529例,总出生缺陷发生率为20.2‰;多胎围产儿3466例,合并出生缺陷112例,发生率为32.3‰。出生缺陷第一顺位为先天性心脏病,多胎围产儿出生缺陷发生率明显高于单胎出生缺陷率,产前确诊率明显低于单胎(P<0.05)。结论规范多胎孕期超声筛查,提高产前筛查及诊断水平,可有效降低多胎出生缺陷发生率。
出生缺陷;多胎妊娠;产前筛查;产前诊断
出生缺陷是指出生时就存在的结构和功能(代谢)方面的异常,往往是导致流产、死胎、死产、新生儿死亡和婴幼儿夭折的重要原因。1988年卫生部将出生缺陷监测工作转为常规工作,1996年1月全国出生缺陷监测纳入全国妇幼卫生监测网络。中国是出生缺陷高发国之一,出生缺陷儿给社会和家庭带来了巨大的经济负担和精神压力。随着我国计划生育政策改变及辅助生殖技术发展,高龄孕妇及多胎妊娠均增多。多胎妊娠的胎儿是高危胎儿,其围生期死亡率、患病率、流产率、胎儿畸形率、染色体异常的风险以及多胎特有并发症的发生率均明显升高。本文通过对杭州市2014年1月~2015年12月医院监测多胎围产儿出生缺陷发生情况、类型进行分析,为多胎围产儿出生缺陷预防、控制工作提供科学、准确的依据,现报道如下。
1 资料与方法
1.1一般资料
收集2014年1月~2015年12月杭州市国家出生缺陷监测医院妊娠满28周(死胎、死产、活产)至产后7 d的围产儿(包括活产儿、死胎死产儿)作为调查对象。根据《中国出生缺陷监测方案》中23类出生缺陷的定义、特征、诊断标准进行诊断,疾病分类按照国际疾病分类标准编码(ICD-10)进行分类。
1.2方法
按照国家出生缺陷监测方案,采用流行病学回顾性调查研究方法,选择杭州市纳入国家出生缺陷监测的9家助产机构,专人(产科、计划生育科、新生儿科医师)负责围产儿出生缺陷个案登记并每季上报至各区妇幼保健院,由各区上报至杭州市妇幼保健院,杭州市每年两次对监测医院进行质量检查,确保出生缺陷无漏报,保障质量。对最后上报的出生缺陷数据进行调查、统计和分析。
1.3统计学方法
采用SPSS19.0统计学软件进行数据分析,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1围产儿一般情况及缺陷发生率
(1)围产儿的一般情况:杭州市2014~2015年监测医院共出生围产儿75798例,出生缺陷1529例,总出生缺陷发生率为20.2‰;单胎围产儿72332例,出生缺陷1417例,发生率为19.6‰,多胎围产儿3466例,出生缺陷112例,发生率为32.3‰。多胎围产儿的出生缺陷发生率明显高于单胎出生缺陷率(P<0.01)。(2)出生缺陷一般情况:出生缺陷中男性发生率明显高于女性,异卵双胎出生缺陷率高于同卵双胎。对于出生缺陷确诊时间,多胎围产儿出生缺陷产前确诊率明显低于单胎。孕母常住地区城镇出生缺陷率高于乡村。见表1、2。
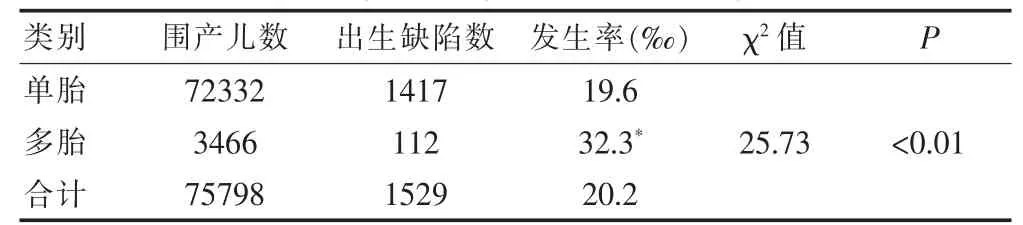
表1 围产儿出生缺陷发生率比较
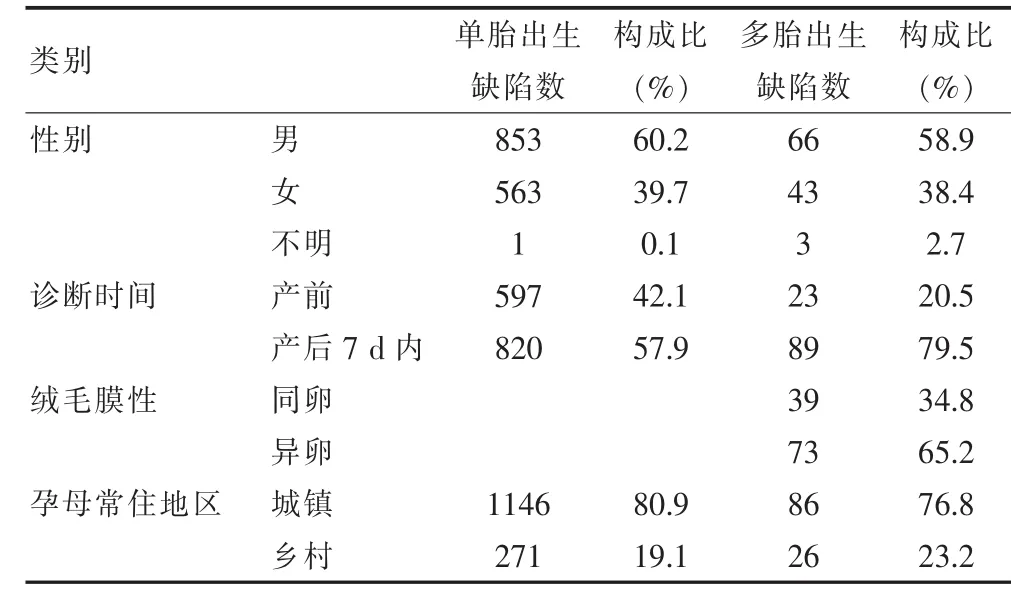
表2 2014~2015年围产儿出生缺陷一般情况
2.22014~2015年医院监测多胎与单胎出生缺陷发生情况比较
出生缺陷第一顺位均为先天性心脏病。多胎出生缺陷发生顺位前五名依次是先天性心脏病、尿道下裂、总唇裂、并指(趾)和多指(趾)及外耳其他畸形。单胎出生缺陷发生顺位第二至五名依次为多指(趾)、并指(趾)、总唇裂、尿道下裂。单胎出生缺陷中有21例唐氏综合征,多胎其他类型出生缺陷中有1例13-三体综合征。见表3。
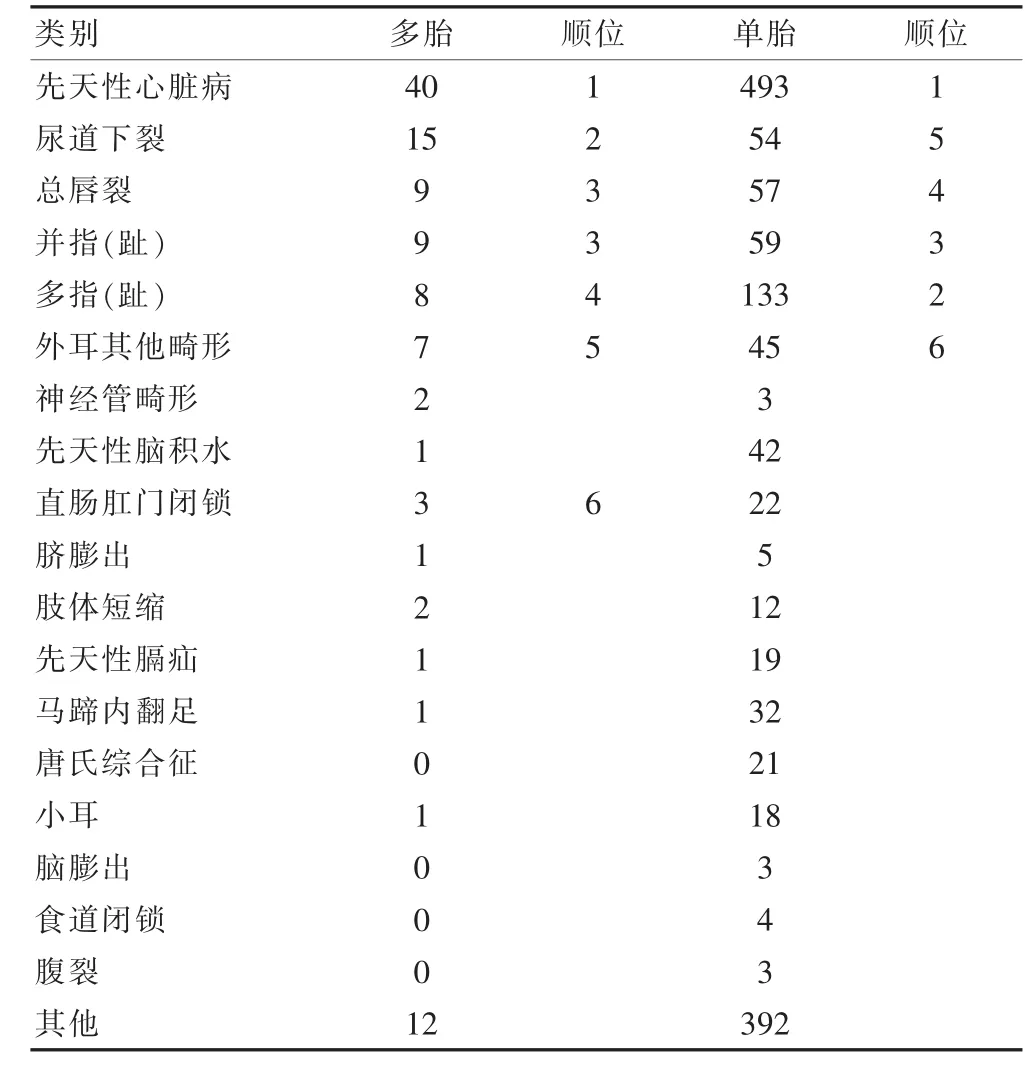
表3 2014~2015年医院监测出生缺陷发生情况比较
3 讨论
1992年,WHO强调把出生缺陷预防作为人类基本保健权利的一个组成部分,出生缺陷监测是出生缺陷综合预防的基础和重要组成部分,围生儿中重大出生缺陷的发生率超过1.5%,围产儿死亡直接或间接的与出生缺陷有关[1]。我国出生缺陷总发生率约为5.6%,且呈上升趋势[2]。2007~2014年间,出生缺陷人群监测和医院监测中,先天性心脏病均呈逐年上升的趋势,总唇裂和神经管缺陷呈下降趋势[3]。
随着国家不断加大力度推行出生缺陷干预工程及胎儿超声检查技术的不断进步,孕前、孕期保健的加强,提升了对胎儿先天性缺陷的检出率,一些严重的出生缺陷如先天性脑积水的发生率逐渐降低,而外耳畸形、尿道下裂等不严重的出生缺陷发病率呈上升趋势。本调查中多胎出生缺陷第一顺位为先天性心脏病,与全国出生缺陷医院监测结果一致,其次为尿道下裂、总唇裂和并指(趾)、多指(趾)。先天性心脏病与妊娠早期病毒感染、接触不良环境、服用药物、吸烟、高龄等因素有关,同时与目前诊断技术提高如彩超的广泛应用有关[4,5]。调查中男性出生缺陷明显高于女性,与国内文献报道一致[6,7],可能与性染色体差异有关。有研究认为,X染色体体积较大,携带的遗传信息多于Y染色体,功能更加复杂,且男性Y染色体体积小,主要功能为性别表达,并且一旦功能受损,无法弥补。此外本调查中孕母居住地为城镇的出生缺陷发生率高于乡村,可能与监测范围内医院大多位于城镇,部分居住乡村孕母选择就近分娩,而未纳入监测范围有关。
目前我国计划生育政策改变及辅助生殖技术发展,高龄孕妇增多,孕妇年龄增长与胎儿染色体异常风险度呈正相关[8,9]。同时多胎妊娠发生率明显增加,单卵双胎染色体异常发生率与单胎相似,但对于双卵双胎,其中一个胎儿染色体异常率为同年龄组单胎妊娠孕妇的2倍[10]。本调查中单胎出生缺陷1417例,发生率19.6‰,多胎出生缺陷112例,发生率32.3‰,双或多胎妊娠的出生缺陷发生率明显高于单胎妊娠,与刘建新等[11]报道一致。
超声检查作为出生缺陷产前干预的重要措施,由于其费用低廉、无创伤性、使用方便、准确率高,是目前应用最广泛的产前检查,被视为产前诊断胎儿畸形的首选方法[12]。双胎妊娠早孕期的超声检查非常重要,可以确定双胎绒毛膜性、相对准确地核实孕周,并且行胎儿颈后透明带(nuchal translucency,NT)测量进行胎儿异常的筛查,可以在早孕期(11~14周)发现联体双胎、无脑儿、全前脑、脑膨出、脑积水、脐膨出、腹壁裂、内脏易位、骨骼发育异常、先天性心脏病等结构异常,约40.8%的异常可以在早孕期发现[13]。妊娠早期超声诊断绒毛膜性的准确性可达96%~100%,妊娠中期则明显减低,约为80%[14]。近年来,临床不断应用规范化双胎早孕期超声筛查,双胎出生缺陷检出的准确率得到提升,并使双胎异常检出时间相对提前,孕妇及围产儿的预后在早期发现和干预的作用下得到较大程度的改善[15]。但孕中晚期仍缺少有效的超声检查及诊断方法,产前确诊率明显低于单胎妊娠。
现阶段孕期产前筛查及产前诊断的主要对象仍然是单胎,没有统一规范并广泛推行双胎的孕期筛查与诊断方法。无创产前筛查技术(noninvasive prenatal testing,NIPT)在单胎妊娠中的筛查已经得到广泛应用,对于21、18、13三体有着“接近于诊断”的检出效果[16]。2014年我国学者对7家医院的189例双胎妊娠病例进行了NIPT筛查,其中9例21-三体综合征,亦表明NIPT在21-三体综合征的检出敏感度和特异度均类似单胎妊娠[17]。Cumow等[18]研究亦表明在双胎妊娠中NIPT筛查技术是可行的,但是由于母血中游离DNA浓度(约为7.4%)低于单胎妊娠(约为10%),导致样本检测成功率低于单胎妊娠。因此,可以推测随着技术的进步,无创产前诊断技术将在双胎妊娠的筛查中起到越来越重要的作用。本调查中单胎出生缺陷产前诊断率42.1%,而多胎产前诊断率仅20.5%,多胎出生缺陷产前确诊率明显低于单胎,提示在出生缺陷的产前诊断方面还有待进一步的提高,因此探讨有效的多胎妊娠产前诊断方法意义重大。
婚前医学检查是有效预防出生缺陷、降低先天残疾儿发生率的重要手段[19,20],因此出生缺陷的预防措施应贯穿于围婚期、孕前期、孕期。早期产前诊断和干预对双胎妊娠孕妇来说具有极为重要的临床意义。要规范多胎孕期超声筛查,提高产前筛查及诊断水平,有效降低多胎出生缺陷发生率,提高人口素质,增加家庭幸福指数。
[1]熊庆,吴康敏.妇女保健学[M].北京:人民卫生出版社,2007:416-417.
[2]中华人民共和国卫生部.中国出生缺陷防治报告2012 [EB/OL].http://www.Moh.gov.cn.
[3]2014年全国出生缺陷人群监测主要结果报告.全国妇幼卫生监测及年报通讯,2016年第3期.
[4]袁静泊,龚方戚,黄先枚,等.围生儿先天性心脏病发病及其危险因素的病例对照研究[J].浙江预防医学,2015,27(3):217-220.
[5]陈梦婕,梁梅英,裴秋艳,等.胎儿先天性心脏病母体相关危险因素的病例对照研究[J].中华围产医学,2012,15(4):211-216.
[6]郝建珍,陈燕杰,耿红,等.北京市东城区1995-2014年出生缺陷分析[J].中国公共卫生,2016,32(4):547-550.
[7]杨旻,汪吉梅,钱蓓倩,等.73 498例新生儿出生缺陷监测分析[J].临床儿科杂志,2015,33(6):553-558.
[8]范建霞,黄荷凤.高龄妇女再生育子代健康风险[J].中国计划生育和妇科,2014,6(7):18-19.
[9]马琴.孕中期产前筛查价值分析[J].中外女性健康研究,2015,23(7):59.
[10]Vink J,Wapner R,Dalton ME.Prenatal diagnosis in twingestation[J].Semin in Perinatol,2012,36(3):169-174.
[11]刘建新,钟柏茂,隗伏冰,等.东莞市2004-2014年出生缺陷调查[J].中国现代医学杂志,2016,26(1):141-144.
[12]罗平,姜凡,顾莉莉,等.早孕期规划化超声检查在胎儿畸形筛查中的应用价值[J].安徽医科大学学报,2015,50(5):657-661.
[13]Syngelaki AL,Chelemen T,Dagklis T,et al.Challenges in the diagnosis of fetal non-chromosomal abnormalities at 11-13 weeks[J].Prenat Diagn,2011,31(1):90-102.
[14]周祎.重视双胎妊娠的早期筛查与后续规范化处理[J].中国产前诊断杂志(电子版),2012,4:1-4.
[15]郭红,张丽萍,尹旭丹,等.彩色多普勒超声诊断胎儿单脐动脉的价值[J].中华超声影像学杂志,2011,20(7):637.
[16]刘俊涛,宋亦军.分子时代的产前筛查[A].郎景和.妇产科学新进展[C].北京:中华医学电子音像出版社,2015:101-102.
[17]Huang X,Zheng J,Chen M,etal.Noninvasive prenataltesting of trisomies 21 and 18 by massively parallel sequencing of maternal plasma DNA in twin pregnancies[J]. Prenat Diagn,2014,34(4):335-340.
[18]Cumow KJ,Wilkins-Haug L,Ryan A,et al.Detection of trip-loid,molar,and vanishing twin pregnancies by a single-nucleotide polymorphismebased noninvasive prenatal test[J].Am J Obstet Gynecol,2015,212:79.
[19]马邦雨,何爱娟.婚前医学检查用于新生儿出生缺陷预防效果探讨[J].实用预防医学,2016,23(3):352-353.
[20]陈冬.试析婚前医学检查对出生缺陷的影响[J].中国医药指南,2016,14(2):49-50.
Investigation and analysis of hospital monitoring of multiple birth defects in Hangzhou from 2014 to 2015
JIANG Liyuan ZHU Xuhong TAO Jing GU Wenping
Hangzhou Gynecology and Obstetrics Hospital,Hangzhou Women and Children's Hospital,Hangzhou 310008,China
Objective To analyze the incidence and types of multiple birth defects monitored in hospitals in Hangzhou from January 2014 to December 2015,and to provide scientific and accurate basis for the prevention and control of birth defects in multiple perinatal births.Methods A retrospective epidemiological survey was conducted to analyze and monitor the perinatal infants who were born or induced in the hospital(gestational age≥28 weeks),and the data of the birth defects initially diagnosed during the period of perinatal birth.Results 75 798 cases of perinatal birth were included in the monitoring scope,including 1529 cases of birth defects,and the total birth defect rate was 20.2‰;multiple births were in 3466 cases,and combined birth defects were in 112 cases,with the incidence of 32.3‰.The first place for birth defects was congenital heart disease.The incidence rate of birth defects in multiple perinatal birth was significantly higher than that in single birth defects,and the prenatal diagnosis rate was significantly lower than that in single birth(P<0.05).Conclusion Standardization of multiple pregnancy screening ultrasound,and improvement of prenatal screening and diagnostic level are able to effectively reduce the incidence of multiple birth defects.
Birth defects;Multiple pregnancy;Prenatal screening;Prenatal diagnosis
R181.3;R174
B
1673-9701(2016)29-0134-03
浙江省杭州市社会发展自主申报项目(2016 0533B36)
(2016-07-23)
