维持性血液透析患者继发性甲状旁腺功能亢进的危险因素
2016-12-21高小芳
高小芳, 常 欢, 陈 航
(1.河北大学, 河北 保定 071000; 2.河北大学附属医院 肾内科, 河北 保定 071000)
维持性血液透析患者继发性甲状旁腺功能亢进的危险因素
高小芳1, 常 欢1, 陈 航2**
(1.河北大学, 河北 保定 071000; 2.河北大学附属医院 肾内科, 河北 保定 071000)
目的: 探讨维持性血液透析患者继发性甲状旁腺功能亢进(SHPT)的相关危险因素。方法:选择行维持性血液透析治疗时间≥3月且病情稳定的尿毒症患者42例,统计患者透析前血钙(Ca)、血磷(P)、钙磷乘积及甲状旁腺激素(PTH)的达标率;根据患者透析前血清PTH水平分为低PTH组(PTH<300 ng/L)和高PTH组(PTH≥300 ng/L),比较两组患者性别、年龄、透析时间、是否患糖尿病及透析前血红蛋白(Hb)、血清铁蛋白(SF)、总胆固醇(TC)、甘油三脂(TG)、脂蛋白a、血清白蛋白(Alb)、前白蛋白(PA)、尿素氮(BUN)、血肌酐(Cr)、尿酸(UA)、二氧化碳结合力(CO2CP)、β2-微球蛋白(β2-MG)、胱抑素C(CysC)、血Ca、血P以及钙磷乘积水平,对有差异的指标进行Logistic回归分析,探讨透析患者发生SHPT的危险因素。结果:42例患者中,血Ca、血P、钙磷乘积及PTH水平达标率分别为33.3%、19.0%、42.9%及33.3%,两组患者中糖尿病、年龄、Alb、Cr、血P以及钙磷乘积比较,差异有统计学意义(P<0.05),其余指标比较差异无统计学意义(P>0.05); Logistic回归分析显示糖尿病、Alb、血P是影响维持性血液透析患者SHPT的独立危险因素,其中糖尿病与SHPT负相关(B=-2.611,P<0.05)。结论:糖尿病、Alb和血P是维持性血液透析患者SHPT的独立危险因素。
血液透析,滤过; 甲状旁腺功能亢进,继发性; 甲状旁腺素; 血磷; 危险因素
继发性甲状旁腺功能亢进(SHPT)是慢性肾脏病(CKD)患者常见的并发症,并且随着CKD的进展而逐渐加重。有研究指出,CKD继发SHPT的重症患者致残率明显高于一般CKD人群,心血管事件发生率及病死率也明显升高[1]。CKD继发SHPT的发生和发展受多种因素影响,本研究通过比较2016年2~10月行常规血液透析治疗的不同甲状旁腺激素(PTH)水平的尿毒症患者的临床资料及透析前的相关血液检查指标,分析血液透析患者发生继发SHPT的危险因素。
1 资料与方法
1.1 一般资料及分组
根据中华医学会肾脏病学分会制定的尿毒症诊断标准,选取2016年2~10月行常规血液透析时间≥3月且病情稳定的尿毒症患者42例,其中男24例,女18例, 25~77岁,平均(54.36±14.33)岁;原发病为慢性肾小球肾炎17例(其中IgA肾病3例),糖尿病肾病17例,多囊肾3例,狼疮性肾炎2例,乙肝相关肾炎1例,原发性急进性肾炎2例。透析时间为4~112月,平均(27.14±21.31)月。所有患者均行血液透析治疗(3次/周, 4 h/次);透析期间参考文献[2]并结合患者情况给予重组人促红细胞生成素、活性维生素D、碳酸钙及铁剂等药物治疗。参照中华医学会肾脏病学分会制定的SHPT诊断标准(PTH≥300 ng/L可诊断为SHPT),将患者分为低PTH组(PTH<300 ng/L)和高PTH组(PTH≥300 ng/L),每组21例。
1.2 观察指标
收集所有患者性别、年龄、透析时间及是否患有糖尿病等一般资料;于血液透析前抽取空腹静脉血,采用比色法检测血红蛋白(Hb),分离血清采用生化仪检测铁蛋白(SF)、总胆固醇(TC)、甘油三脂(TG)、脂蛋白a及白蛋白(Alb);采用化学发光法检测PTH,酶法检测血肌酐(Cr)、尿酸(UA)、尿素氮(BUN)、二氧化碳结合力(CO2CP),免疫比浊法检测β2-微球蛋白(β2-MG)、胱抑素C(CysC)及前白蛋白(PA),采用偶氮砷Ⅲ法检测血钙(Ca),磷钼酸盐法检测血磷(P),计算钙磷乘积。根据文献[2]参考值[血钙84~95 mg/L(2.10~2.37 mmol/L),血磷35~55 mg/L (1.13~1.78 mmol/L),钙磷乘积<4.4,血PTH在终末期肾病控制在150~300 ng/L]分析患者透析前血Ca、血P、钙磷乘积及PTH的达标率[达标率=(达标例数/观察例数)×100%)]。
1.3 统计学处理

2 结果
2.1 血Ca、血P、钙磷乘积及PTH的达标率
42例尿毒症患者血Ca、血P、钙磷乘积及PTH的达标率分别为33.3%、19.0%、42.9%及33.3%,血Ca有64.3%低于目标值,血P 有81.0%高于目标值,钙磷乘积57.1%高于目标范围。见表1。
表1 尿毒症患者血Ca、血P、钙磷乘积及PTH达标情况(n,%)
Tab.1 Serum calcium, serum phosphorus and calcium-phosphorus product and PTH levels in uremic patients

指标达标高低血钙(mmol/L)14(33.3) 1(2.4)27(64.3)血磷(mmol/L)8(19.0)34(81.0)0(0.0)钙磷乘积(mmol/L)18(42.9)24(57.1)0(0.0)PTH(ng/L)14(33.3)16(38.1)12(28.6)
2.2 一般资料及相关血液指标
结果显示,两组患者中糖尿病、年龄、Alb、Cr、血P、钙磷乘积水平比较有统计学意义(P<0.05),其余指标比较差异无统计学意义(P>0.05),见表2;提示糖尿病、年龄、Alb、Cr、血P、钙磷乘积可能是维持性血液透析患者SHPT的相关危险因素。
2.3 继发SHPT的相关危险因素
将糖尿病、年龄、Alb、Cr、血P、钙磷乘积作为变量与PTH水平进行多因素Logistic回归分析,结果显示糖尿病、Alb、血P是维持性血液透析患者SHPT的相关危险因素(P<0.05),其中糖尿病与SPTH负相关。见表3。
表2 两组尿毒症患者的一般资料及相关血液指标
Tab.2 Clinical data and related blood indicators between the two groups

指标尿毒症患者低PTH组高PTH组χ2/tP性别(男/女,例)13/811/100.3890.533糖尿病(否/是,例) 9/1216/5 4.8420.028年龄(岁)60.52±10.8948.19±14.923.0600.004透析时间(月)28.52±25.2325.76±17.030.4160.680Hb(g/L)98.37±14.0396.28±16.820.4380.663SF(μg/L)101.25±103.66159.36±322.69-0.7860.437TC(mmol/L)4.24±1.004.14±0.910.3220.749TG(mmol/L)1.52±0.821.58±0.91-0.2310.819脂蛋白a(mg/L)307.77±223.96183.44±176.132.0000.052Alb(g/L)36.86±2.75 39.36±2.78 -2.9340.006PA(mg/L)322.30±109.15332.23±62.66 -0.3610.720BUN(mmol/L)28.46±5.24 29.21±6.21 -0.4200.677Cr(μmol/L)908.22±298.161108.4±293.80-2.1920.034UA(μmol/L)418.21±76.98 419.34±64.66 -0.0510.959CO2CP(mmol/L)18.82±2.11 19.03±3.10 -0.250.804β2-MG(mg/L)48.86±14.3053.96±20.07-0.9480.349CysC(mg/L)7.89±1.708.01±2.10-0.2260.823Ca(mmol/L)2.02±0.172.05±0.21-0.5120.612P(mmol/L)1.91±0.342.74±0.56-5.8170.000钙磷乘积(mmol/L)3.85±0.765.62±1.33-5.2830.000
表3 继发SHPT多因素Logistic回归分析
Tab.3 Multivariate logistic regression analysis of secondary SHPT
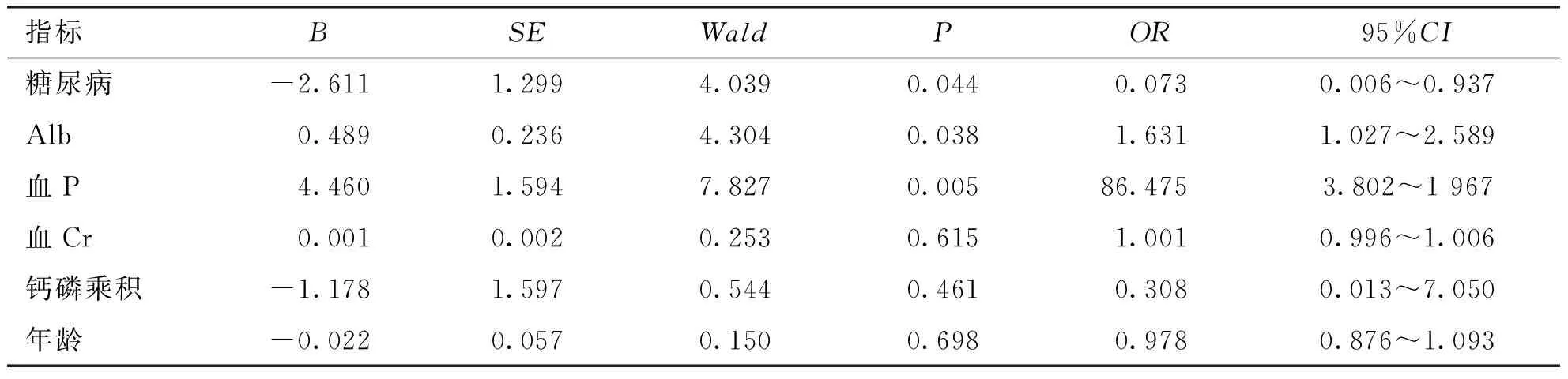
指标BSEWaldPOR95%CI糖尿病-2.6111.2994.0390.0440.0730.006~0.937Alb0.4890.2364.3040.0381.6311.027~2.589血P4.4601.5947.8270.00586.4753.802~1967血Cr0.0010.0020.2530.6151.0010.996~1.006钙磷乘积-1.1781.5970.5440.4610.3080.013~7.050年龄-0.0220.0570.1500.6980.9780.876~1.093
3 讨论
SHPT是矿物质代谢紊乱的重要表现类型之一,最常见于慢性肾衰竭的患者。过高的血PTH不仅可导致肾性骨病、肌力减退和肌萎缩,顽固性皮肤瘙痒、皮肤溃疡和组织坏死,还可引起异位钙化、神经系统异常、贫血以及心血管疾患等,长期重症SHPT还可导致Sagliker综合征(sagliker syndrome,SS),严重影响肾衰患者的生活质量[3]。
本研究结果显示在慢性肾衰竭维持性血液透析患者中,血Ca、血P及PTH达标率分别为33.3%、19.0%及33.3%,与透析预后及实践模式研究(DOPPS)3(50.4、49.8%、31.4%)和DOPPS 4 (56.7%、52.6%、29.6%)的结果相比,血Ca、血P达标率偏低而PTH达标率接近[4]。我国血液透析患者高磷血症患病率为57.4%,血P控制达标率为38.5%[5]。磷代谢紊乱是慢性肾脏病矿物质和骨异常(CKD·MBD)的中心环节,CKD·MBD的起始、进展和恶化均与磷代谢障碍密切相关,血P升高可直接和间接刺激甲状旁腺分泌PTH增多,引起SHPT[6]。本研究结果与文献[5]结果比较,患者血P患病率高,而血P达标率低,并且血P是SHPT的独立危险因素,与文献报道一致[7-8]。
本研究还发现,维持性血液透析SHPT与患者年龄、血Cr、钙磷乘积有关。有研究表明,老年透析患者随着年龄的增长,机体老化严重,性激素分泌减少,PTH抑制更加严重,引起低转化性骨病[5,9-10]。Logistic回归分析显示,糖尿病、Alb是SHPT的独立危险因素,糖尿病与SHPT呈负相关,这与卢元等[11]的研究结果一致。糖尿病持续时间越长,糖、脂代谢紊乱程度越重,血糖越难控制[12]。宋机光等[13]研究指出,类胰岛素样生长因子-1(IGF-1)与糖尿病的发生和血糖控制密切相关,糖尿病透析患者由于合并多种器官的损害和心脑血管病、易发生低血糖等并发症,整体血糖水平较高,促使低IGF-1水平和低转运性骨病的发生。Wahl等[14]通过对3756例CKD患者PTH的研究发现,由糖尿病导致肾功能不全患者血清PTH水平显著低于其他疾病引起肾功能不全患者。透析患者透析过程中能量消耗,常常存在营养状况问题,田军等[9]研究发现低Alb是老年维持性血液透析患者继发性甲状旁腺功能减退的独立危险因素;王海燕等[1]在对重症SHPT患者并发SS综合症的相关因素的研究中,指出高血清Alb是SS的保护因素,本研究结果也证实了这一观点。
综上,糖尿病、Alb和高磷血症是维持性血液透析患者SHPT的相关危险因素。本研究中血Ca、血P达标率低,间接反映了多数透析中心中共同存在的问题,加强对维持性血液透析患者相关危险因素的管理,或许可使维持性血液透析患者获益。但本次研究为单中心、小样本、非随机的对照研究,且仅分析了影响SHPT的相关因素,笔者将进一步进行相关研究,为进一步提高患者的生存质量提供理论依据。
[1] 王海燕,刘桂凌,王菊,等. Sagliker综合征相关危险因素分析[J].中华肾脏病杂志, 2015(10):749-754.
[2] 张斌.慢性肾脏病- 矿物质和骨代谢异常治疗进展[J].中外医疗, 2014(16):194-198.
[3] 贾彦诺,高志华,徐然东,等.慢性肾衰竭继发性甲状旁腺功能亢进的相关因素分析及治疗[J]. 中国老年学杂志, 2015(11):3182-3184.
[4] 陈虎,王德光,钱光荣,等.安徽省维持性血液透析患者矿物质和骨异常现状调查[J].中华肾脏病杂志, 2015(7):509-515.
[5] 杨福燕,魏崇一,宋娟.老年维持性血液透析患者矿物质代谢相关影响因素分析[J].中华老年医学杂志, 2015(10):1094-1098.
[6] 田艳.慢性肾脏病-矿物质和骨异常的发病机制与治疗进展[J].国际移植与血液净化杂志, 2015(5):7-10.
[7] 李冀,陆芸.慢性肾衰竭伴甲状旁腺激素升高的相关因素分析[J].医药前沿, 2014(3):235-236.
[8] 李雪锋,李建秋,周薇薇.透析患者血钙血磷代谢紊乱的危险因素分析[J].浙江中医药大学学报, 2012(2):147-149.
[9] 田军,路建饶,易扬,等.老年血液透析患者甲状旁腺功能异常及其影响因素的研究[J].中国血液净化, 2012(6):303-306.
[10]郑华,孙艺,纪镇华.尿毒症血液透析联合血液灌流清除铁调素研究[J].中国实用内科杂志, 2014(6): 615-616.
[11]卢元,胡晓舟,张瑾,等.维持性血液透析患者继发性甲状旁腺功能亢进相关因素分析[J].实用医学杂志, 2015(16):2684-2687.
[12]叶珂杏,范良敏.2型糖尿病合并缺血性脑卒中临床特点及相关危险因素分析[J].贵州医科大学学报, 2016(10):1231-1234.
[13]宋机光,赵战云,李萌萌.IFG-1与糖尿病透析患者多发低转运性骨病的关系[J].潍坊医学院学报, 2015(3):229-231.
[14]Wahl P,Xie H,Scialla J,et al.Earlier onset and greater severity of disordered mineral metabolism in diabetic patients with chronic kidney disease[J].Diabetes Care, 2012(5):994-1001.
(2016-07-13收稿,2016-10-30修回)
中文编辑: 吴昌学; 英文编辑: 刘 华
Risk factors Associated with Secondary Hyperparathyroidism in Maintenance Hemodialysis Patients
GAO Xiaofang1, CHANG Huan1, CHEN Hang2
(1.HeibeiUniversity,Baoding071000,Hebei,China; 2.DepartmentofRenalMedicine,theAffiliatedHospitalofHebeiUniversity,Baoding071000,Hebei,China)
Objective: To explore the risk factors of secondary hyperparathyroidism (SHPT) in maintenance hemodialysis patients with uremia. Methods: 42 patients with uremia undergoing more than 3 months of maintenance hemodialysis whose condition was stable were selected for this study. The compliance rate of predialysis serum calcium (Ca), serum phosphorus (P), calcium-phosphorus product and parathyroid hormone (PTH) in these patients were recorded. According to the predialysis serum PTH levels, the patients were divided into low PTH group (PTH<300 ng/L) and high PTH group (PTH≥300, ng/L). The comparison was conducted between the two groups in terms of gender, age, duration of dialysis,diabetic symptoms, predialysis hemoglobin (HB), serum ferritin (SF), total cholesterol (TC), triglyceride(TG), apolipoprotein A, serum albumin(ALB), prealbumin (PA), urea nitrogen (BUN), serum creatinine (Cr), uric acid (UA), carbon dioxide combining power (CO2CP), β2-microglobulin (β2-MG), Cystatin C (CysC), serum calcium (Ca), serum phosphorus(P), and the level of calcium-phosphorus product. Logistic regression analysis was conducted to investigate the risk factors of SHPT in uremic patients. Logistic regression analysis was conducted to investigate the risk factors of SHPT occurring in the patients with uremia. Results: The compliance rate of serum calcium, serum phosphorus, calcium-phosphorus product and PTH were 33.3%, 19.0%, 42.9% and 33.3% in the 42 patients. The differences in diabetes, age, ALB, Cr, serum phosphorus, calcium-phosphorus product between the two groups of patients were statistically significant (P<0.05), and the differences in other indicators between the two groups of patients were not statistically significant (P>0.05). Logistic regression analysis showed that diabetes, ALB, serum phosphorus were independent risk factors of SHPT in uremic patients with maintenance hemodialysis, in which diabetes and SHPT were negatively correlated with SHPT. Conclusion: Diabetes mellitus, serum albumin and serum phosphorus are independent risk factors of SHPT in uremic patients of maintenance hemodialysis.
hemodialysis,filtration; hyperparathyroidism,secondary; parathyroid hormone; serum phosphorus; risk factors
河北大学医学学科专项资金建设项目(2012B3001)
�� E-mail:chenhang65@sina.com
时间:2016-11-15 网络出版地址:http://www.cnki.net/kcms/detail/52.1164.R.20161115.1757.020.html
R459.5; R589.5
A
1000-2707(2016)11-1330-04
10.19367/j.cnki.1000-2707.2016.11.021
