双侧外伤性幕上颅内血肿46例手术治疗体会
2016-12-21章国海过宓张铖吕庆伟
章国海 过宓 张铖 吕庆伟
双侧外伤性幕上颅内血肿46例手术治疗体会
章国海 过宓 张铖 吕庆伟
双侧外伤性幕上颅内血肿是指颅脑CT检查示双侧幕上颅内各有1个及以上非连续性血肿,往往病情危重,若不及时诊断、处理,易引起较高的病死率和伤残率。笔者就2012年7月至2014年7月双侧外伤性幕上颅内血肿46例手术治疗体会总结如下。
1 临床资料
1.1 一般资料 本组46例患者中男33例,女13例,年龄18~71(40.7±10.61)岁;致伤原因:车祸伤35例,坠落伤9例,打击伤2例;术前格拉斯哥昏迷评分(GCS)3~5分7例,6~8分13例,9~12分23例,≥13分3例;术前单侧瞳孔散大5例,双侧瞳孔散大3例。根据入院时头颅CT检查结果分成3组,即一侧血肿需即刻手术、对侧暂无手术指征15例(A组),双侧血肿均需手术4例(B组),双侧血肿均暂无手术指征27例(C组)。
1.2 手术治疗情况 A、B组19例患者中意识一直清楚或逐渐清楚4例,3h后复查头颅CT示血肿明显减小、中线移位改善,继续予保守治疗并取得成功;其余15例意识不清者即行急诊单或双侧开颅血肿清除术和去骨瓣减压术。C组27例患者均进ICU,予止血、护脑营养神经输液治疗;予伤后3、6、24、72h复查头颅CT;每0.5h评估意识和GCS,若有躁动、尿失禁、癫痫发作或频繁呕吐发生,随时复查头颅CT;其中22例出现单或双侧血肿进行性增大或迟发性脑内血肿,转行急诊开颅清除血肿术,部分加行去骨瓣减压术。3组患者手术治疗情况,见表1。
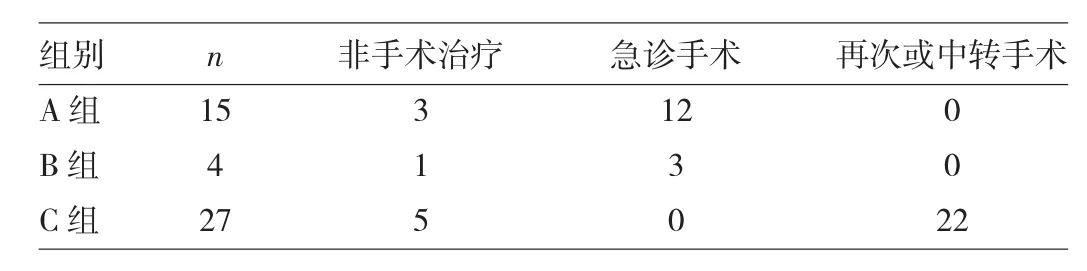
表1 3组患者手术治疗情况(例)
若GCS≤8分、幕上血肿量>30ml、中线移位>0.5cm、脑基底池受压或血肿量不大而间接占位效应明显,应予立即手术治疗。若有脑疝,先行脑疝侧开颅术;若无脑疝,脑受压明显侧先行手术,双侧幕上血肿量均较大时则行双侧同时开颅血肿清除术;有脑疝且广泛脑挫裂伤、术中脑膨出者行主侧去骨瓣减压术。若术中发生急性脑膨出,排除麻醉和过量补液等因素后,立即护送复查头颅CT,及时处理减压性血肿,术后24h内常规复查头颅CT。
1.3 术后恢复情况 按伤后6个月Glasgow昏迷评分结果[(1)恢复良好:恢复正常生活,尽管有轻度缺陷;(2)轻度残疾:可独立生活,能在保护下工作;(3)重度残疾:日常生活需要照料;(4)植物生存;(5)病死],9例非手术治疗患者均恢复良好,其中4例有手术指征但意识改善明显。37例手术治疗患者中,恢复良好15例,轻度残疾14例,重度残疾6例,病死(含主动出院)2例。3组患者术后恢复情况,见表2。

表2 3组患者术后恢复情况(例)
2 讨论
颅内双侧多发性血肿的受伤机制多数是减速性或旋转性损伤[1],多见于车祸伤,病情危重且变化快,目前国际上无统一标准,易致残或致死。相关文献报道15%~22%的颅内血肿是多发性,其中60%发生在不同部位,40%发生在同一部位[2]。总结双侧外伤性幕上颅内血肿病例特点,有以下4个方面:(1)多为车祸伤,伤情急重,受伤机制复杂;患者往往既有着力部位、对冲部位的损伤,还存在着剪力性损伤;(2)病情变化快,稳定后易再次出现血肿增大;(3)CT检查结果示颅内有多发脑挫裂伤、散在出血点或小血肿、明显骨折线延及窦部或与硬脑膜动脉走行交叉者,应高度警惕迟发性血肿的可能;(4)单侧急诊开颅术后易引起对侧减压性血肿。
在争分夺秒的手术治疗过程中,结合患者具体情况及时选择合适的手术指征、手术时机和手术方式,对于减少术中脑膨出造成的继发性损害、改善患者预后十分重要,具体总结如下。手术指征的选择:(1)若GCS≤8分、幕上血肿量>30ml、中线移位>0.5cm、脑基底池受压或血肿量不大而间接占位效应明显者,应予手术治疗;(2)双侧颅内血肿患者往往存在严重的脑挫裂伤,而脑内血肿散在,计算单个血肿量只有数毫升或十几毫升,但累计血肿量往往>30ml,因此对于双侧多发颅内血肿患者的手术指征建议适当放宽。若应用大剂量脱水药物但患者意识障碍程度仍进行性加重,复查头颅CT示环池明显缩小甚至闭塞者,需立即行手术治疗[4];(3)应结合观察血肿大小和患者意识,本组4例范围较广的硬膜下血肿患者在密切观察下,血肿明显减小,保守治疗获得成功。但是应注意部分急性硬膜下血肿患者因血肿向四周扩散、变薄或向蛛膜下腔扩散与脑脊液混合而发生血肿“自动消散”的情况[3],然而复查头颅CT示血肿无明显吸收或中线移位无改善,结合意识下降情况,应予急诊开颅手术。手术时机的选择:(1)手术指征明确者,建议即行手术治疗;(2)对薄层硬膜下血肿范围较大、存在散在多发挫裂伤灶、中线移位、意识尚清、GCS>9分者,建议仔细询问、分析患者受伤机制后,在动态观察下复查头颅CT,若GCS下降即行手术治疗。术前应考虑到术中颅内填塞压力梯度的改变可能会加重或诱发对侧损伤部位的出血;(3)对中线移位不明显、GCS>9分的双侧额叶血肿,若血肿增大易引起大脑镰疝,因此对于单或双侧血肿较大伴水肿明显者,建议早期行双侧额叶血肿清除术;如血肿无手术指征,建议动态严密观察下保守治疗,一旦出现意识下降,及时中转手术。手术方式的选择建议遵循先做颅内压较高侧手术的原则:(1)若有瞳孔散大且排除视神经或动眼神经损伤后明确为脑疝者,先做瞳孔散大侧手术;(2)对于中线结构明显移位的双侧颅内血肿,先做移位明显侧手术,若中线移位不明显则先做脑挫裂伤、脑内血肿明显侧手术;(3)对于存在一侧硬膜外血肿且对侧硬膜下或脑内血肿者,双侧血肿相差不大且无脑疝时,建议先行硬膜外血肿清除术;(4)双侧血肿均较大或伴有广泛脑挫裂伤者,中线结构可表现无移位,但双侧脑室及脑池显示不清,可根据具体情况予双侧开颅手术,行清除血肿和去骨瓣减压术;(5)双侧瞳孔散大者一般手术效果较差,若无明显低血压,一般选择损伤重、血肿量多的一侧先开颅,体位许可的话,最好双侧同时开颅抢救。
此外,手术操作中需注意以下4个方面内容:(1)术中急性脑膨出是最常见、最严重的并发症,常规处理有过度换气[5]、加强脱水等,此外建议加快手术速度,迅速清除血肿及碎裂的脑组织,妥善止血后去除骨瓣,立即关颅,行对侧血肿清除术,以防止因脑膨出时间过长而造成大脑表面的桥静脉嵌顿,从而引起继发性脑梗死;(2)根据CT血肿范围设计骨瓣要足够大,骨窗底部尽量靠近颅底;(3)打开硬膜前常规先做好悬吊,并缓慢打开硬膜,防止快速降低颅内压后产生对侧减压性血肿;(4)若术中脑组织不断膨出,在排除麻醉和气道原因后,结合患者受伤机制、术前CT特点与术中情况综合分析可能迟发血肿部位,并采取延长切口、钻孔探查、快速关颅复查CT等方式明确诊断,不主张切除脑组织行内减压[6]。
综上所述,对于双侧外伤性幕上颅内血肿患者,建议临床上密切观察病情变化,定时动态复查头颅CT,以便及时选择合适的手术时机、手术方式,以提高患者生存率,改善预后。
[1]向欣,李玉明,刘沣,等,外伤性双侧颅内血肿60例诊治[J],贵阳医学院学报,2006,31(3):271-272.
[2]周建宏,陆爻忠.196例外伤性多发性颅内血肿的治疗和预后分析[J].中国急救复苏与灾害医学杂志,2011,12(24):216-218.
[3]林宽,谢才兰,罗玲,等.外伤性幕上急性硬膜下血肿患者的分型治疗效果观察[J].山东医药,2014,54(44):69-71.
[4]楚燕飞,郑鲁,刘妍,等.双侧外伤性颅内血肿的手术治疗体会[J].中国临床神经外科杂志,2010,14(11):1152-1153.
[5]OertelM,Kelly D F,Lee J H,et al.Efficacy of hyperventilation,blood pressure elevation,and metabolic suppression therapy in controlling pressure after head injury[J].J Neurosurgery,2002,97(5): 1045-1053.
[6]张雷,孙传正,何永生.双侧开颅不同手术时机与方式治疗外伤性多发性颅内血肿的效果分析[J].实用医院临床杂志,2011,8(2):84-86.
2015-07-30)
(本文编辑:陈丹)
312400 嵊州市中医院神经外科(章国海、张铖);嵊州市人民医院神经外科(过宓、吕庆伟)
章国海,E-mail:523243050@qq.com
