保留左副肝动脉的D2胃癌根治术1例
2016-12-12董来荣郑雪勇张斌忠冯联忠
李 斌,董来荣,郑雪勇,张斌忠,章 波,冯联忠
病例报告
保留左副肝动脉的D2胃癌根治术1例
李 斌,董来荣,郑雪勇,张斌忠,章 波,冯联忠
胃癌根治术;左副肝动脉;手术技巧
1 临床资料
患者男性,63岁。1年前无明显诱因出现上腹部隐痛不适,无放射性疼痛,能忍受,无返酸嗳气,无恶心呕吐,无呕血、咯血,无黑便、鲜血便,无头晕乏力,与饮食无明显关系,未予诊治。1年来体质量下降5 kg,近半年来上腹部隐痛不适逐渐加重。近几天出现恶心,呕吐少量胃内容物,无呕血,无黑便、鲜血便。当地医院电子胃镜检查示“胃窦部占位:胃癌?慢性萎缩性胃炎”,胃镜活组织标本病理检查结果示“胃窦小弯中-低分化腺癌”,诊断为“胃窦癌”。体格检查:无贫血貌,全身未扪及肿大浅表淋巴结。腹部无胃肠型及蠕动波,腹软,无压痛及反跳痛,肝脾肋下未触及,未扪及肿块,Murphy征阴性,震水音阴性,移动性浊音阴性。肠鸣音无异常。直肠指检未及肿块,指套染血阴性。血常规、肝肾功能(血清天冬氨酸氨基转移酶:19 IU/L、丙氨酸氨基转移酶:22 IU/L)、大便常规、尿常规、血凝分析等实验室检查基本正常,大便隐血试验阴性。肿瘤标志物检查:鳞状细胞癌相关抗原(6.10 ng/mL)、癌胚抗原(7.29 ng/mL)偏高。胃镜活组织标本经我院病理科会诊,诊断为“胃窦中-低分化腺癌”。腹部增强CT检查示胃窦壁局部胃壁结节状凹陷,可疑小溃疡,其他脏器未见转移病灶。将腹部增强CT行血管CT三维成像,见胃左动脉发出一粗大左副肝动脉(图1)。胸部X线片检查、心电图、心脏彩色多普勒超声、动态心电图及肺功能检查未见明显异常。术前诊断为胃窦癌。
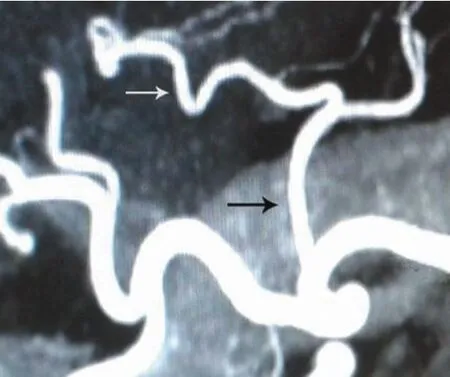
图1 腹部血管CT三维成像示胃左动脉发出一粗大左副肝动脉,白色箭头所指左副肝动脉,黑色箭头所指胃左动脉
完善术前检查,无明显手术禁忌,2011年9月10日在全麻下行保留左副肝动脉的D2胃癌根治术。术中探查,肝脏、胆囊、脾脏、双肾、结肠、腹腔、盆腔、网膜等未见转移性结节,胃窦部小弯侧可扪及约3.0 cm×2.0 cm大小肿块,未侵出浆膜。肝固有动脉在肝门部分为较大的右肝动脉和细小的左肝动脉,胃左动脉(直径约5.0 mm)发自腹腔干,其主要分支变异的左副肝动脉(直径约3.0 mm)沿左肝下缘进入肝脏(见图2),距胃左动脉起始处约4 cm开始发出4支小动脉(直径约0.2~1.5 mm)进入胃壁,冠状静脉为3支小静脉经左肝下缘汇入肝门部门静脉。行远端胃癌根治术(远端胃大部切除、毕-Ⅰ式吻合、D2淋巴结清扫术),彻底清扫胃左动脉旁淋巴结。沿主干离断结扎胃支,保留变异的左副肝动脉。紧贴肝侧切断肝胃韧带,沿胃小弯清扫第1、3组淋巴结至拟切除胃平面,顺利施行手术。术后予禁食、制酸等对症支持治疗。术后第1 d复查血常规WBC 11.20×109/L,中性粒细胞百分数79.4%,超敏C反应蛋白,肝肾功能(血清天冬氨酸氨基转移酶19 IU/L、丙氨酸氨基转移酶21 IU/L)、血凝分析等基本正常。术后第5 d复查血常规等正常范围,逐步恢复为普通饮食,恢复顺利,无肠瘘、腹腔内感染及肺部感染等术后并发症发生。术后标本病理检查:大体标本胃窦部小弯侧不规则溃疡型肿块,直径约3.0 cm,未穿透浆膜。镜下胃小弯侧溃疡型中分化腺癌、部分为印戒细胞癌(3.0 cm×2.3 cm),浸润至浆膜层,胃小弯侧淋巴结(0/11)及大弯侧淋巴结(0/18)未见癌转移,网膜及两端切缘(-)。免疫组织化学检查,AE/AE(+),Vimentin(-),Hepper-1(+),CEA(+),EMA(+),EGFR(-),Ki-67(70%),P53(+),TOPOⅡ(40%)。根据2010年NCCN胃癌指南分期为胃窦癌(pT3N0M0ⅡA期)。
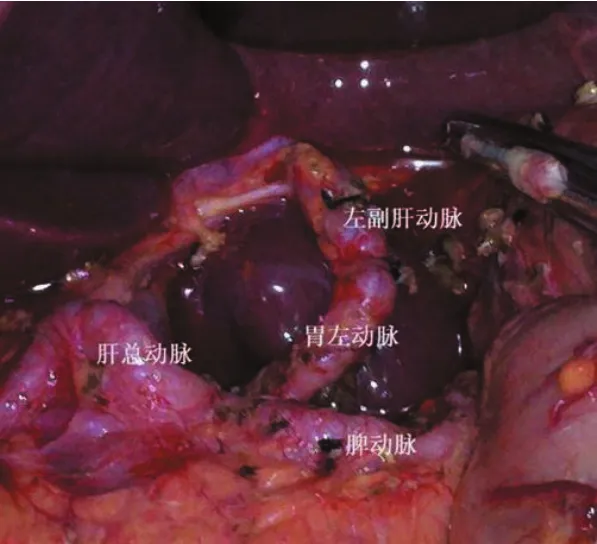
图2 直径约3.0 mm左副肝动脉起自胃左动脉,沿左肝下缘进入肝脏
患者于2015年10月复查血常规、肝肾功能等在正常范围,无化疗禁忌,按FOLFOX方案行化疗1次,后因个人及家庭经济等原因未继续化疗。出院后随访4年余,进食良好,无腹痛腹胀,无便血黑便等不适,复查血常规、肿瘤指标、肝肾功能等基本正常,腹部B超、胸部X线检查无复发、转移征象。
2 讨论
胃癌是全球常见的消化道恶性肿瘤[1],我国胃癌的发病率和病死率位居所有恶性肿瘤的前位,具有分期晚、复发率高及预后差的特点。经过国内外学者共同努力,对胃癌的治疗逐渐形成以手术、化疗、放疗、生物免疫疗法及靶向药物等的综合治疗模式,使胃癌的整体疗效有所提高。外科手术仍然是胃癌的首选治疗方法,随着对胃癌外科手术治疗的经验教训的分析和总结及对胃癌基础研究的深入,现代胃癌外科手术治疗建立在解剖学和肿瘤生物学的基础上,使胃癌的手术治疗更合理规化,更符合个体化治疗理念。在胃癌外科手术中,胃周血管的处理是手术治疗的关键步骤之一,胃周血管解剖学的变异是必须面对处置的问题,如左副肝动脉,其通常发自胃左动脉,在临床上并不少见。D2胃癌根治术是进展期胃癌手术治疗的基本术式[2]。D2胃癌根治术是根据胃癌的部位,作胃大部分切除或全胃切除,清扫相应的第1、2站淋巴结,根据具体情况清扫部分第3站淋巴结,一般不包括邻近脏器的联合切除,其中淋巴结清扫是手术的重点和难点。根据第3版日本胃癌治疗指南规定,近端胃癌D2根治术清扫区域淋巴结为第1、2、3、4sa、4sb、7、8a、9、10及11组,远端胃癌D2根治术清扫区域淋巴结为第1、3、4sb、4d、5、6、7、8a、9、11p及12a组,全胃D2根治术清扫区域淋巴结为第1、2、3、4sa、4sb、4d、5、6、7、8a、9、10、11及12a组[3]。因此,不论胃癌原发病灶的位置,第7、8、9三组淋巴结均属于淋巴结清扫范围。在进展期胃癌淋巴结转移规律中研究发现,腹主动脉周围淋巴结转移阳性率第7组为81.6%,第8a组为65.4%,第9组为60%[4]。因此,D2胃癌根治术必须对胃左动脉、肝总动脉和腹腔动脉干周围的淋巴结进行彻底清扫,起始段均应裸化,清除各血管周围的淋巴结和其他疏松组织。对于胃左动脉,一般从腹腔动脉起始处切断结扎,将胃左动脉全段与小网膜及其中淋巴结连同胃整块切除,以达到D2淋巴结清扫的要求。
肝动脉是肝脏的重要营养动脉,正常肝脏的血液量由肝动脉提供的仅占约20%~30%,但肝动脉内压力高,达16 kPa(120 mmHg),氧张力高达80%,含氧量丰富,故肝脏需氧量的60%~80%由肝动脉提供。肝动脉阻断20 min肝细胞即有明显损伤,阻断60 min有不可逆性损害。肝左动脉全部或部分起自胃左动脉,即为迷走肝左动脉或左副肝动脉,为先天性变异。随着对胃癌、肝肿瘤等疾病研究的深入,特别是血管造影诊断和介入放射治疗的开展,其临床价值及意义日益重要。20世纪60年代,Michels[5]首次对肝动脉变异情况做了详尽研究,根据肝动脉解剖分为Ⅰ~Ⅹ型。Gruttadauria等[6]对701例肝动脉的解剖研究发现,正常解剖(MichelⅠ型)占57.8%,肝动脉变异占42.2%,其中替代或副左肝动脉起自胃左动脉(MichelⅡ型)为11.6%。肝左动脉与肝右动脉在肝门附近及肝包膜下有丰富的吻合支,但没有确定发现在肝内肝动脉分支之间存在吻合支,侧支循环的建立有一过程,在一侧肝动脉血管阻断的情况下,会引起肝功能损害。Shinohara等[7]对50例有左副肝动脉的胃癌手术患者进行研究发现,保留左副肝动脉组术后第1 d及第3 d的血清天冬氨酸氨基转移酶、丙氨酸氨基转移酶水平明显低于切除左副肝动脉组,而第7组淋巴结的清扫个数、死亡率及5年生存率无明显差异。
胃癌术前应对胃周血管进行评估,行胃周血管CT三维成像,了解胃周血管情况及有无变异。术中应警惕血管变异的可能性,要仔细解剖,辨别清楚后再离断血管。如术中发现变异的粗大左副肝动脉或迷走肝左动脉,应裸化胃左动脉,保留左副肝动脉或迷走肝左动脉,既达到淋巴结清扫的目的,又能防止肝功能损伤、肝左叶缺血坏死及梗塞等并发症的发生,使患者术后能顺利康复。5-Fu、替吉奥、奥沙利铂等是胃癌化疗方案中常用药物[8-9],需在肝功能无损伤的情况下使用,故保留左副肝动脉或迷走肝左动脉有利于术后顺利行化疗等综合治疗。对于合并有肝硬化或肝功能损伤者,术中保留左副肝动脉或迷走肝左动脉对术后的康复及术后行化疗等综合治疗的顺利进行显得尤为重要。
[1]Forman D,Burley VJ.Gastric cancer:global pattern of the disease and an overview of environmental risk factors[J].Best Pract Res Clin Gastroenterol,2006,20(4):633-649.
[2]Sasako M,Sano T,Yamamoto S,et al.D2 lymphadenectomy alone or with para-aortic nodal dissection for gastric cancer[J].N Engl Med,2008,359(5):453-462.
[3]胡祥.日本《胃癌治疗指南》(第3版)解读[J].中国实用外科杂志, 2010,30(1):25-30.
[4]詹文华,韩方海,何裕隆,等.进展期胃癌腹主动脉旁淋巴结转移规律及其清扫对临床结局的影响[J].中华胃肠外科杂志,2006,9 (1):17-22.
[5]Michels NA.Newer anatomy of the liver and its variant blood sup⁃ply and collateral circulation[J].Am J Surg,1966,112(3):337-347.
[6]Gruttadauria S,Foglieni CS,Doria C,et a1.The hepatic artery in liver transplantation and surgery:vascular anomalies in 701 eases [J].Clin Transplant,2001,15(5):359-363.
[7]T.Shinohara,S.Ohyama,T.Muto,et a1.The significance of the aberrant left hepatic artery arising from the left gastric artery at cu⁃rative gastrectomy for gastric cancer[J].Eur J Surg Oncol,2007,33 (33):967-971.
[8]Spiliotis J,Zoras O.Adjuvant S-1 chemotherapy for gastric cancer and peritoneal wash[J].World J Surg,2011,35(2):468-471.
[9]周一,黄镜,杨林,等.奥沙利铂联合替吉奥在胃癌术后辅助化疗中的安全性分析[J].中华肿瘤杂志,2012,34(11):860-864.
(收稿:2016-05-06 修回:2016-07-12)
(责任编辑 司呈泉)
R735.2
A
1007-6948(2016)04-0404-03
10.3969/j.issn.1007-6948.2016.04.031
浙江省嘉兴市科技技术局科技计划项目(2015AY23027)
嘉兴学院附属第二医院肿瘤外科(嘉兴 314000)
冯联忠,E-mail:drfeng99@sina.com
