腹内压改变在重症急性胰腺炎伴肠屏障功能障碍患者中的临床意义
2016-12-07余静喜谷欣
余静喜,谷欣
(惠州市第三人民医院,a.普外科,b.ICU,广东 惠州 516000)
腹内压改变在重症急性胰腺炎伴肠屏障功能障碍患者中的临床意义
余静喜a,谷欣b
(惠州市第三人民医院,a.普外科,b.ICU,广东 惠州 516000)
目的 研究腹内压与重症急性胰腺炎伴肠屏障功能障碍相关性,探讨腹内压变化对重症急性胰腺炎伴肠屏障功能障碍患者病情与预后的评价价值。方法 选择重症急性胰腺炎伴肠屏障功能障碍患者60例,其中将腹内压≤12 mmH2O的13例患者设为无腹内高压组,将腹内压>12 mmH2O的32例患者设为腹内高压组,将腹内压≥20 mmH2O 并且伴发新的器官功能衰竭患者15例设为腹腔间隔室综合征组;运用膀胱测压法对其腹内压进行监测,探讨腹内压与肠屏障功能障碍的相关性,观察接受手术治疗的患者在术前及术后腹内压与肠屏障功能障碍标志物血清内毒素与尿 L/M 比值之间的变化,计算腹内压变异率、急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)与Ranson评分相关性及其对病死率的预测价值。结果 无腹内高压组、腹内高压组与腹腔间隔室综合征组的肠屏障功能障碍标志物内毒素与尿 L/M 比较差异有统计学意义(P<0.05),其中以腹腔间隔室综合征组最高,无腹内高压组最低。经相关性比较,腹内压和内毒素(r=0.225,P=0.032)和尿 L/M比较,差异有统计学意义(r=0.187,P=0.046)。与术前比较,本组36例行手术治疗的患者中存活的33例患者术后的第3天患者的腹内压、内毒素与尿 L/M均明显减少(P<0.05)。采用Pearson相关性分析,腹内压变异率和APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05),APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05)。腹内压变异率对患者病死率预测值,即ROC曲线下面积达93.58%,略高于APACHE Ⅱ评分ROC曲线下面积89.58%,两者比较差异无统计学意义(P>0.05),但与Ranson评分ROC曲线下面积82.32%比较差异有统计学意义(P<0.05)。结论 重症急性胰腺炎伴肠屏障功能障碍能够引发腹内高压与腹腔间隔室综合征,而腹内高压与腹腔间隔室综合征也会促进肠屏障功能发生损伤。腹内压变化能够反映出重症急性胰腺炎伴肠屏障功能障碍患者病情程度及预后情况,有助于尽早实施干预治疗。
腹内压;重症急性胰腺炎;肠屏障功能障碍;APACHE Ⅱ评分
重症急性胰腺炎属于一种比较常见的外科急腹症,此病起病急、病情进展快[1],如果没有得到及时有效的治疗,则可诱发机体心、肺、 肾、胃肠等重要器官发生功能障碍和全身炎症反应综合征,进而致使重症急性胰腺炎患者发生死亡[2]。腹内压在临床上是指稳定条件下机体封闭腹腔里面的压力,如果腹内压升高则可引发腹内高压,严重者可以诱发腹腔间隔室综合征[3]。腹内压与肠屏障对重症急性胰腺炎患者的病理及临床预后均会产生一定的影响。目前,关于腹内压升高对重症急性胰腺炎伴肠屏障功能影响的研究报告尚少。本研究则对腹内压改变在重症急性胰腺炎伴肠屏障功能障碍患者中的临床意义进行了探讨,从而为临床重症急性胰腺炎伴肠屏障功能障碍患者的早期干预及治疗提供有价值的参考。
1 资料与方法
1.1 一般资料 选择2015年5~11月惠州市第三人民医院收治的符合临床诊断标准的重症急性胰腺炎伴肠屏障功能障碍患者60例,其中男38例,女22例;年龄31~76岁,平均年龄(57.4±7.5)岁;腹内压平均值(22.5±9.5)mmH2O;行手术治疗36例,非手术治疗24例。将腹内压≤12 mmH2O的13例(21.7%)患者设为无腹内高压组,将腹内压>12 mm H2O的32例(53.3%)患者设为腹内高压组,将腹内压≥20 mmH2O 并且伴发新的器官功能衰竭患者15例(25%)设为腹腔间隔室综合征组[4]。本研究经惠州市第三人民医院医学伦理委员会批准,患者均签署知情同意书。
1.2 方法 患者入院确诊的当日采用经膀胱内压测定的方法[5]实施腹内压测量。对于需要手术治疗的患者则在术前及术后第3天再次测量腹内压。对患者抽取适量的静脉血标本,运用鲎试剂偶氮基质染色法对患者的血清内毒素进行测定。留取患者 6 h的尿液,使用高效液相色谱法测定患者的尿 L/M 比值。对于需要接受手术治疗的患者在其术前与术后第3天则对上述指标进行复查。计算腹内压变异率、急性生理与慢性健康评分Ⅱ(APACHE Ⅱ)与Ranson评分相关性及其对病死率的预测价值。腹内压变异率=( 第3天平均腹内压-第1天平均腹内压)/第 1天平均腹内压×100%[6]。

2 结果
2.1 腹内压与肠屏障功能障碍标志物的相关性 无腹内高压组、腹内高压组与腹腔间隔室综合征组的肠屏障功能障碍标志物内毒素与尿 L/M 比较差异有统计学意义(P<0.05),其中以腹腔间隔室综合征组最高,无腹内高压组最低,见表1。经相关性比较,腹内压和内毒素(r=0.225,P=0.032)和尿 L/M(r=0.187,P=0.046)呈显著正相关。

表1 腹内压与肠屏障功能障碍标志物的相关性±s
2.2 腹内压与肠屏障功能障碍标志物术前及术后变化情况 本组36例行手术治疗的患者有3例在术后第3天死亡,最终存活的33例患者纳入术前及术后进行比较。与术前比较,术后的第3天患者的腹内压、内毒素与尿 L/M均明显减少(P<0.05),见表2。
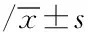
表2 腹内压与肠屏障功能障碍标志物术前及术后变化情况
2.3 腹内压变异率、APACHE Ⅱ与Ranson评分相关性及其对病死率的预测价值 采用Pearson相关性分析,腹内压变异率和APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05),APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05),见表3。腹内压变异率和APACHE Ⅱ、Ranson评分对患者病死率预测值见图1。从图1可知,腹内压变异率对患者病死率预测值,即ROC曲线下面积达93.58%,略高于APACHE Ⅱ评分ROC曲线下面积89.58%,两者比较差异无统计学意义(P>0.05),但与Ranson评分ROC曲线下面积82.32%比较差异有统计学意义(P<0.05)。
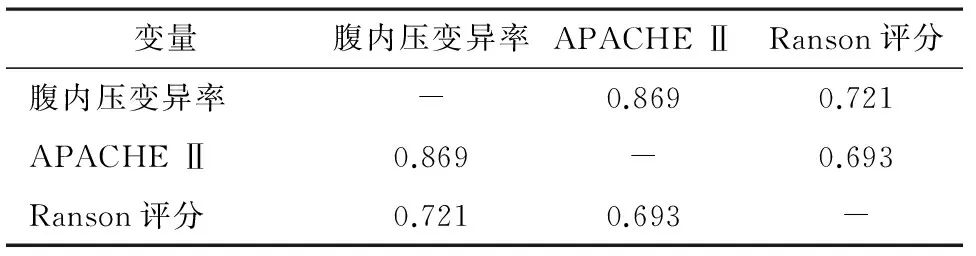
表3 腹内压变异率、APACHE Ⅱ与Ranson评分相关性
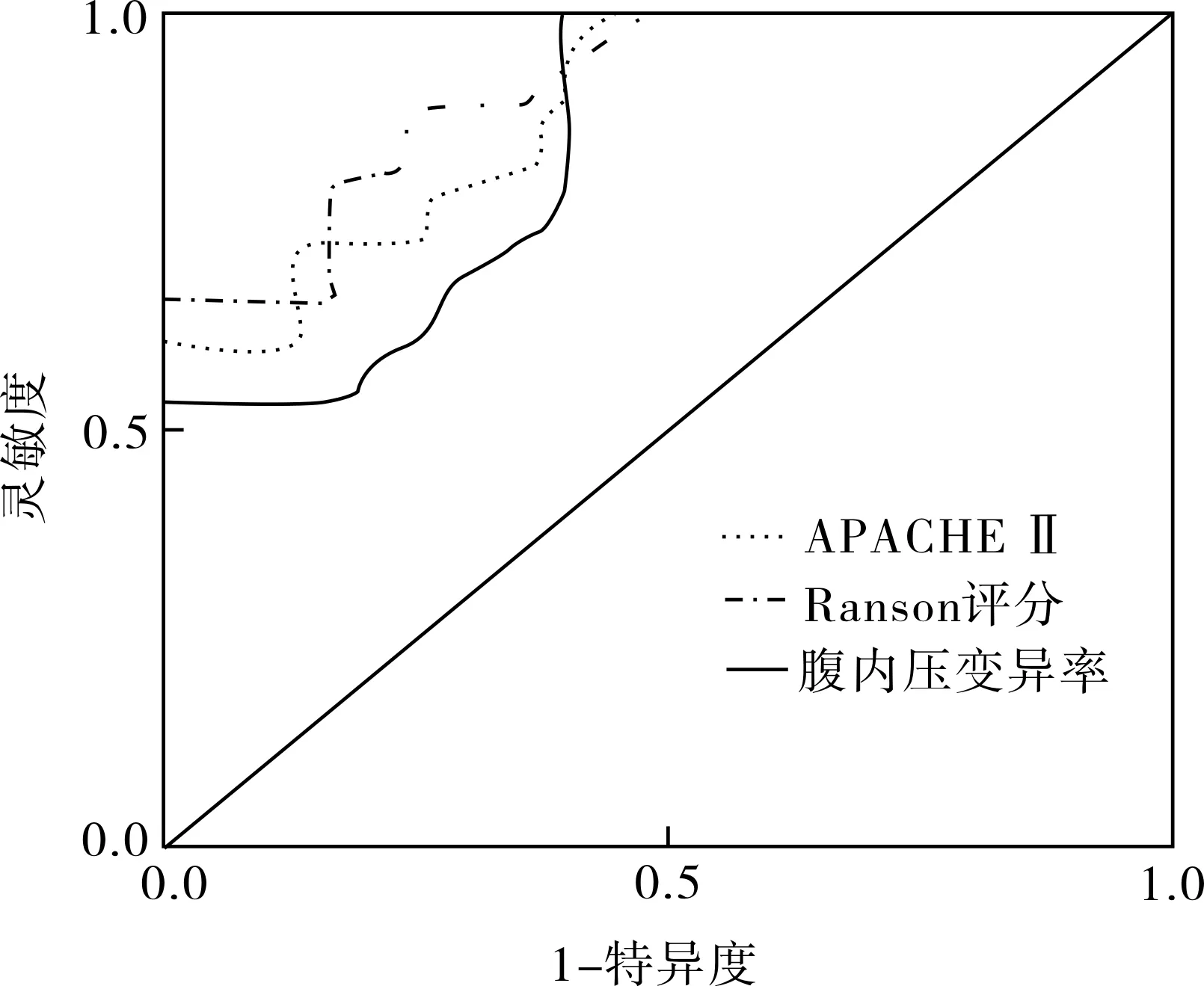
图1 腹内压变异率、APACHE Ⅱ与Ranson评分对病死率
3 讨论
腹内压监测在危重患者临床中具有十分重要的意义。腹内压升高致使腹内高压,进而引发肺与肾等多种重要器官功能不全,严重者出现腹腔间隔室综合征,如果没有得到及时有效的救治则容易发生死亡。国外有文献报告[7-8],重症急性胰腺炎患者伴发腹内高压的发病率为78%。也有研究报告[9-10],重症急性胰腺炎患者的腹内高压与腹腔间隔室综合征的发病率分别是62%与53%。本研究显示,60例患者中有32例患者出现腹内高压(占比53.3%),15例出现腹腔间隔室综合征(占比25%),低于上述文献报告的发病率,这可能是本研究诊断腹内高压与腹腔间隔室综合征时运用的腹内压值的时相点有所不同。上述报告中诊断腹内高压与腹腔间隔室综合征所选择的腹内压值是患者住院期间腹内压峰值;但是本研究为了能够将腹内压与肠屏障功能障碍标志物进行同步研究,所选择的是重症急性胰腺炎伴肠屏障功能障碍患者入院得到确诊24 h之内3次腹内压值的平均值,此时的腹内压值则可能是小于或等于峰值,为此有可能没有达到临床诊断腹内高压的标准。
肠屏障功能障碍跟腹内压升高具有一定的关系[11]。 由于人体肠道里面存在许多革兰阴性杆菌,一旦人体肠屏障功能不全或者受到损伤,则容易使得细菌与内毒素发生移位而进入血液,所以可以运用血清内毒素指标衡量肠屏障功能运行状况[12]。 此外,尿 L/M 比值也可以比较好地反映出肠屏障功能运行状况,它将 L 与 M 在机体肠道中的吸收比例看作人体肠道通透性之重要指标,如果此比值升高则说明肠道通透性逐渐增加[13-14]。本研究显示,无腹内高压组、腹内高压组与腹腔间隔室综合征组的肠屏障功能障碍标志物内毒素与尿 L/M 比较差异有统计学意义(P<0.05),其中以腹腔间隔室综合征组最高,无腹内高压组最低。经相关性比较,腹内压和内毒素(r=0.225,P=0.032)和尿L/M(r=0.187,P=0.046)呈显著正相关,本研究进一步显示肠屏障功能跟腹内压紧密相关,这可能是腹内压升高之后使得肠道血流灌注压逐渐降低,此时则会使得肠道出现缺血现象,损伤患者肠道屏障,促进其肠道通透性逐渐增加,进而使得相关性指标逐渐上升。
国外研究发现[15-16],腹腔内置管引流与开腹手术等可减少机体腹内压。本研究也证实这一观点,同时本研究显示与术前比较,本组最终存活的33例手术患者术后的第3天患者的腹内压、内毒素与尿 L/M均明显减少(P<0.05),说明重症急性胰腺炎患者的肠屏障功能在行手术之后的第3天可得到较佳的改善,原因可能是腹内压降低之后,患者的肠道灌注压上升,进而肠屏障功能得到改善。所以,手术可以有效改善重症急性胰腺炎伴肠屏障功能障碍患者预后。
APACHE Ⅱ与Ranson评分均是预测急病重患者临床预后的重要指标[17-18]。腹内压变化跟患者的病情发展紧密相关。患者腹内压逐渐上升,则其肾脏的血流量就会下降,同时患者的肾小球率过滤也会逐渐下降,甚至会诱发肾功能衰竭;不过这个过程是可逆的,腹内压如果下降,则患者肾功能会得到明显的改善。此外,腹内压的上升,也会引起腹腔内肠道血流灌注缺少而使得脏器缺血,释放炎性因子,致使腹腔内的肠道菌群失调,进而引发心肺功能不全。本研究显示,腹内压变异率和APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05),APACHE Ⅱ、Ranson评分呈显著正相关(P<0.05)。腹内压变异率对患者病死率预测值,即ROC曲线下面积达93.58%,略高于APACHE Ⅱ评分ROC曲线下面积89.58%,两者比较差异无统计学意义(P>0.05),但与Ranson评分ROC曲线下面积82.32%比较差异有统计学意义(P<0.05)。由此可知,患者病情程度越严重,则其腹内压变异率为越高,同时机体重要器官功能不全或者衰竭的发生率及死亡率则会显著上升。同时经相关性分析,我们可看出腹内压变异率跟患者病情状况及临床预后紧密相关[19-20],因此腹内压变异率也可以用于对疾病转归的评估及预测。
综上所述,重症急性胰腺炎伴肠屏障功能障碍能够引发腹内高压与腹腔间隔室综合征,而腹内高压与腹腔间隔室综合征也会促进肠屏障功能发生损伤。对重症急性胰腺炎伴肠屏障功能障碍患者加强腹内压的动态监测,并研判患者的腹内压变异率则能够为医护人员采取科学合理的治疗方案提供理论参考,从而有益于患者尽早实施有效的干预治疗,提高其临床预后。
[1] 解萍.重症急性胰腺炎腹内高压及腹腔间隙综合征患者的动态监测及护理[J].护理实践与研究,2015,12(9):43-44.
[2] Abu-Asi MJ,Andreyev HJ.The utility of hyperbaric oxygen therapy to treat recurrent acute bowel obstruction after previous pelvic radiotherapy:a case series [J].Support Care Cancer,2013,21(7):1797-1800.
[3] Sheianov SD,Kharitonova EA,Zukhraeva ZI.Diagnostics of acute adhesive intestinal obstruction by the method of measuring intra-abdominal pressure [J].Vestn Khir Im I.I,Grek,2012,171(5):24-30.
[4] 谷欣,桑云华,龙宏杰.腹内压变化率对评估腹腔内高压症患者病情及预后的价值[J].东南国防医药,2014,16(3):246-248.
[5] Dambrauskas Z,Parseliunas A,Gulbinas A,et al.Early recognition of abdominal compartment syndrome in patient with acute pancreatitis[J].World J Gastroenterol,2009,15(6):717-738.
[6] Soomro S,Mughal SA.Singing magnets ingestion:a rare cause of intestinal obstruction in children [J].J Coll Physicians Surg Pak,2014,24(9):688-689.
[7] Lu Ke,Ni HB,Tong ZH,et al.Intra-abdominal pressure and abdominal perfusion pressure:which is a better marker of severity in patients with severe acute pancreatitis [J].J Gastrointest Surg,2011,15(8):1426-1432.
[8] Regli A,Chakera J,De Keulenaer BL,et al.Matching positive endexpiratory pressure to intra-abdominal pressure prevents end-expiratory lung volume decline in a pig model of intra-abdominal hypertension[J].Crit Care Med,2012,40(6):1879-1886.
[9] 韩小勇,冉振伟,陈勇.腹腔穿刺引流在伴有腹腔积液重症急性胰腺炎治疗中的应用[J].安徽医药,2015,19(1):113-115.
[10] Malbrain ML,De Laet IE,De Waele JJ,et al.Intra-abdominal hypertension:definitions, monitoring, interpretation and management[J].Best Pract Res Clin Anaesthesiol,2013,27(2):249-270.
[11] Cortes-Puentes GA,Gard KE,Adams AB, et al.Value and limitations of transpulmonary pressure calculations during intra-abdominal hypertension[J].Crit Care Med,2013,41(8):1870-1877.
[12] Timerbulatov VM,Timerbulatov ShV,Faiazov RR,et al.Monitoring of intraabdominal pressure in colonic obstruction [J].Vestn Khir Im I.I.Grek,2011,170(3):30-34.
[13] Dambrauskas Z,Parseliunas A,Gulbinas A,et al.Early recognition of abdominal compartment syndrome in patients with acute pancreatitis[J].World J Gastroenterol,2009,15(6):717-738.
[14] 颜萍,马瑛,汤晓燕,等.重症患者腹内压监测的临床应用研究[J].新疆医科大学学报,2013,36(8):1204-1206.
[15] Malbrain ML,Chiumello D,Pelosi P,et al.Incidence and prognosis of intra -abdominal hypertension in a mixed population of critically ill patients:a multiple-center epidemiologieal study[J].Crit Care Med,2009,33(12):315-322.
[16] Waele JJ,Laet I,Keulenaer B,et al.The effect of different reference transducer positions on intra-abdominal pressure measurement:a multi-center analysis[J].Intensive Care Med,2008,4(12):129-130.
[17] 周伟梁,秦伟毅,苏磊,等.腹内压检测在危重症患者诊断与治疗中的价值[J].现代预防医学,2012,39(6):1582-1583,1585.
[18] 王宏飞,王勇强,常文秀,等.腹内压监测临床应用的研究进展[J].现代诊断与治疗,2015,26(1):58-60.
[19] Malbrain ML,Chiumello D,Pelosi P,et al.Incidence and prognosis of intra-abdominal hypertension in a mixed population of critically ill patients:a multiple-center epidemiologieal study[J].Crit Care Med,2009,33(12):315-322.
[20] Liu X,Fu Q,Mi W,et al.Pulse pressure variation and stroke volume variation predict fluid responsiveness in mechanically ventilated patients experiencing intra-abdominal hypertension[J].BiosciTrends,2013,7(2):101-108.
Clinical significance of changes in IAP in evaluation for the condition and prognosis of IAH patients
YU Jingxia,GU Xinb
(a.DepartmentofGeneralSurgery;b.ICU,TheThirdPeople'sHospitalofHuizhou,Huizhou,Guangdong516000,China)
Objective To explore the value of the change rate of IAP in evaluation for the condition and prognosis in IAH patients.Methods Sixty cases of severe acute pancreatitis complicated with intestinal barrier dysfunction admitted to The Third Hospital of Huizhou,Guangdong were retrospectively analyzed.They were assigned into three groups:the no intra-abdominal hypertension group (n=13),intra-abdominal hypertension group (n=32) and abdominal compartment syndrome group (n=15),All cases were given bladder manometry for intra-abdominal pressure monitoring,The relationship between intra-abdominal pressure and intestinal barrier dysfunction was explored,and changes in intra-abdominal pressure,intestinal barrier dysfunction sign serum endotoxin and urinary L/M ratio in patients before and after the surgery,Intra-abdominal pressure variation rate,APACHE Ⅱ and ranson score correlation and its predictive value for mortality were calculated.Results There were significant differences in intestinal barrier dysfunction signs serum endotoxin and urinary L/M ratio among three groups (P<0.05),with the highest in the abdominal compartment syndrome group and the lowest in no abdominal hypertension group,Correlation comparison results indicated that the differences in intra-abdominal pressure and endotoxin (r=0.225,P=0.032) and urine lactulose mannitol (r=0.187,P=0.046) were significantly and positively correlated,Three days after surgery the intra-abdominal pressure,endotoxin and urine L/M were significantly reduced in 33 survivals among 36 patients who underwent surgery compared with preoperation (P<0.05),The pearson correlation analysis revealed that intra-abdominal pressure variation rate was significantly and positively related to APACHE Ⅱ score and ranson score (P<0.05);APACHE Ⅱ was significantly and positively related to ranson score(P<0.05),Through intra-abdominal pressure variation rate predictive value for mortality(area under the ROC curve)was 93.58%,slightly higher than 89.58% through APACHE Ⅱ score,which showed no statistically significant difference,however,ranson score′s predictive value was 82.32%,which was significantly different from those of intra-abdominal pressure variation rate and ranson score(P<0.05).Conclusions Change rate of IAP can effectively reflect the condition and prognosis of IAH patients,which is expected to provide theoretical basis for early intervention of IAH patients.
Intra-abdominal pressure;Severe acute pancreatitis;Intestinal barrier dysfunction;APACHE Ⅱ score
广东省卫生厅科学技术项目(WSTJJ20111224430202198008144077)
10.3969/j.issn.1009-6469.2016.10.019
2016-02-24,
2016-08-02)
