2011~2013年山东省聊城市人民医院病原菌分布与耐药性研究
2016-12-06初瑞雪宋珍珠孟卫东
初瑞雪,王 静,宋珍珠,孟卫东
(聊城市人民医院,山东聊城 252000)
·论 著·
2011~2013年山东省聊城市人民医院病原菌分布与耐药性研究
初瑞雪,王 静,宋珍珠,孟卫东△
(聊城市人民医院,山东聊城 252000)
目的 了解该院临床病原菌分布状况,为医院感染的控制和临床用药提供科学依据。方法 收集2011~2013年该院临床送检各类标本,对标本种类、分布和耐药性进行回顾性分析。使用VITEK-2 Compact全自动细菌鉴定及配套的药敏系统进行细菌鉴定和药敏试验。采用WHONET5.4 软件统计数据并应用SPSS17.0统计软件分析菌株的临床分布和耐药性特征。结果 2011~2013年共收到标本71 929例,检出病原菌13 277株,检测阳性率为18.5%;排在前3位的阳性标本分别为痰液(62.8%)、分泌物及脓液(11.3%)、血液(10.3%)。革兰阴性菌为主要病原菌,占73.3%,革兰阳性菌占25.0%;排在前5位的病原菌依次为大肠埃希菌(21.1%)、铜绿假单胞菌(14.8%)、鲍曼不动杆菌(12.5%)、肺炎克雷伯菌(12.2%)、金黄色葡萄球菌(11.04%)。2011~2013年临床分离的革兰阴性菌对广谱青霉素类、除第4代以外的头孢菌素类、喹诺酮类及氨基糖苷类药物均表现出不同程度的耐药性。金黄色葡萄球菌对青霉素、红霉素及克林霉素耐药率高达80%以上,对苯唑西林耐药率逐年降低,肠杆菌科细菌对碳青霉烯类仍最敏感,敏感率均在98%以上,但2011~2013年肠杆菌科出现了耐碳青酶烯类肠杆菌。结论 2011~2013年该院阳性标本以痰液为主;革兰阴性菌是主要病原菌,多重耐药明显;大肠埃希菌为优势菌株,真菌感染率逐年增加;临床与医院感染科应提高警惕,加强细菌耐药监测,提高合理使用抗菌药物水平。
毒力; 细菌; 交叉感染; 抗菌药/药理学; 药物耐受性
病原菌是在人体内寄生、增殖引起人类疾病的微生物,能产生致病物质,造成人体感染。近年来随着抗菌药物的广泛应用,导致病原菌分布不断发生变化,耐药菌株增多。本研究通过回顾性统计分析本院2011年1月至2013年12月临床送检各类标本及细菌培养、分离数据,获取病原菌分布资料,掌握本院病原菌分布及变化趋势,旨为控制医院感染、指导临床合理用药提供科学依据。
1 材料与方法
1.1 材料 收集本院2011年1月至2013年12月非重复送检的各类临床标本包括痰液、血液、清洁中段尿、脓液及分泌物、胸腹腔积液、脑脊液等,对同一患者同一部位送检只记第1次。质控菌株采用大肠埃希菌ATCC25922、肺炎克雷伯菌ATCC700603、金黄色葡萄球菌ATCC25923、铜绿假单胞菌ATCC27853,质控菌株均购自美国标准生物品收藏中心。
1.2 仪器与试剂 血琼脂平板、麦康凯琼脂平板、巧克力琼脂平板、水解酪蛋白琼脂(MHA)平板均购自广州迪景科技有限公司。
1.3 方法 细菌培养、分离和鉴定均严格按全国临床检验操作规程(2版)要求进行,采用法国生物梅里埃公司VITEK-2 Compact全自动细菌鉴定及药敏系统进行细菌鉴定和药敏试验,依照2011年美国临床实验室标准化协会(CLSI)标准对结果进行判断。
1.4 统计学处理 应用WHONET5.4 软件统计数据并应用SPSS 17.0统计软件分析菌株的临床分布。
2 结 果
2.1 2011~2013临床送检标本统计 2011~2013年住院患者标本送检量呈递增趋势,标本阳性率呈递减趋势,具体情况见表1。

表1 2011~2013临床送检标本统计
2.2 2011~2013年阳性标本及构成比 2011~2013阳性数/阳性率前3位的标本分别是痰液(8 336/62.8%)、分泌物及脓液(1 766/13.3%)、血培养(1 367/10.3%)。见表2。
2.3 2011~2013年主要病原菌分布及构成比 结果见表3(见《国际检验医学杂志》网站主页“论文附件”)。
2.4 2011~2013年主要病原菌对常用抗菌药物的耐药情况 结果见表4、5(见《国际检验医学杂志》网站主页“论文附件”)。
2.5 2011~2013年分离真菌对常见抗菌药物耐情况 结果见表6。

表2 2011~2013年阳性标本及构成比[n(%)]
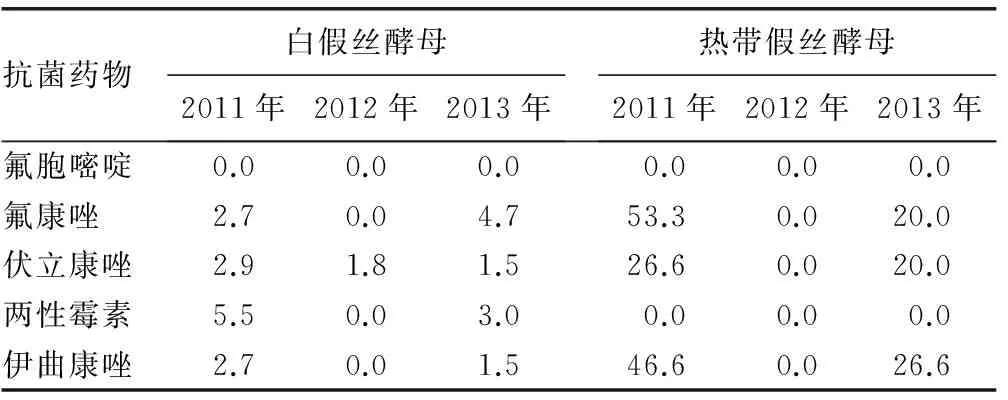
表6 2011~2013年分离真菌对常见抗菌药物耐药率(%)
2.6 2011~2013年多重耐药菌监测情况 结果见表7。

表7 2011~2013年多重耐药菌监测情况[n(%)]
MDR/PDR-PA:重耐药/泛耐药铜绿假单胞菌;MRSA:耐甲氧西林金黄葡萄球菌;CRAB:耐碳青霉烯鲍曼不动杆菌;CRE:耐碳青霉烯肠杆菌;ESBLs:产超广谱β-内酰胺酶细菌;VRE:耐万古霉素肠杆菌。
3 讨 论
2011~2013年本院住院患者送检标本量逐年增加,以2012年增长最为明显,比2011年增加近150%。主要因为2011年下半年至2013年上半年本院严格按照三级甲等医院评审要求在全院展开了抗菌药物滥用整治工作,加强抗生素使用培训考核,对院内感染进行严格的规范化培训,使临床医生意识到细菌培养的重要性;另外微生物检验自动化水平提升,检出周期缩短,临床可以及时得到检验结果,对微生物标本送检认知度得到提升。3年共送检微生物标本71 929例,分离病原菌13 277株,总检测阳性率为18.5%,低于文献[1-2]报道的结果。2011年检测阳性率为35.6%,为2011~2013年最高,主要是临床没有对细菌培养规范化,感染症状明显时才送检,使送检特异性较高。另外标本送检不合格、检验前质控不好、假阳性率高也是一个重要因素。2012~2013年检测阳性率逐渐降低,主要是对相关科室和人员定期进行了微生物标本送检及结果判读培训,使其对标本送检要求有了初步认识,严格标本采集程序,送检标本合格率得到提高,假阳性率降低,检测阳性率相应降低。
从表2可见,检测阳性率相对较高标本依次为痰液、分泌物及脓液、血液和尿液,以痰液检测阳性率最高,与文献[3-5]报道的结果基本一致,说明本院患者呼吸道感染情况依然严重,应严格控制抗生素使用频次和剂量,加强医院感染管理;另外与标本采集、运送是否符合标准存在一定关系,尚有待于进一步研究。分泌物及脓液检测阳性率仅次于痰液,与文献[3]报道的结果一致,与文献[4-6]报道的结果存在差异,主要是本院ICU重症患者、烧烫伤患者和肿瘤放、化疗患者较多,其抵抗力相对低下,容易被感染。血液标本量和检测阳性率逐年升高,说明血养鉴定感染性疾病病原体的作用得到临床认可。血液、分泌物及脓液和尿液检测阳性率直线上升,主要是本院为鲁西最大综合性医院,患者多,病种复杂,有创检查及侵袭性操作的应用及慢性病患者、儿童和重症患者免疫机能较低,广谱抗菌药物的应用导致院内感染率增加。
2011~2013年本院分离病原菌13 277例,以革兰阴性菌为主要病原菌,达73.3%,与文献[3-5]报道的结果一致,高于文献[1,5,7-8]报道的结果;革兰阳性菌以金黄色葡萄球菌为主,达11.0%,与文献[6,8]报道的结果一致,高于文献[4-5,7]报道的结果,低于文献[2]报道的结果,说明各地分离病原菌存在地区差异。从表3可见,排在前5位的病原菌为大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌、鲍曼不动杆菌和金黄色葡萄球菌,与文献[3-4,6-8]报道的结果一致,但5种病原菌排序有所差异,说明各地分离的病原菌种类基本相同,各地病原菌的分布与构成比存在较大的地域性差异。表皮葡萄球菌、溶血葡萄球菌等凝固酶阴性球菌在分离菌株中占一定比例,与标本采集、运送、接种、分离等过程中存在污染的可能有关。2011~2013年大肠埃希菌阳性分离率逐年升高,表明大肠埃希菌为本院优势菌株,主要感染呼吸道和尿道,易引起呼吸道和尿道感染,气管插管、支气管镜检查、泌尿道插管等行为破坏了正常生理屏障,引起细菌感染。真菌是人体正常寄生菌,抗生素的广泛使用导致人体正常菌群失调,同时部分患者免疫力低下,真菌得以大量繁殖,引起感染。近年来各地关于真菌在医院分离病原菌中所占比例报道不一[1-3,6,8]。本院分离的真菌仅占1.7%,所占比例不高,但呈逐年上升趋势,可能由于本院肿瘤放、化疗患者,重症患者较多,其免疫功能紊乱,抵抗力降低,容易被感染。
从表4可见,革兰阴性菌对氨苄西林、阿莫西林等广谱青霉素类、除第4代以外的头孢菌素类、环丙沙星、氧氟沙星等喹诺酮类及庆大霉素、妥布霉素、阿米卡星等氨基糖苷类药物均表现出不同程度耐药,与全国组大样本细菌耐药结果相似,可能与革兰阴性菌复杂的耐药机制相关。大肠埃希菌和肺炎克雷伯菌均为产ESBLs最常见代表菌,耐药性日趋严重,且为多药耐药,其耐药机制是ESBLs 由质粒介导,通过接合、转化和转导等使耐药基因在细菌中扩散[9],能水解第3代头孢菌素及氨曲南等单酰胺类抗菌药物,且与氨基糖苷类和喹诺酮类不同品种间存在交叉耐药性,本研究亦反映出这种交叉耐药现象,药敏试验结果显示,未见其对莫西沙星产生耐药,可见莫西沙星对大肠埃希菌高度敏感。大肠埃希菌对碳青酶烯类药物具有较高的敏感率(98%~99%),但2011~2013年一直有耐药菌株存在,即耐碳青酶烯类菌株。对头孢哌酮/舒巴坦、哌拉西林/他唑巴坦、复方新诺明耐药性逐年升高,对氨苄西林耐药率在99%以上。且大肠埃希菌感染率明显升高,应引发临床医生的高度重视。肺炎克雷伯菌对氨苄西林、阿莫西林、头孢曲松的耐药率均在90%以上,对莫西沙星敏感,对其他药物均存在不同程度耐药。随着碳青霉烯类抗生素在临床应用不断增加,出现了耐碳青霉烯酶(KPC 酶)菌株[10]。KPC酶经质粒介导,在菌株间进行传播和蔓延,继而引起产KPC酶菌株种类不断增加,造成对碳青霉烯类、青霉素类、头孢菌素类及氨曲南在内的几乎所有β-内酰胺类抗菌药物耐药。耐碳青霉烯类药物的肠杆菌科细菌逐渐增加,对以亚胺培南为代表的碳青霉烯类药物的耐药率呈逐渐上升趋势[11]。产KPC酶细菌不断产生,容易引起医院感染的暴发,应引起微生物学相关专家和临床医生的高度重视。
非发酵菌主要为铜绿假单胞菌和鲍曼不动杆菌。从表4可见,铜绿假单胞菌对氨基糖苷类抗生素如庆大霉素,喹诺酮类如环丙沙星等敏感率明显高于大肠埃希菌,敏感率逐年增加。鲍曼不动杆菌显现出多重耐药趋势,与文献报道相同[12]。经验性选择抗生素时应结合患者病情、药物代谢和药效特征及其理化特性,有针对性地选择合适的抗生素,以有效控制耐药菌株的产生。
从表5可见,金黄色葡萄球菌对青霉素的耐药率远高于其他同类药物,说明青霉素在长期的抗感染过程中很多细菌自身产生了灭活青霉素的酶,其耐药性下降不明显,该类细菌引起感染时要选用耐酶的青霉素如苯唑西林、氯唑西林等药物。金黄色葡萄球菌对青霉素、红霉素及克林霉素耐药率高达80%以上,所有分离菌株对万古霉素、替加环素、利奈唑胺:喹努普汀/达福普汀未发现耐药菌。对耐甲氧西林葡萄球菌万古霉素是目前治疗其感染的首选药物。本次研究未发现对其耐药菌株,该药物有很大的不良反应,临床选用应严格把握适应证谨慎用药。表皮葡萄球菌和溶血葡萄球菌对青霉素、红霉素、氨苄西林环丙沙星及苯唑西林等常用药物的耐药性一直居高不下,可能与其形成生物膜凝固酶阴性葡萄球菌、带有mecA、erm(C)、msr(A)、mph(C)基因及产生β-内酰胺酶的机制有关[13]。从表6可见,2011~2013年药敏试验结果中真菌对氟胞嘧啶耐药率为0,白假丝酵母及热带假丝酵母对氟康唑、伏立康唑及伊曲康唑均有不同程度耐药,真菌耐药情况亟待引起临床医生重视。
从表7可见,多重耐药菌呈上升趋势,对多重耐药菌发生时报告制度要严格落实。出现多重耐药菌时要及时与临床科室联系,积极践行综合消毒隔离措施,有效断开传染路径中的传播环节,极力避免交叉感染,以防产生耐药。
综上所述,2011~2013年本院分离的病原菌以革兰阴性菌为主,大肠埃希菌为优势菌株,构成比呈逐年升高趋势,其他病原菌亦有不同变化。真菌占比例不高,其耐药菌株的出现和逐年增长的趋势应引起临床医生重视。主要病原菌多重耐药明显,说明病原菌的分布及耐药菌株不断发生变化,加强细菌耐药监测,掌握其变化规律,指导临床用药,对控制耐药菌的出现和医院感染具有重要意义。
[1]黄丽丽,王作艳,刘小可.某医院临床分离339株病原菌种类及其耐药性调查[J].中国消毒学杂志,2014,31(12):1301-1303.
[2]吴新安,张玲玲,谢秋娟.某三甲医院病原菌分布及耐药性研究[J].中华医院感染学杂志,2014,24(22):5492-5494.
[3]吴迪,胡静仪,张弢.2002-2011年医院病原菌分布与耐药性分析[J].中华医院感染学杂志,2014,24(9):2096-2098.
[4]郑卫东,郭亮,潘云军.某医院2013年度临床分离病原菌分布及其耐药性[J].中国消毒学杂志,2014,31(12):1322-1325.
[5]鞠晓红,宿丽娟,李瑶,等.吉林某地2010-2012年病原菌临床分布及多药耐药性分析[J].现代预防医学,2014,41(20):3834-3837.
[6]黄笑夏,郑志勇,林方芬.2011-2012年医院感染病原菌分布及耐药性分析[J].中华医院感染学杂志,2014,24(14):3444-3446.
[7]原杰,王岩,欧红玲,等.2011-2013年某院常见病原菌分布及耐药性分析[J].检验医学与临床,2014,11(22):3158-3160.
[8]龙姗姗,喻华,黄影,等.2012年四川省人民医院临床分离病原菌的分布及耐药分析[J].中华医院感染学杂志,2014,11(1):107-111.
[9]Navon-Venezia S,Leavitt A,Schwaber MJ,et al.First report on a hyperepidemic clone of KPC-3-producing Klebsiella pneumoniae in Israel genetically related to a strain causing outbreaks in the United States[J].Antimicrob Agents Chemother,2009,53(2):818-820.
[10]Leavitt A,Chumelnitsky I,Colodner R,et al.Ertapenem resistance among extended-spectrum-beta-lactamase-producing Klebsiella pneumoniae isolates[J].J Clin Microbiol,2009,47(4):969-974.
[11]胡丽庆,吕火祥,黄志刚.肺炎克雷伯菌对碳青霉烯类抗菌药物的耐药性变迁研究[J].中华医院感染学杂志,2011,21(18):3762-3764.
[12]杨平满,周建英.常见多重耐药菌的耐药机制及防治对策[J].中华医院感染学杂志,2006,16(12):1434-1437.
[13]费明明,刘宝.凝固酶阴性葡萄球菌耐药机制的研究进展[J].临床肺科杂志,2012,17(1):120-122.
The analysis of pathogenic bacterial distribution and drug resistance in Liao Cheng People′s Hospital from 2011 to 2013
ChuRuixue,WangJing,SongZhenzhu,MengWeidong△
(LiaoChengPeople′sHospital,Liaocheng,Shandong252000,China)
Objective To know the distribution of pathogenic bacteria in the hospital,and to provide scientific evidence for controlling hospital infection and clinical medication.Methods Samples of the hospitalized patients and the data of bacteria culture and isolation in the hospital were collected and statistically analysed retrospectively from January 2011 to December 2013.Bacterial identification and drug sensitivity test were carried out by using VITEK 2 Compact automated bacterial identification and drug sensitive system.The clinical distribution and drug resistance characteristics of the strains were analyzed by using WHONET5.4 and SPSS17.0 software.Results In the hospital,71 929 specimens were received from 2011 to 2013 totally,the detection rate of pathogenic bacteria was 18.5%.Sputum(62.8%),secretions and pus(11.3%),blood(10.3%) were the top three types of specimens which had larger positive numbers.Gram negative bacteria are the main kind of pathogenic bacteria in the hospital,accounting for 73.3%.Gram positive bacteria accounted for 25.0%.E.coli(21.1%),Pseudomonas aeruginosa(14.8%),Acinetobacter baumannii(12.5%),Klebsiella pneumoniae (12.2%) and Staphylococcus aureus(11.04%) were the top five pathogenic bacteria.The drug resistance of the isolates were as follows.Gram-negative bacteria showed resistance of different extents to broad-spectrum penicillins,quinolones,cephalosporins except for the 4th generationsand and aminoglycosides.Over 80% Staphylococcus aureus showed resistance to penicillin,erythromycin and clindamycin,but the rate to Oxacillin were decreasing year by year.Enterobacteria were still most sensitive to carbapenems with a sensitive rate over 98.6%.However,the emergence of Carbapenem-resistent enterobacteria from 2011 to 2013 was worthy of clinical attention.Conclusion The type of positive specimens were mainly sputum.Gram negative bacteria are the main pathogenic bacteria,and have obvious multi-drug resistance.E.Coli is the superiority strains,fungal infection rate are increasing year by year.Doctors and hospital infection controlling department should pay attention to the monitoring of bacterial resistance and improve the rational use of antimicrobial drugs.
virulence; bacteria; cross infection; anti-bacterial agents/pathology; drug tolerance
初瑞雪,男,副主任技师,主要从事医学检验的研究。△
10.3969/j.issn.1673-4130.2016.02.023
A
1673-4130(2016)02-0199-03
2015-07-02)
