球海绵体肌脂肪垫在复杂膀胱阴道瘘修补术中的应用:“围堰堵瘘”法
2016-12-06潘宏信罗光楠秦成路李宝艳石瑾秋
潘宏信 罗光楠 秦成路 李宝艳 石瑾秋 张 可
(深圳大学附属罗湖医院女性生殖道畸形诊疗中心妇科盆底专科,深圳 518000)
·新技术·新方法·
球海绵体肌脂肪垫在复杂膀胱阴道瘘修补术中的应用:“围堰堵瘘”法
潘宏信 罗光楠**秦成路 李宝艳 石瑾秋 张 可
(深圳大学附属罗湖医院女性生殖道畸形诊疗中心妇科盆底专科,深圳 518000)
目的 探讨双层缝合技术(“围堰”)及球海绵体肌脂肪垫移植(“堵瘘”)在复杂膀胱阴道瘘修补术中的应用价值。 方法 2010年1月~2015年12月,采用双层缝合技术(“围堰”)及球海绵体肌脂肪垫移植(“堵瘘”)方法对6例复杂膀胱阴道瘘患者实施经阴道修复手术。4例瘘口>1.5 cm。4例瘘口位置高(近输尿管口)。4例有修复失败史。经阴道瘘口插入尿管至膀胱并充盈水囊,显露并支撑瘘口,双层缝合膀胱关闭瘘口;球海绵体肌脂肪垫移植加强瘘口。术后留置尿管2周。 结果 6例手术全部一次修复成功。术后平均随访28个月(3~60个月),均未发现漏尿。 结论 双层缝合技术(“围堰”)及球海绵体肌脂肪垫移植(“堵瘘”)处理复杂膀胱阴道瘘成功率高。
膀胱阴道瘘; 球海绵体肌脂肪垫; 经阴道手术
女性膀胱阴道瘘是指各种原因造成膀胱以及阴道损伤从而引起阴道间断或持续漏尿,既往多见于产伤,随着医疗水平的提升,现已比较少见,而手术引起的膀胱阴道瘘有增多趋势[1~4]。根据瘘口的大小、发病原因及瘘口数量等,可将膀胱阴道瘘分为简单膀胱阴道瘘和复杂膀胱阴道瘘[5]。对复杂膀胱阴道瘘,手术修补是获得长期治愈的唯一方法。目前修补的途径主要有经阴道、经腹及经阴道-经腹联合[6]3种,单纯瘘口修补失败率高[5]。2010年1月~2015年12月,我院收治复杂膀胱阴道瘘6例(瘘口>1.5 cm、瘘口位置高或有修复失败史),全部行经阴道球海绵体肌脂肪垫移植术(围堰堵瘘法),均一次修补成功,现回顾分析其发病情况、手术要点、围手术期注意事项,总结手术经验。
1 临床资料与方法
1.1 一般资料
本组6例,临床资料见表1。年龄27~51岁,平均42岁。均已婚,5例已育,1例(例6)未育。主要表现为阴道漏尿,病程3个月~20余年,中位数6个月。病因:头盆不称滞产1例,宫颈癌根治术后2例,腹膜阴道成形术后阴道前壁脓肿切开术后1例,全子宫切除术后2例。4例有瘘修补史,1次2例,2次2例,均为单纯修补。6例均行膀胱镜检查发现1个瘘口,瘘口直径1~4 cm,平均2.2 cm,其中4例瘘口靠近输尿管口(例2、3、4、6)。合并膀胱结石1例(例4,直径10 mm单发结石)。6例阴道瘘口均位于阴道上段,暴露困难。
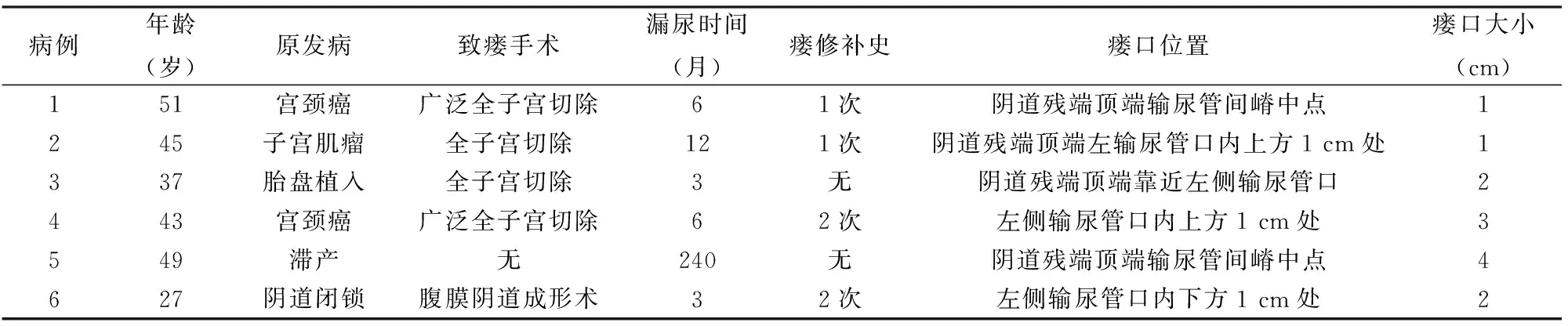
表1 患者基本资料
1.2 方法
1.2.1 术前准备 膀胱镜检查了解瘘口位置、大小及与输尿管开口和尿道口的距离。外阴准备3天。年龄超过45岁或阴道干涩者(例1、2、5)局部使用雌激素1周。有尿路感染者(例4有尿频、尿急等尿路感染症状,尿常规提示白细胞+++)加用抗生素控制感染。
1.2.2 手术方法
1.2.2.1 手术麻醉及体位 连续硬膜外麻醉或气管插管全身麻醉,折刀俯卧位(膀胱阴道瘘的瘘口位于术者视野下方,方便术者操作)。
1.2.2.2 探查阴道及瘘口 经尿道口放置F14硅胶导尿管。用阴道拉钩暴露阴道前壁,仔细观察瘘口数量、大小及瘢痕。
1.2.2.3 分离修补瘘口(“围堰”) 经阴道瘘口插入F14导尿管至膀胱后充盈水囊,通过牵拉导尿管可使处于阴道深部的瘘口位置下移,充分暴露。以300 ml生理盐水加1 mg 肾上腺素沿瘘口周围黏膜下打水垫,12号手术刀距瘘口1~2 cm沿瘘口做环形切割(图1A),沿环形切口离心及向心式适当游离两侧黏膜层(图1B),分离完毕后取出瘘口中的导尿管,以3-0可吸收线将切口内缘已游离之阴道黏膜做荷包缝合而关闭瘘口(图1C),以3-0可吸收线再做第二层纵向缝合加固(图1D)。从尿管注入稀释的亚甲蓝检查缝合口无渗漏。
1.2.2.4 球海绵体肌脂肪垫移植(“堵瘘”) 在近瘘口侧的大阴唇内侧做一纵行切口(图2A),从上向下分离球海绵体肌脂肪垫,上端结扎切断,下端不切断以保证血供。用血管钳从大阴唇皮肤切口向阴道黏膜瘘口切缘潜行分离(图2B),形成一隧道,把脂肪垫从隧道引入并覆盖在缝合的瘘口创口上,间断缝合固定(图2C)。纵行间断缝合阴道黏膜,皮内连续缝合大阴唇切口(图2D)。阴道切口用含碘伏纱条压迫。
1.2.3 术后处理 术后静脉应用抗生素7天。术后1天去除阴道纱条。留置尿管2周后拔除。
2 结果
本组6例手术时间45~80 min,平均60 min。术中出血10~20 ml。术后住院7~14天,平均10天。6例术后14天均顺利拔除尿管,一次修补成功。6例随访3个月~5年,平均28个月,均无尿漏复发。

图1 双层缝合技术(“围堰”)图示:A.距瘘口1~2 cm做环形切开;B.沿环形切口离心及向心式适当游离两侧黏膜层;C.以3-0可吸收线将切口内缘已游离之阴道黏膜做荷包缝合而关闭瘘口;D.以3-0可吸收线再做第二层纵向缝合加固 图2 球海绵体肌脂肪垫移植(“堵瘘”)图示:A.在近瘘口侧的大阴唇内侧做一纵行切口;B.用血管钳从大阴唇皮肤切口向阴道黏膜瘘口切缘潜行分离;C.把脂肪垫从隧道引入并覆盖在缝合的瘘口创口上,间断缝合固定;D.纵行间断缝合阴道黏膜,皮内连续缝合大阴唇切口
3 讨论
复杂膀胱阴道瘘的定义尚无广泛接受的说法,Angioli等[5]把瘘口>1.5 cm或者进行一次修补失败后的膀胱阴道瘘归为复杂膀胱阴道瘘。骆毅等[7]把瘘口>3 cm,或瘘口距输尿管口<0.5 cm,或瘘口紧贴耻骨弓后暴露困难者归为复杂膀胱阴道瘘。复杂膀胱阴道瘘的瘘口周缘组织血运差,瘢痕化,对其进行修复是妇科泌尿外科的难题。其中放疗所致复杂膀胱阴道瘘治疗最为困难[8]。本组6例中,4例瘘口直径>1.5 cm(例3、4、5和6),4例瘘口在阴道残端顶端暴露困难(例1、2、3和5),2例单纯修补1次失败(例1和2),2例单纯修补2次失败(例4、例6),无放疗所致复杂膀胱阴道瘘。
对于复杂膀胱阴道瘘的修复,有经阴道、经腹及经阴道-经腹联合[6]3种途径。Gedik等[9]推荐在简单的膀胱阴道瘘中应用经阴道途径,Cetin等[10]认为在膀胱输尿管间嵴以上的高位膀胱阴道瘘宜选择经腹途径,国内刘士军等[11]首先报道经膀胱途径的腹腔镜下膀胱阴道瘘修补术获得成功,黄海等[12]进一步利用单孔腹腔镜技术经膀胱途径修复膀胱阴道瘘。Agrawal等[13]成功为10例膀胱阴道瘘患者实施机器人辅助下膀胱阴道瘘修补术。Grange等[14]报道9例经膀胱途径膀胱镜下修补膀胱阴道瘘,成功率为89%(8/9)。本组6例均为高位膀胱阴道瘘,我们采取经阴道途径,该途径具备创伤小、并发症少、全身干扰少、术后恢复快等优点,手术过程中无需特殊的器械辅助,容易在基层医院开展。
复杂膀胱阴道瘘的瘘口周缘组织血运差,瘢痕化严重,傅强等[15]主张彻底切除瘘口周围瘢痕组织,有利于瘘口修复。吴用样等[16]在一般的膀胱阴道瘘的处理中主张保留瘘管。本组6例均未切除瘘管,术后愈合良好。复杂膀胱阴道瘘的瘘口往往较大,与输尿管关系密切,在清理瘘口周缘瘢痕组织时容易损伤输尿管,我们采取保留瘘口周缘组织的方式,距离瘘口周缘1~2 cm采用“向心式”分离阴道黏膜组织,翻转荷包缝合,以“围堰”的方式修补瘘口,6例均一次修补成功,表明保留瘘管并不影响瘘口的修复。
对于复杂膀胱阴道瘘的修复,仅仅进行单纯的瘘口关闭修补术显然不够,多数学者主张在瘘口修补的基础上,运用覆盖物来填充修补区,从而隔离阴道和膀胱。Evans等[17]报道单纯修补者成功率为63%(12/19),Milicevic等[1]对24例膀胱阴道瘘患者实施单纯的瘘口关闭修补,其成功率为75%,Eilber等[18]用不同的组织覆盖物对120例复杂膀胱阴道瘘进行修补,成功率可达95%~97%。最早运用覆盖物进行复杂膀胱阴道瘘修补的是Martius[19],其在1928年报道采用球海绵体肌瓣修补女性尿瘘获得成功,开辟了组织瓣移植修补复杂尿瘘的新方法。随后陆续有学者运用不同的组织覆盖物对复杂膀胱阴道瘘进行修复,包括大网膜[20,21]、带蒂腹直肌瓣[22]、带蒂股薄肌瓣[23]等,均获得成功。Elkins等[24]在Martius的基础上进行改进,利用球海绵体肌脂肪垫作为覆盖物进行膀胱阴道瘘的修复获得成功。本组6例采用球海绵体肌脂肪垫移植的方法进行修复。球海绵体肌脂肪垫移植具备移植物血运丰富、就地取材、移植物覆盖瘘口创面确切、手术技巧易学等优点。
应用经阴道球海绵体肌脂肪垫移植术(围堰堵漏法)修补复杂膀胱阴道瘘具有手术创伤小、手术成功率高的优点。该术式也同样适用于直肠阴道瘘[25]。术中保留瘘管,增加手术安全性,简化手术过程。利用同侧球海绵体肌脂肪垫移植加固瘘口,就地取材,手术技巧易学,适合在基层医院推广。
1 Milicevic S,Krivokuca V,Ecim-Zlojutro V,et al.Treatment of vesicovaginal fistulas:an experience of 30 cases.Med Arch,2013,67(4):266-269.
2 吴建辉,杨世强,徐 勇,等.妇产科手术致泌尿生殖道瘘的临床分析.中华泌尿外科杂志,2014,35(9):686-690.
3 Vilimas J,Baseviciene I,Kilda A,et al.Vesicovaginal fistula in adolescent girls:incidence and management.J Pediatr Adolesc Gynecol,2015,28(6):e185-e187.
4 Reisenauer C.Vesicovaginal fistulas:a gynecological experience in 41 cases at a German pelvic floor center.Arch Gynecol Obstet,2015,292(2):245-253.
5 Angioli R,Penalver M,Muzii L,et al.Guidelines of how to manage vesicovaginal fistula.Crit Rev Oncol Hematol,2003,48(3):295-304.
6 Razi A,Mazloomfard MM,Ajami H,et al.Combined vagino-abdominal approach for management of vesicovaginal fistulas:a 10 years’ experience.Arch Gynecol Obstet,2015,292(1):121-125.
7 骆 毅,丁 兰,骆曼林.女性泌尿科学.北京:人民卫生出版社,1987.211-213.
8 Vaso M,Betschart C,Egger H,et al.Surgical technique of a recurrent post-radiation vesicovaginal fistula with a small intestine graft.Arch Gynecol Obstet,2015,292(3):485-488.
9 Gedik A,Deliktas H,Celik N,et al.Which surgical technique should be preferred to repair benign,primary vesicovaginal fistulas?Urol J,2015,12(6):2422-2427.
10 Cetin S,Yazicioglu A,Ozgur S,et al.Vesicovaginal fistula repair:a simple suprapubic transvesical approach.Int Urol Nephrol,1988,20(3):265-268.
11 刘士军,叶海云,李 清,等.膀胱内腹腔镜膀胱阴道瘘修补术.北京大学学报(医学版),2010,42(4):458-460.
12 黄 海,范新祥,林天歆,等.自制套管单孔腹腔镜下经膀胱入路膀胱阴道瘘修补术手术技巧及初步结果.中华腔镜泌尿外科杂志(电子版),2015,9(1):18-21.
13 Agrawal V,Kucherov V,Bendana E,et al.Robot-assisted laparoscopic repair of vesicovaginal fistula:a single-center experience.Urology,2015,86(2):276-281.
14 Grange P,Giarenis I,Rouse P,et al.Combined vaginal and vesicoscopic collaborative repair of complex vesicovaginal fistulae.Urology,2014,84(4):950-954.
15 傅 强,丁克家,王法成,等.球海绵体肌瓣在女性复杂性膀胱阴道瘘修补术中的应用.中华泌尿外科杂志,2007,28(2):118-119.
16 吴用样,黄怀彬,伊岱旭,等.保留瘘管经阴道途径修补膀胱阴道瘘10例临床分析.实用妇产科杂志,2010,26(9):715-716.
17 Evans DH,Madjar S,Politano VA,et al.Interposition flaps in transabdominal vesicovaginal fistula repairs:are they really necessary?Urology,2001,57(4):670-674.
18 Eilber KS,Kavaler E,Rodriguez LV,et al.Ten-year experience with transvaginal vesicovaginal fistula repair using tissue interposition.J Urol,2003,169(3):1033-1036.
19 Martius H.Die operative Wiederherstellung der vollkommen fehlenden harnrohare und des schliessmuskels derselben.Zentralbel Gynakol,1928,52:480-486.
20 Singh V,Sinha RJ,Mehrotra S,et al.Transperitoneal transvesical laparoscopic repair of vesicovaginal fistulae:experience of a tertiary care centre in northern India.Curr Urol,2013,7(2):75-82.
21 茅夏娃,张大宏,刘 锋,等.腹腔镜下大网膜移位修补膀胱阴道瘘16例报告.中华泌尿外科杂志,2012,33(8):611-613.
22 Bruce RG,El-Galley RE,Galloway NT.Use of rectus abdominis muscle flap for the treatment of complex and refractory urethrovaginal fistulas.J Urol,2000,163(4):1212-1215.
23 Fleischmann J,Picha G.Abdominal approach for gracilis muscle interposition and repair of recurrent vesicovaginal fistulas.J Urol,1988,140(3):552-554.
24 Elkins TE,DeLancey JO,McGuire EJ.The use of modified Martius graft as an adjunctive technique in vesicovaginal and rectovaginal fistula repair.Obstet Gynecol,1990,75(4):727-733.
25 唐 杰,张娟娟,杜 敏,等.直肠阴道瘘经阴道手术治疗探讨.中国微创外科杂志,2014,14(8):683-685,691.
(修回日期:2016-08-07)
(责任编辑:王惠群)
Bulbocavernous Fat Pad Graft in the Repair of Complicated Vesicovaginal Fistula: “Cofferdam & Plugging” Technique
PanHongxin,LuoGuangnan,QinChenglu,etal.
DepartmentofPelvicFloorDisorders,CenterforReproductiveTractAnomalies,AffiliatedLuohuHospitalofShenzhenUniversity,Shenzhen518000,China
Correspondingauthor:LuoGuangnan,E-mail:szlhlgn@126.com
Objective To investigate the value of the two-layer closure technique (“cofferdam”) and transposition of bulbocavernous fat pad grafts (“plugging”) for the repair of complicated vesicovaginal fistulas. Methods Between January 2010 and December 2015, six women with complicated vesicovaginal fistulas were repaired transvaginally. Four patients had a large fistula orifice (>1.5 cm). Four patients had a high location of fistula (near the orificium ureteris). Four cases had a previously failed history of fistula repair. A Foley catheter was inserted into the bladder through the fistula opening, which allowed for a clear view to perform fistula repair. A two-layer closure technique was performed for bladder closure, followed by transposition of bulbocavernous fat pad graft and a single-layer vaginal closure. A catheter was utilized for 2 weeks postoperatively. Results All the six patients with complicated vesicovaginal fistula were successfully treated by using this technique. The mean duration of follow-up was 28 months (range, 3-60 months). No symptoms of vagina leakage were reported. Conclusion Two-layer closure technique and transposition of bulbocavernous fat pad graft is an effective technique with high success rate for repairing complicated vesicovaginal fistulas.
Vesicovaginal fistula; Bulbocavernous fat pad; Transvaginal approach
深圳市卫生计生委科技计划项目(201601055)
B
1009-6604(2016)11-1030-04
10.3969/j.issn.1009-6604.2016.11.020
2016-07-19)
**通讯作者,E-mail:szlhlgn@126.com
