Narcotrend监测下全身麻醉复合椎旁神经阻滞用于胸腹腔镜联合食管癌根治术效果观察
2016-12-05章蔚柴小青魏昕李娟耿擎天潘建辉
章蔚,柴小青,魏昕,李娟,耿擎天,潘建辉
(安徽医科大学附属省立医院,合肥230001)
Narcotrend监测下全身麻醉复合椎旁神经阻滞用于胸腹腔镜联合食管癌根治术效果观察
章蔚,柴小青,魏昕,李娟,耿擎天,潘建辉
(安徽医科大学附属省立医院,合肥230001)
目的 观察Narcotrend监测下全身麻醉复合椎旁神经阻滞(PVB)在胸腹腔镜联合食管癌根治术(TLE)中的应用效果及安全性。方法 选择择期行TLE的食管癌患者50例,随机分为全身麻醉组(G组)、PVB复合全身麻醉组(P+G组),每组25例。G组直接予以全身麻醉,P+G组在超声引导下行PVB,右T5椎旁间隙、双侧T8椎旁间隙分别予以0.5%罗哌卡因10 mL,记录起效时间、阻滞平面后,予以全身麻醉;术中监测平均动脉压(MAP)、心率(HR)、Narcotrend指数(NTI)[分别记录基础时(t0)、神经阻滞后全麻诱导前(t1)、全麻诱导后(t2)、胸腔镜手术切皮时(t3)、胸腔镜手术1 h时(t4)、腹腔镜手术切皮时(t5)、腹腔镜手术1 h时(t6)、手术结束时(t7)、气管拔管时(t8)、出麻醉恢复室(PACU)时(t9)];术毕两组均予舒芬太尼静脉镇痛,记录术中丙泊酚、瑞芬太尼用量;记录拔管时间、PACU停留时间;记录患者术后安静和咳嗽时视觉模拟评分(VAS)、舒芬太尼用量、并发症发生情况等。结果 P+G组感觉阻滞平面右侧为T3~11,左侧为T6~11。与G组比较,P+G组术中丙泊酚、瑞芬太尼用量减少(P均<0.05),清醒至拔管时间、PACU停留时间缩短(P<0.05或<0.01);两组t8和t9时点MAP均升高,但P+G组升高幅度均小于G组(P均<0.05);P+G组t3、t4、t6时点NTI均高于G组同时点(P均<0.05);P+G组术后8 h内安静和咳嗽时VAS、舒芬太尼用量均低于G组(P均<0.05)。两组均未发生术中知晓。结论 Narcotrend监测下PVB复合全身麻醉用于TLE的麻醉深度适宜,镇痛效果较好,术中血流动力学稳定。
食管癌;胸腹腔镜联合食管癌根治术;椎旁神经阻滞;麻醉深度监测
硬膜外镇痛是胸腹腔镜联合食管癌根治术(TLE)传统的镇痛方法。但随着抗凝药物的广泛使用,极易诱发硬膜外血肿;而且静脉麻醉随着麻醉药用量的增加,会导致患者嗜睡,影响术后咳嗽、咳痰及下床活动。椎旁神经阻滞(PVB)推荐用于胸科手术镇痛,其用于TLE术后镇痛鲜有报道[1]。在全身麻醉时辅助区域阻滞麻醉镇痛的同时,麻醉深度监测(Narcotrend监测)理论上可避免麻醉过深或过浅,可提高麻醉质量。本研究探讨Narcotrend监测下全身麻醉复合PVB在TLE中的应用效果及安全性。现报告如下。
1 资料与方法
1.1 临床资料 选择2012年1月~2014年12月我院收治的拟择期行TLE的食管癌患者50例,男37例、女13例,年龄(62±9)岁,体质量(58±9)kg。所有患者术前明确诊断,美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级。排除凝血功能障碍、穿刺部位存在感染病灶、中枢神经系统疾病、局部麻醉药过敏、胸廓畸形、外伤或长期腰背痛者、病态肥胖者。采用随机数字表法将患者分为全身麻醉组(G组)、PVB复合全身麻醉组(P+G组),每组25例。两组性别、年龄、体质量、ASA分级具有可比性。本研究经医院伦理委员会批准,患者均知情同意。
1.2 麻醉方法 所有患者入手术室后开放上肢静脉通道和桡动脉,监测心率(HR)、血压(BP)、血氧饱和度(SpO2)、呼气末二氧化碳分压(PetCO2),使用Narcotrend监测仪监测Narcotrend指数(NTI)。G组直接予以全身麻醉,依次静脉注射咪达唑仑0.05 mg/kg、依托咪酯0.2~0.3 mg/kg、舒芬太尼0.5 μg/kg和罗库溴铵1.2 mg/kg,插入双腔气管导管,纤维支气管镜定位。P+G组采用PVB复合全身麻醉:患者侧卧位,超声定位右侧T5和双侧T8,将超声探头置于T5、T6间隙,定位椎旁间隙。采用20 G穿刺针于右侧T5由外向内持续进针,直至针尖穿透肋间膜,注射0.5%罗哌卡因10 mL至椎旁间隙。双侧T8采用相同操作[2]。三处阻滞局麻药总量为0.5%罗哌卡因30 mL。PVB后30 min内采用乙醇温度法测试感觉阻滞平面并记录。麻醉维持:靶控输注,丙泊酚靶控血浆浓度(Cp)2~4 μg/mL,瑞芬太尼Cp 1~4 ng/mL,肌松监测仪测定4个成串刺激值(TOF)。根据NTI、BP、HR调节丙泊酚、瑞芬太尼靶浓度,维持NTI在D1~E0,BP、HR波动在基础值的±20%,根据TOF追加维库溴铵维持肌松。术中出现低血压时静脉注射麻黄碱5 mg或苯肾上腺素20 μg,必要时加快补液速度或予以6%羟乙基淀粉130/0.4 300~500 mL;心动过缓者予以阿托品0.5 mg。缝合腔镜切口时,静注帕瑞昔布钠40 mg。术后患者转入麻醉恢复室(PACU),自主呼吸恢复、呼之睁眼,予以新斯的明1 mg后TOF>0.9即可拔管。拔管后,接自控静脉镇痛泵(PCIA)术后镇痛,舒芬太尼100 μg加生理盐水至100 mL(单次注射剂量1 μg,锁定时间10 min,无背景输注剂量)。术后疼痛VAS≥4分者静脉注射帕瑞昔布钠40 mg或曲马多100 mg。待Staward苏醒评分6分时,由PACU转送ICU监护治疗48 h。
1.3 相关指标观察 术前记录P+G组PVB的起效时间及阻滞平面;术中记录手术时间,术中丙泊酚和瑞芬太尼用量,监测HR、平均动脉压(MAP)和NTI[分别记录基础时(t0)、神经阻滞后全麻诱导前(t1)、全麻诱导后(t2)、胸腔镜手术切皮时(t3)、胸腔镜手术1 h时(t4)、腹腔镜手术切皮时(t5)、腹腔镜手术1 h时(t6)、手术结束时(t7)、气管拔管时(t8)、出PACU时(t9)];术后记录PACU停留时间,术后0、1、2、4、8、12、24、36、48 h安静和咳嗽时VAS,舒芬太尼用量,追加使用镇痛药及术后肺部感染等并发症发生情况。

2 结果
P+G组PVB感觉阻滞平面右侧为T3~11,左侧为T6~11,均覆盖了胸腹腔镜操作所必须的Trocar孔洞和切口。G组及P+G组中位手术时间分别为274(252,326)、290(263,343)min,两组比较P>0.05。两组均未出现术中知晓。G组及P+G组PACU停留时间分别为55(48,68)、45(40,57)min,两组比较P<0.05。G组术后追加镇痛药1次者4例、2次者7例、3次者9例、4次及以上者5例;P+G组分别为8、11、5、1例, 两组≥4次者比较P<0.05;G组术后出现肺部感染2例,P+G组未出现并发症,两组比较P>0.05。两组其余指标比较见表1~3。
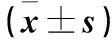
表1 两组术中各时点HR、MAP、NTI比较
注:与G组同时间比较,*P<0.05,**P<0.01。

表2 两组术中丙泊酚、瑞芬太尼、舒芬太尼用量及麻醉苏醒状况比较±s)
注:与G组同时间比较,*P<0.05,#P<0.01。

表3 两组术后各时点安静和咳嗽时VAS比较[M(Q)]
注:与G组同状态时比较,*P<0.05,#P<0.01。
3 讨论
目前胸外科手术后最佳镇痛方案为区域镇痛、阿片类药物联合非甾体类药物的多模式镇痛。PVB是胸外科常用的区域镇痛方法,但其鲜用于TLE。PVB能够阻断胸腹部感觉神经(包括痛觉神经和交感神经)向脊髓的传导,减轻手术的伤害性疼痛反应和应激反应。PVB为单侧感觉阻滞,而TLE为双侧不对称手术,且要求感觉阻滞平面右侧为T3~11、左侧为T6~11,在权衡满意麻醉效果和最少穿刺并发症后,本研究选择在右侧T5、双侧T8水平进行双侧PVB[3,4],局麻药选择单次注射0.5%罗哌卡因30 mL[5]。为加强或延长PVB的镇痛效果,联合静脉注射阿片类药物镇痛,即手术结束前使用环氧化物酶-2抑制剂和术后通过PCA使用阿片类药物(舒芬太尼),延续其良好的术后镇痛效果。
本研究结果显示,P+G组术中瑞芬太尼、术后舒芬太尼用量低于G组,证实本研究设计的PVB方案术中及术后镇痛效果较好[6]。本研究两组t8、t9时MAP均升高,但P+G组升高幅度低于G组;围术期P+G组血流动力学变化更平稳,应激反应更小[7]。术后8 h安静和咳嗽时VAS均低于G组,术后肺部感染发生率低于G组,表明P+G组术后麻醉镇痛方案更合理,患者术后能在一定程度上接受咳嗽时的疼痛,从而更有利于咳嗽排痰,降低肺部感染的发生率。故本研究镇痛方案可减少术中及术后阿片类镇痛药物的应用,镇痛效果较好[8]。
良好的区域镇痛可降低全身麻醉药用量[9],但术中仅凭血流动力学指标控制麻醉深度可致术中知晓,而盲目地加深麻醉,循环或中枢受抑制,可造成患者术后不良转归,如苏醒延迟、认知功能障碍等[10]。长时间手术中精确控制麻醉深度使其维持在正常范围内非常重要[11]。Narcotrend监测是用于测量麻醉深度的脑电图方法和基于定量脑电图模式识别的新指数,已通过美国FDA认证。NTI范围为0(脑电静止)~100(清醒),数值愈高,患者愈接近清醒状态;但术中NTI并非愈低愈好,全麻诱导后建议术中NTI维持在D1~E0(27~56),可保证患者维持在适宜的麻醉状态[12,13]。临床研究显示,与既往麻醉经验性用药相比,使用Narcotrend监测麻醉深度能明显减少异丙酚用量,缩短麻醉恢复时间[14]。本研究根据NTI、BP、HR调节丙泊酚、瑞芬太尼靶浓度,维持NTI在D1~E0,两组均未出现术中知晓,P+G组NTI在t3、t4、t6时明显高于G组,但仍在设定范围内,而P+G组清醒至拔管时间和PACU停留时间短于G组,证实Narcotrend监测有助于合理地使用全麻药物,避免麻醉过深,有利于患者术后快速康复。
总之,Narcotrend监测下PVB复合全身麻醉用于TLE的麻醉深度适宜,镇痛效果较好,术中血流动力学稳定。
[1] Fibla JJ, Molins L, Mier JM, et al. A randomized prospective study of analgesic quality after thoracotomy: paravertebral block with bolus versus continuous infusion with an elastomeric pump[J]. Eur J Cardiothorac Surg, 2015,47(4):631-635.
[2] Zhang W, Fang C, Li J, et al. Single-dose, bilateral paravertebral block plus intravenous sufentanil analgesia in patients with esophageal cancer undergoing combined thoracoscopic-laparoscopic esophagectomy: a safe and effective alternative[J]. J Cardiothorac Vasc Anesth, 2014,28(4):978-984.
[3] Naja ZM, El-Rajab M, Ziade F, et al. Preoperative vs. postoperative bilateral paravertebral blocks for laparoscopic cholecystectomy: a prospective randomized clinical trial[J]. Pain Pract, 2011,11(6):509-515.
[4] Qi J, Du B, Gurnaney H, et al. A prospective randomized observer-blinded study to assess postoperative analgesia provided by an ultrasound-guided bilateral thoracic paravertebral block for children undergoing the Nuss procedure[J]. Reg Anesth Pain Med, 2014,39(3):208-213.
[5] Hura G, Knapik P, Misioek H, et al. Sensory blockade after thoracic paravertebral injection of ropivacaine or bupivacaine[J]. Eur J Anaesthesiol, 2006,23(8):658-664.
[6] Komatsu T, Kino A, Inoue M, et al. Paravertebral block for video-assisted thoracoscopic surgery: analgesic effectiveness and role in fast-track surgery[J]. Int J Surg, 2014,12(9):936-939.
[7] Kaya FN, Turker G, Mogol EB, et al. Thoracic paravertebral block for video-assisted thoracoscopic surgery: single injection versus multiple injections[J]. J Cardiothorac Vasc Anesth, 2012,26(1):90-94.
[8] 章蔚,李娟,耿擎天,等.单点或多点胸椎旁神经阻滞在胸腔镜肺叶切除患者术后镇痛的临床研究[J].临床麻醉学杂志,2014,30(2):109-113.
[9] Hara K, Sakura S, Nomura T, et al. Ultrasound guided thoracic paravertebral block in breast surgery[J]. Anaesthesia, 2009,64(2):223-225.
[10] Law CJ, Jacobson GM, Kluger M, et al. Randomized controlled trial of the effect of depth of anaesthesia on postoperative pain[J]. Br J Anaesth, 2014,112(4):675-680.
[11] 杭燕南.麻醉与监护技术[J].外科研究与新技术,2013,2(1):7-13.
[12] Guo Z, Pang L, Jia X, et al. Intraoperative target-controlled infusion anesthesia application using remifentanil hydrochloride with etomidate in patients with severe burn as monitored using[J]. Narcotrend Burns, 2015,41(1):100-105.
[13] 于布为,王焱林,叶铁虎,等.2014版中国麻醉学指南与专家共识[M].北京:人民卫生出版社,2014:68-72.
[14] Panousis P, Heller AR, Burghardt M, et al. The effects of electromyographic activity on the accuracy of the Narcotrend monitor compared with the Bispectral Index during combined anaesthesia[J]. Anaesthesia, 2007,62(9):868-874.
柴小青(E-mail: zw97079@163.com)
10.3969/j.issn.1002-266X.2016.40.024
R735.1
B
1002-266X(2016)40-0072-03
2015-11-11)
