髋臼盂唇撕裂患者关节镜下盂唇修复与盂唇清理疗效比较的 Meta 分析
2016-11-24张新涛任士友孙礼氓尤田江小成张文涛
张新涛 任士友 孙礼氓 尤田 江小成 张文涛
髋臼盂唇撕裂患者关节镜下盂唇修复与盂唇清理疗效比较的 Meta 分析
张新涛任士友孙礼氓尤田江小成张文涛
目的分析对比关节镜下盂唇修复与盂唇清理治疗髋臼盂唇撕裂的疗效。方法检索 1960 年1 月至 2015 年 9 月,PubMed、SpringerLink、EMBASE、the Cochrane Library、Medline、Science Direct、中国知识资源总库、万方数据库、维普数据库。收集关节镜下盂唇修复与清理治疗髋臼盂唇撕裂疗效对比的相关文献,按纳入与排除标准筛选文献并对纳入文献进行质量评价,采用 RevMan5.2 软件进行分析。结果共纳入5 篇文献,病例数合计为 437 例,所有 5 篇文献报道无论使用何种评分标准,术后结果均较术前有明显提升,3 篇文献报道盂唇修复组术后疗效明显高于盂唇清理组,2 篇文献结果显示盂唇清理组与盂唇修复组术后疗效差异无统计学意义;术后 MHHS 评分盂唇修复组高于盂唇清理组,术后 NAHS 评分两组差异无统计学意义( P<0.0001 );两组手术失败率和再手术率差异无统计学意义 ( P=0.11,P=0.15 );术后疗效优良率盂唇修复组高于盂唇清理组 ( P=0.007 )。结论关节镜下盂唇修复与盂唇清理治疗髋臼撞击症相关的盂唇撕裂,术后疗效均较术前有明显提高;MHHS 评分和术后疗效优良率关节镜下盂唇修复优于盂唇清理;手术失败率和NAHS 评分两种术式差异无统计学意义。
股骨髋臼撞击症;关节镜;修复外科手术;矫形外科手术;Meta 分析
20 世纪 90 年代晚期,Ganz 等[1]和 Beck 等[2]提出了股骨髋臼撞击症 ( femoroacetabular impingement,FAI ) 的概念。FAI 是引起青年人尤其是运动员髋部疼痛[3],并最终导致骨关节炎的常见原因[4],按损伤机制可分为凸轮型、钳夹型、混合型三种类型[5],撞击容易引起髋臼盂唇反复损伤,对盂唇损伤后的手术处理仍存在争议,有文献报道盂唇损伤的清理切除与盂唇修复的短期效果相同[6-9],也有不少学者认为盂唇修复效果优于清理切除[10-11]。本研究的主要目的是系统比较关节镜下盂唇清理与盂唇修复治疗 FAI 相关盂唇损伤的临床效果。
资料与方法
一、文献检索
检索 1960 年 1 月至 2015 年 9 月,PubMed、SpringerLink、EMBASE、the Cochrane Library、Medline、Science Direct、中国知识资源总库、万方数据库、维普数据库。收集关节镜下盂唇清理与盂唇修复治疗 FAI 相关盂唇撕裂疗效对比的相关文献。英文检索词为 ( 1 )“femoroacetabular impingement”、( 2 )“labral tears”、( 3 )“debridement”、( 4 )“resection”、( 5 )“labral repair”、( 6 )“reattachment”、( 7 )“refixation”、( 8 )“arthroscopy”,中文检索词为“股骨髋臼撞击症”、“盂唇损伤”、“清理”、“切除”、“修复”、“固定”,按确定的纳入与排除标准进行筛选。
二、研究方法
1. 纳入与排除标准:
( 1 ) 纳入标准:① 研究类型:公开发表的随机对照试验,随机对照临床试验和队列研究,限中英文文献,无论是否采用盲法;② 研究对象:术前确诊 FAI 及盂唇损伤、初次行关节镜治疗的患者;③ 干预措施:研究组进行关节镜下损伤盂唇清理切除,对照组进行关节镜下损伤盂唇的修复固定。
( 2 ) 排除标准:① 综述、讲座、文摘、临床经验、病例报告、述评类文献;② 无法获得全文的研究、无对照组的研究、动物研究、非原始文献研究、多次发表的研究等;③ 研究对象合并其它严重代谢性、消耗性疾病或影响术后正常恢复过程的疾病;④ 研究开放手术临床疗效对比的文献;⑤ 非 Level I 或 Level II 或 Level III 研究文献。
2. 数据提取:由 2 名独立评价员各自独立应用相同的表格从原始文献中提取数据,遇到分歧讨论解决。提取资料包括:研究作者姓名、研究类型、发表时间、患者例数、年龄、性别、病程、随访时间、失访人数、术后疗效优良率、MHHS ( modified harris hip score[12]) 评分、NAHS ( non-arthritic hip score[3]) 评分、手术失败率等。
3. 文献质量评价:评价纳入研究质量时依据Cochrane Reviewer’s Handbook 文献质量评价方法进行,包括 4 条:随机方法、分配隐藏、盲法、失访与退出,完全满足以上 4 条质量标准的文献,发生偏倚的可能性小,为 A 级研究;1 项或以上标准未描述的文献,发生偏倚的可能性为中度,为 B 级研究;有 1 项或以上标准未使用的文献,偏倚发生可能性大,为 C 级研究。使用 Coleman methodology score[13]辅助对文献质量进行评价,对评分低于 70 分的文献予以排除。
三、统计学处理
采用 RevMan 5.2 统计分析软件,二分类变量采用优势比 ( odds ratio,OR ) 或相对危险度 ( relative risk,RR ) 及其 95% CI 为效应量,连续性变量使用均数差值 ( mean difference,MD ) 及其 95% CI 为效应量。首先采用 χ2检验进行其统计学异质性分析,若纳入研究统计学同质性检验 P>0.1、I2≤50%时,表明纳入文献异质性小,采用固定效应模型分析,P<0.05 为两组间差异有统计学意义;纳入研究统计学同质性检验 P≤0.1、I2>50% 时,表明纳入文献异质性大,采用随机效应模型分析,P<0.05 为两组间差异有统计学意义。
结 果
一、文献纳入情况
文献检索初检出中文文献 69 篇,经阅读文题和摘要后纳入 7 篇,按纳入与排除标准,最终纳入0 项研究。初检出英文文献 1052 篇,阅读文题和摘要后纳入 149 篇,按纳入与排除标准,最终纳入5 项研究。共纳入研究 5 篇文献[14-18]( 图 1 )。
二、纳入文献的基本数据
纳入的 5 篇文献的基本信息和病例的一般情况如表1、2。

表1 纳入文献的基本信息Tab.1 Basic information of associated literature

表2 纳入文献病例的一般情况Tab.2 Basic information of associated cases
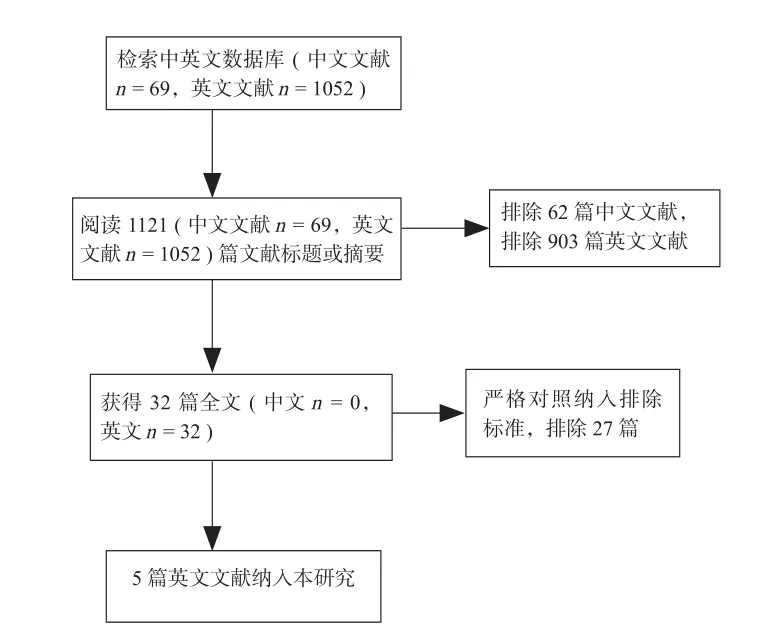
图 1 文献纳入流程图Fig.1 Flow chart of included literature
三、手术前后评分比较
所纳入的 5 篇文献,其结果显示无论使用何种评分标准,盂唇清理组和盂唇修复组术后评分结果均较术前有明显提升[14-18],3 篇文献[14-16]报道盂唇修复组术后疗效明显高于盂唇清理组,2 篇文献[17-18]报道盂唇清理组与盂唇修复组术后差异无统计学意义。
四、术后不同评分方法的比较
1. MHHS 评分:纳入的 5 篇文献中,3 篇[14,16,18]报道了术后 MHHS 评分结果。根据分析,均予采纳,其中盂唇清理组 120 例,盂唇修复组 167 例,各研究间无异质性 ( P=0.38,I2=0% )。采用固定效应模型进行 Meta 分析结果显示:MD=-6.60,95% CI ( -9.57,-3.63 ),P<0.0001,两组间差异有统计学意义 ( 图 2 ),盂唇修复组术后评分高于盂唇清理组。
2. NAHS 评分:所纳入的 5 篇文献中,2 篇报道了术后 NAHS 评分结果,其中 1 篇文献[16]的评价标准符合纳入标准,予以纳入。盂唇清理组 53 例,盂唇修复组 40 例,结果显示:MD=-5.00,95% CI ( -11.15,1.15 ),P=0.11,两组差异无统计学意义( 图 3 )。
五、手术失败率比较
所纳入的 5 篇文献中,4 篇报道了术后再次手术情况,2 篇[14-15]的数据予以采纳,其中盂唇清理组62 例,盂唇修复组 70 例,各研究间无异质性 ( P=0.51,I2=0% )。采用固定效应模型进行 Meta 分析,结果显示:OR=2.78,95% CI ( 0.68,11.31 ),P=0.15,两组间再次手术率差异无统计学意义 ( 图 4 )。
六、术后疗效优良率
所纳入的 5 篇文献中,2 篇[14-15]的数据予以采纳,其中盂唇清理组 62 例,盂唇修复组 70 例,各研究间无异质性 ( P=0.81,I2=0% )。采用固定效应模型进行 Meta 分析,结果显示:OR=0.26,95% CI ( 0.10,0.69 ),P=0.007,两组间差异有统计学意义,盂唇修复组术后疗效优良率高于盂唇清理组( 图 5 )。
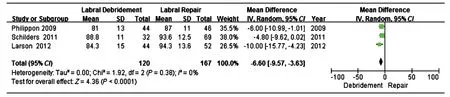
图 2 两种手术方式术后 MHHS 评分Fig.2 Forest plot of the modified Harris hip scores

图 3 两种手术方式术后 NAHS 评分的比较Fig.3 Forest plot of the non-arthritic hip score
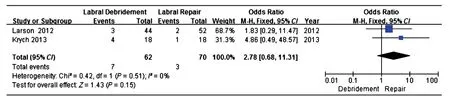
图 4 两种手术方式术后失败率的比较Fig.4 Forest plot of failure rate of surgeries

图 5 两种手术方式术后疗效优良率的比较Fig.5 Forest plot of good-to-excellent rate
讨 论
髋臼盂唇清理曾是治疗盂唇撕裂的主要方式,组织病理学检查提示,切除的盂唇及髋臼缘软骨均有退行性变[19],基础研究显示,盂唇的血供主要源自髋关节囊,完整的盂唇与撕裂的盂唇周围血管分布并无明显的差异[20-24]。随后,切除退变组织并尽量保留髋臼缘的技术开始出现[8],2006 年 Espinosa等[10]首次报道对比盂唇清理与盂唇修复治疗髋臼撞击症相关盂唇撕裂疗效,并报道盂唇修复组效果较优,随后关节镜下关节盂唇清理与盂唇修复治疗髋臼撞击症相关盂唇撕裂的研究相继出现。
本研究对国内外报道关节镜下关节盂唇清理与盂唇修复治疗髋臼撞击症相关盂唇撕裂疗效的文献[14-18],进行系统全面的收集,包括队列研究、随机对照试验或非随机对照试验研究,通过检索到尽可能多的文献,提高检验效能,使得出的结果更加可靠,最终对符合标准的 5 篇国外文献研究结果合并进行 Meta 分析。
本研究结果显示:( 1 ) 5 篇文献报道无论使用何种评分标准,无论是盂唇清理组还是盂唇修复组术后结果均较术前有明显提升;3 篇文献报道盂唇修复组术后疗效明显优于盂唇清理组;2 篇文献报道盂唇清理组与盂唇修复组术后无明显差异。本研究所纳入的 5 篇文献,术后分别使用不同的评分标准( Phillipon 等[18]、Schiders 等[16]、Larson 等[14]使用MHHS ) 进行评分。由于 Krych 等[15]使用 HOS ( hip outcome score[24]) 进行评分,但未提供数据的标准差难以对其数据进行系统评价,难以与 Laude 等使用NAHS 评分标准进行数据整合合并,故本研究的术后评分仅以 MHHS、NAHS 进行评价,MHHS 评分盂唇修复组明显高于盂唇清理组,NAHS 评分两组间差异无统计学意义。( 2 ) 手术失败率:从操作的难度来说,盂唇修复难度高于盂唇清理,进行盂唇修复手术由于术者个人水平的限制,失败率应高于盂唇清理组;从解剖方面看,盂唇修复更接近其原有正常结构,有助于髋关节的稳定性、运动的协调性及分泌关节液[22-23],其术后再次出现髋关节疼痛的几率小;本研究纳入的 5 篇文献中,3 篇给出总的手术失败率,对于盂唇修复组或盂唇清理组手术失败的比例各是多少并未给出,因此未纳入本研究的分析范畴,通过对另外 2 篇文献进行评价,发现两组的差异无统计学意义。( 3 ) 术后髋关节功能优良率:无论是盂唇清理组还是盂唇修复组,术后结果均较术前有明显提高,只在优良率的例数方面有部分差异,故按二分类资料进行数据处理,Phillipon等[18]、Schiders 等[16]、Laude 等[14]缺乏对术后功能优良的限定概念的限定,故本研究只纳入另外 2 项研究,结果提示关节镜下盂唇修复组结果优于盂唇清理组。
局限性:本研究主要关注关节镜下关节盂唇清理与盂唇修复治疗髋臼撞击症相关盂唇撕裂,对非关节镜下手术的研究予以排除。( 1 ) 处理条件限制:盂唇缝合需要存留组织足够理想、足够多,值得缝合,而非仅存在明显变性、散乱组织,或者本身没存留足够组织无法缝合。当不能缝合时,只能选择清理,本研究纳入文献存在手术适应证不一致的情况,对结论的外推产生一定的限制。( 2 ) 引起髋臼盂唇损伤的原因有 FAI、负重状态下髋关节扭转、外伤 ( 如交通事故、跌倒或碰撞伤 )、反复劳损( 如经常打高尔夫球 ),以及髋关节发育不良和髋关节退行性变等,本研究纳入文献时限制为 FAI 相关盂唇撕裂,应用其结论时应注意。( 3 ) 本研究仅纳入 5 篇英文文献,且文献的质量参差不齐,存在一定的局限性。本研究纳入的 5 篇文献中,Level I 文献 1 篇,Level II 文献 1 篇,Level III 文献 3 篇,5 篇文献术后的评分方法方式不同,偏倚或混杂因素难以有效控制,临床评价效能可能会降低,也存在发表偏倚、选择偏倚、实施偏倚和测量偏倚等。研究质量属于 Level III,有一定的参考意义,但对其结果及应用应持审慎的态度。( 4 ) 文章无法统计各个研究的器械使用情况,且无法了解和评价术者的技术水平及熟练手术程度,故临床异质性的可能性大,可能影响 Meta 分析的论证强度和结论的外推性。( 5 ) 本研究所纳入 5 篇文献的研究对象为 437 例,就循证医学而言,其样本量还不算大,因此应谨慎对待其结论。
总之,关节镜下关节盂唇清理与盂唇修复治疗髋臼撞击症相关盂唇撕裂术后疗效均较术前有明显提高;盂唇修复的 MHHS 评分与术后疗效优良率优于盂唇清理,而两种术式在手术失败率与 NAHS 评分方面均无明显差异。
[1] Ganz R, Parvizi J, Beck M, et al. Femoroacetabular impingement: a cause for osteoarthritis of the hip. Clin Orthop Relat Res, 2003, 12(417):112-120.
[2] Beck M, Leunig M, Parvizi J, et al. Anterior femoroacetabular impingement: part II. Midterm results of surgical treatment. Clin Orthop Relat Res, 2004, (418):67-73.
[3] Clohisy JC, Beaulé PE, O’malley A, et al. AOA symposium. Hip disease in the young adult: current concepts of etiology and surgical treatment. J Bone Joint Surg Am, 2008, 90(10): 2267-2281.
[4] Ganz R, Leunig M, Leunig-Ganz K, et al. The etiology of osteoarthritis of the hip: an integrated mechanical concept. Clin Orthop Relat Res, 2008, 466(2):264-272.
[5] Pfirrmann CW, Mengiardi B, Dora C, et al. Cam and pincer femoroacetabular impingement: characteristic Mr arthrographicfindings in 50 patients. Radiology, 2006, 240(3):778-785.
[6] Beck M, Kalhor M, Leunig M, et al. Hip morphology influences the pattern of damage to the acetabular cartilage: femoroacetabular impingement as a cause of early osteoarthritis of the hip. J Bone Joint Surg Br, 2005, 87(7):1012-1018.
[7] Kamath AF, Componovo R, Baldwin K, et al. Hip arthroscopy for labral tears: review of clinical outcomes with 4.8-year mean follow-up. Am J Sports Med, 2009, 37(9):1721-1727.
[8] Kelly BT, Weiland DE, Schenker ML, et al. Arthroscopic labral repair in the hip: surgical technique and review of the literature. Arthroscopy, 2005, 21(12):1496-1504.
[9] Philippon MJ, Weiss DR, Kuppersmith DA, et al. Arthroscopic labral repair and treatment of femoroacetabular impingement in professional hockey players. Am J Sports Med, 2010, 38(1): 99-104.
[10] Espinosa N, Rothenfluh DA, Beck M, et al. Treatment of femoro-acetabular impingement: preliminary results of labral refixation. J Bone Joint Surg Am, 2006, 88(5):925-935.
[11] Larson CM, Giveans MR. Arthroscopic debridement versus refixation of the acetabular labrum associated with femoroacetabular impingement. Arthroscopy, 2009, 25(4): 369-376.
[12] Byrd JW, Jones KS. Prospective analysis of hip arthroscopy with 2-year follow-up. Arthroscopy, 2000, 16(6):578-587.
[13] Coleman BD, Khan KM, Maffulli N, et al. Studies of surgical outcome after patellar tendinopathy: clinical significance of methodological deficiencies and guidelines for future studies. Scand J Med Sci Sports, 2000, 10(1):2-11.
[14] Larson CM, Giveans MR, Stone RM. Arthroscopic debridement versus refixation of the acetabular labrum associated with femoroacetabular impingement mean 3.5-Year follow-up. Am J Sports Med, 2012, 40(5):1015-1021.
[15] Krych AJ, Thompson M, Knutson Z, et al. Arthroscopic labral repair versus selective labral debridement in female patients with femoroacetabular impingement: a prospective randomized study. Arthroscopy, 2013, 29(1):46-53.
[16] Schilders E, Dimitrakopoulou A, Bismil Q, et al. Arthroscopic treatment of labral tears in femoroacetabular impingement: a comparative study of refixation and resection with a minimum two-year follow-up. J Bone Joint Surg Br, 2011, 93(8): 1027-1032.
[17] Laude F, Sariali E, Nogier A. Femoroacetabular impingement treatment using arthroscopy and anterior approach. Clin Orthop Relat Res, 2009, 467(3):747-752.
[18] Philippon MJ, Briggs KK, Yen YM, et al. Outcomes following hip arthroscopy for femoroacetabular impingement with associated chondrolabral dysfunction: minimum two-year follow-up. J Bone Joint Surg Br, 2009, 91(1):16-23.
[19] Ito K, Leunig M, Ganz R. Histopathologic features of the acetabular labrum in femoroacetabular impingement. Clin Orthop Relat Res, 2004, (429):262-271.
[20] Kelly BT, Shapiro GS, Digiovanni CW, et al. Vascularity of the hip labrum: A cadaveric investigation. Arthroscopy, 2005, 21(1):3-11.
[21] 明星, 李涛, 辛文虎, 等. ESWL与URSL治疗上段输尿管结石疗效的系统评价. 重庆医学, 2014, 43(1):1494-1497.
[22] Crawford MJ, Dy CJ, Alexander JW, et al. The biomechanics of the hip labrum and the stability of the hip joint. Clin Orthop Relat Res, 2007, 12(465):16-22.
[23] Ferguson SJ, Bryant JT, Ganz R, et al. An in vitro investigation of the acetabular labral seal in hip joint mechanics. J Biomech, 2003, 36(2):171-178.
[24] Martin RL, Philippon MJ. Evidence of validity for the hip outcome score in hip arthroscopy. Arthroscopy, 2007, 23(8):822-826.
( 本文编辑:李贵存 )
Meta-analysis of comparison of the effects after arthroscopic debridement versus re-attachment of acetabular labral tears during femoroacetabular impingement surgery
ZHANG Xin-tao, REN Shi-you, SUN Li-meng, YOU Tian, JIANG Xiao-cheng, ZHANG Wen-tao. Department of Sports Medicine and Rehabilitation, Peking University Shenzhen Hospital, Shenzhen, Guangdong, 510086, PRC
Objective To evaluate the effects of arthroscopic debridement versus re-attachment of acetabular labral tears during femoroacetabular impingement surgery. Methods Eligible studies were identified from electronic databases including PubMed, SpringerLink, EMBASE, the Cochrane Library, Medline, Science Direct, CNKI, WanFang Data and VIP from January 1960 to September 2015. We screened the retrieved literatures about comparison of the effects after arthroscopic debridement versus re-attachment of acetabular labral tears during femoroacetabular impingement surgery according to the inclusion and exclusion criteria and performed a meta-analysis with the software RevMan 5.2 after identification of the relevant data. Results Five studies met our inclusion criteria, with 437 cases in total. The outcomes got improved for the patients undergoing the treatment in all the 5 studies, regardless of surgical approach or evaluation standard. Statistically significant differences in clinical outcomes were observed in 3 out of 5 studies between the patients undergoing labral refixation and the patients undergoing labral debridement. The differences in the other 2 studies were not statistically significant. The postoperative modified Harris hip score ( MHHS ) was higher in refixation group than that in debridement group. No statistically significant differences were found in the postoperative non-arthritic hip score ( NAHS ) between the 2 groups ( P < 0.0001 ). There were no statistically significant differences in operation failure rate and reoperation failure rate between the 2 groups ( P = 0.11, P = 0.15 ). The postoperative good-to-excellent rate was higher in refixation group than that in debridement group ( P = 0.007 ). Conclusions Arthroscopic re-attachment of acetabular labral tears during femoroacetabular impingement surgery results in significantly higher MHHS score and higher good-to-excellent rate when compared with arthroscopic debridement. However, there are no statistically significant differences in the improvement of NAHS and operation failure rate between debridement group and refixation group.
Femoracetabular impingement; Arthroscope; Reconstructive surgical procedures; Orthopedic procedures; Meta-analysis
10.3969/j.issn.2095-252X.2016.11.008
R684, R687.4
广东省中医药局科研课题 ( 20131027 )
510086 深圳,北京大学深圳医院运动医学与康复科
2016-03-22 )
