不同肺复张模式对ARDS患者呼吸力学及呼出气冷凝液炎症因子的影响
2016-11-19倪瑞云张建国王振红周廷发刘清敏
倪瑞云 张建国 王振红 熊 瑛 周廷发 刘清敏
1 郯城县第一人民医院急诊科 临沂 276100;2 临沂市人民医院重症医学科
不同肺复张模式对ARDS患者呼吸力学及呼出气冷凝液炎症因子的影响
倪瑞云1张建国2王振红2熊 瑛2周廷发2刘清敏2
1 郯城县第一人民医院急诊科 临沂 276100;2 临沂市人民医院重症医学科
目的 比较控制性肺膨胀(SI)和压力控制(PCV)两种肺复张模式对急性呼吸窘迫综合征(ARDS)患者肺氧合功能、呼吸力学、呼出气冷凝液炎症因子及血流动力学的影响。方法 45例ARDS患者随机分为对照组、SI组和PCV组。对照组使用保护性肺通气治疗;SI组在保护性肺通气基础上使用控制性肺膨胀治疗;PCV组联合压控法肺复张治疗。每12 h重复1次RM,连续3 d。观察各组患者治疗前、治疗12、24、48、72 h各时间点氧合指数(PaO2/FiO2)、气道峰压(PIP)、气道平台压(Pplat)、静态肺顺应性(Cst)。检测治疗前、治疗24、72 h呼出气冷凝液(EBC)中TNF-α、IL-6、IL-10水平,监测SI组与PCV组RM前后血流动力学变化。结果 ①三组患者治疗12、24、48、72 h各时间点PaO2/FiO2、Cst均呈上升趋势,PIP、Pplat呈下降趋势,与治疗前比较均有统计学意义;同时间点RM组(SI组和PCV组)PaO2/FiO2、Cst高于对照组,PIP、Pplat低于对照组,比较有统计学意义,但上述指标SI组与PCV组比较无统计学意义。②SI组与PCV组患者治疗后呼出气冷凝液(EBC)中TNF-α、IL-6、IL-10水平均呈下降趋势,在治疗后24、72 h与治疗前比较均有统计学意义,但SI组与PCV组比较差异无统计学意义。③SI组与PCV组在肺复张时MAP下降,HR、CVP升高,与复张前比较差异显著,PCV组上述指标波动幅度及持续时间均低于SI组,在肺复张时、复张后60、120、300 s两组上述指标比较差异有统计学意义。结论 SI与PCV两种肺复张均能改善ARDS患者肺氧合功能、增加肺顺应性,降低平台压,减轻肺部炎症反应;PCV肺复张对血流动力学影响低于SI。
肺复张;急性呼吸窘迫综合征;血流动力学;炎症因子
机械通气是急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)重要的治疗措施之一,但同时也可因正压通气所致的肺泡过度膨胀和肺泡反复萎陷/复张产生的剪切力,引起呼吸机相关性肺损伤(VALI)[1]。在开放肺概念的指导下,学者们提出了肺复张(recruitment maneuver,RM)策略。RM能使萎陷的肺泡开放,减少肺泡表面活性物质的损失,减轻肺部炎症反应,改善肺功能[2]。但不同RM方法对肺氧合功能、肺部炎性损伤及血流动力学影响可能存在差异。本研究通过观察压控法肺复张与(PCRM)控制性肺膨胀(SI)两种RM模式对ARDS肺氧合、呼吸力学、呼出气冷凝液(EBC)炎症因子及血流动力学的影响,系统比较这两种RM模式对ARDS的治疗效果及安全性。
1 材料与方法
1.1 研究对象 选择2012年1月—2013年12月我院重症医学科收治的45例ARDS患者作为研究对象。入选标准:所有病例均符合2011年柏林ARDS诊断标准[3]。排除标准:存在血流动力学不稳定(收缩压<90 mmHg或>180 mmHg);严重的颅内高压;气胸或支气管胸膜瘘或肺叶切除术后2周内;慢性疾病终末期;RM过程中出现氧饱和度(SaO2)下降>10%、心律失常或心率<50次/min或>150次/min、收缩压<90 mmHg或>180 mmHg。
1.2 分组与治疗方法 将所选病人按照随机化原则分为对照组、控制性肺膨胀组(SI)和压控法肺复张组(PCV)。对照组应用保护性肺通气,SI组联合控制性肺膨胀,PCV组联合压控法肺复张治疗。
1.2.1 保护性通气模式的确定 所有患者均仰卧位,经口气管插管,小潮气量容量控制通气(方形波、VT 4~8 mL/kg、f 15~20次/min、吸呼比1∶2);根据2004年《重症脓毒症和脓毒症休克治疗指南》[4]制定的ARDSNET呼吸机管理规定,按不同的吸氧浓度(FiO2)调整呼气末正压的(PEEP)值,尽可能在FiO2<0.6时达到目标氧合的最小PEEP水平;治疗过程中要求氧分压(PaO2)达到60~80 mmHg或脉搏氧饱和度(SpO2)为90%~95%;pH值为7.30~7.45;平台压≤30 cmH2O[5-7]。
1.2.2 肺复张的实施 SI组与PCV组在保护性通气稳定后0.5 h即开始RM治疗。每次RM前充分镇静,将FiO2调至1.0,持续5 min后开始RM治疗。SI组将呼吸机模式调整为CPAP模式,将PEEP在10 s内匀速提高至40 cmH20,持续40 s后将FiO2和PEEP调至先前水平,恢复原通气模式及条件;PCV组将呼吸机模式调整为PCV模式,吸气压20 cmH2O,I∶E=1∶1,其他参数不变,PEEP在10 s内匀速提高至20 cmH2O,维持气道峰压(Ppeak)为40 cmH2O,持续时间120 s后将FiO2和PEEP调至先前水平,恢复原通气模式及条件。每12 h重复1次RM,连续3 d。
1.3 观察指标和方法
1.3.1 动脉血气监测 三组病例在治疗前、治疗12、24、48及72 h各时间点采集动脉血测血氧分压(PaO2),并计算氧合指数(PaO2/FiO2)。
1.3.2 呼吸力学监测 Puritan Bennett 840呼吸机监测三组病例治疗前、治疗12、24、48及72 h各时间点气道峰压(PIP)、平台压(Pplat)及肺静态顺应性(Cst)。
1.3.3 血流动力学监测 经右锁骨下静脉置中心静脉导管、桡动脉置动脉导管,分别接换能器与监护仪连接,记录SI组与PCV组病例每次RM前、复张时、复张后60、120及300 s的心率(HR)、平均动脉压(MAP)、中心静脉压(CVP)。
1.3.4 呼出气冷凝液(EBC)中TNF-α、IL-6、IL-10水平 分别于治疗前、治疗24、72 h各时间点收集2 mL EBC分装,置-80℃冰箱保存备检。采用酶联免疫法检测EBC中TNF-α、IL-6、IL-10浓度。
1.4 统计学方法 用SPSS16.0 for windows软件分析。计量资料以表示,多样本均数比较采用单因素方差分析,组内多均数比较采用Dunnett-t检验,同时间点组间多均数比较采用SNK-q检验,以P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 三组研究对象年龄、性别、ARDS病因(肺内/肺外)、PaO2/FiO2及APACHEⅡ评分等基础资料比较差异无统计学意义(P均>0.05)。
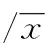
表1 三组入选时基本状况比较 ±s,n=15
2.2 肺复张对呼吸功能的影响 各组患者治疗后各时间点PaO2/FiO2、Cst均呈上升趋势,PIP、Pplat均呈下降趋势,与试验前比较均有统计学意义;同时间点SI组及PCV组 PaO2/FiO2、Cst均高于对照组,PIP、Pplat低于对照组,比较有统计学意义,但上述指标SI组与PCV组比较无统计学意义,见图1~4。
2.3 两种肺复张对EBC炎症因子的影响 SI与PCV组患者治疗后EBC中TNF-α、IL-6、IL-10水平呈下降趋势,在治疗后24 h、72 h与试验前比较均有统计学意义,且同时间点SI组与PCV组低于对照组,差异有统计学意义,但SI组与PCV组比较,差异无统计学意义,见表2。
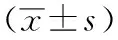
表2 三组患者EBC中TNF-α、IL-6、IL-10比较
注:*P<0.05,**P<0.01与组内治疗前比较;#P<0.05,##P<0.01与对照组比较。
2.4 两种肺复张对血流动力学的影响 SI组与PCV组在肺复张时MAP下降,HR、CVP升高,与RM前比较差异有统计学意义(P<0.01);PCV组上述指标波动幅度及持续时间均低于SI组。两组在肺复张时、复张后60、120、300 s上述指标比较,差异有统计学意义,见图5。
3 讨论
机械通气是ARDS重要的治疗措施,但同时也因正压通气所致的肺泡过度膨胀和肺泡反复萎陷/复张产生的剪切力,通过炎性细胞因子和炎症介质的作用产生生物伤,引起呼吸机相关性肺损伤[8]。RM是借助短时间较高的吸气压力和较高(大于15 cmH2O)的呼气末正压,让萎陷的肺泡复张,改善氧合功能、减轻肺损伤。RM方法有控制性肺膨胀法(SI)、PEEP递增法(IP)、压控法(PCV),但哪种方法改善肺氧合效果更好,对呼吸机相关性肺损伤及血流动力学影响更小,目前仍无定论。本研究结果表明,SI组与PCV组治疗后各时间点PaO2/FiO2、Cst呈上升趋势,PIP、Pplat呈下降趋势,且治疗后同时间点RM组(SI组和PCV组)PaO2/FiO2、Cst高于对照组,PIP、Pplat低于对照组(P<0.05或P<0.01),说明这两种肺复张模式均能有效地改善肺氧合,增加肺顺应性,与文献[6,9]一致。同时笔者发现,对照组治疗后也有氧合功能及肺顺应性改善,可能与保护性肺通气、原发病的治疗以及液体负平衡管理等因素有关。
氧化应激和炎性反应是ARDS主要病理改变之一,肺部炎症反应与肺损伤程度呈正相关,同时机械通气会影响ARDS肺部炎症反应的表达。呼出气冷凝液(exhaled breath condensate,EBC)是无创、实时、重复性收集的下呼吸道标本,通过对EBC的检测可以了解ARDS患者肺部炎症反应的变化,成为判断ARDS治疗效果及机械通气过程中肺损伤的参考指标[10-11]。本研究发现SI组与PCV组患者治疗后呼出气冷凝液(EBC)中TNF-α、IL-6水平均呈下降趋势,在治疗后24、72 h与治疗前比较均有统计学意义(P<0.05或P<0.01),且同时间点SI组与PCV组明显低于对照组(P<0.05或P<0.01)。其机制可能为肺复张能够减少肺泡表面活性物质的损失,减轻肺泡上皮与内皮细胞的损伤,下调肺部炎症反应有关[12-14]。本研究还发现SI与PCV肺复张明显降低EBC中IL-10 浓度,说明肺复张同样抑制ARDS 肺部抗炎反应,有利于恢复促炎和抗炎反应平衡,减轻组织损伤。
笔者发现,SI组与PCV组患者在应用RM过程中均出现MAP下降,HR、CVP升高;但PCV组上述指标波动幅度及持续时间低于SI组,在肺复张后5 min后恢复至复张前水平。说明肺复张会对血流动力学有一过性影响,且压控法肺复张对血流动力学影响小于控制性肺膨胀。其原因可能是应用RM时胸内压增加,回心血量减少,前负荷不足致心脏排血下降有关;而PCV组由于存在呼吸周期,有压力释放间歇,在呼气末时胸腔内压力降低能减少对回心血量的抑制和心腔的压迫,从而使得其对血流动力学影响低于SI组[15]。停止RM后,上述情况很快恢复,提示肺复张术对血流动力学无严重的不良影响。但是,在具体实施中应具备相对充足的前负荷,并应当密切观察HR、MAP,CVP的变化。
综上所述,SI与PCV法肺复张均可以改善ARDS患者肺氧合,增加肺顺应性,降低气道压,降低肺部炎症反应。PCV法肺复张对血流动力学影响小,应用比较安全,为临床应用机械通气治疗ARDS提供新的理论依据。
[1] Salman D,Finney S J,Griffiths M J.Strategies to reduce ventilator-associated lung injury (VALI)[J].Burns,2013,39(2):200-211.
[2] Mahmoud K M, Ammar A S. A comparison between two different alveolar recruitment maneuvers in patients with acute respiratory distress syndrome[J].Int J Crit Illn Inj Sci,2011,1(2):114-120.
[3] The ARDS Definition Task Force.Acute respiratory distress syndrome the berlin definition[J].JAMA,2012,307(23):2526-2533.
[4] 任建安.重症脓毒症和脓毒症休克治疗指南[J].中国实用外科杂志,2005,25(1):37-41.
[5] Mercat A,Richard J C,Vielle B,et al.Positive end-expiratory pressure setting in adults with acute lung injury and acute respiratory distress syndrome: a randomized controlled trial[J].JAMA,2008,299(6):646-655.
[6] 于湘友,陈淑萍,于朝霞.两种肺复张方法治疗急性呼吸窘迫综合征的效果比较[J].中华急诊医学杂志,2010,19(7):749-752.
[7] Zhang J,Chen X,Liu F,et al.Lung recruitment maneuver effects on respiratory mechanics and extravascular lung water index in acute respiratory distress syndrome[J].World J Emerg Med,2011,3(2):201-205.
[8] Manicone A M.Role of the pulmonary epithelium and inflammatory signals in acute lung in acute lung injury[J].Expert Rev Clin Immunol, 2009,5(1):63-75.
[9] Katsiari M,Koulouris N G,Orfanos S E,et al.Intercomparison of three recruitment maneuvers in acute respiratory distress syndrome:the role of Body Mass Index[J].Minerva Anestesiol,2012,78(6):675-683.
[10] Carter S R,Davis C S,Kovacs E J.Exhaled breath condensate collection in the mechanically ventilated patient[J].Respir Med,2012,106 (5):601-613.
[11] Vaschetto R,Corradi M,Goldoni M,et al. Sampling and analyzing alveolar exhaled breath condensate in mechanically ventilated patients:a feasibility study[J].J Breath Res,2015,9(4):D47106.[12] 赵小龙,李家琼,史载祥,等.反复肺复张联合肺保护性通气对急性呼吸窘迫综合征家兔肺损伤的影响[J].中华麻醉学杂志,2011,31(3):346-349.
[13] 李娜, 邱海波, 杨毅, 等. 肺复张手法对急性肺损伤大鼠肺泡上皮细胞屏障功能的影响[J].中国危重病急救医学,2007,19(2):90-94.
[14] Zhao F,Wang W,Fang Y,et al.Molecular mechanism of sustained inflation in acute respiratory distress syndrome[J].Trauma Acute Care Surg,2012,73(5):1106-1113.
[15] Iannuzzi M,De Sio A,De Robertis E,et al.Different patterns of lung recruitment maneuvers in primary acute respiratory distress syndrome:effects on oxygenation and central hemodynamics[J].Minerva Anestesiol,2010,76(9):692-698.
Effects of various lung recruitment maneuvers on respiratory mechanics and inflammatory cytokines in exhaled breath condensate of patients with ARDS
NI Ruiyun1ZHANG Jianguo2WANG Zhenhong2XIONG Ying2ZHOU Tingfa2LIU Qingmin2
1 Emergency Department,First People’s Hospital of Tancheng, Linyi 276100,P.R.China; 2 Department of Critical Care Medicine, Linyi People's Hospital
Objective To investigate the effects of recruitment maneuvers (RM) with substained inflation (SI) and pressure control ventilation (PCV) on oxygenation,respiratory mechanics,concentration of inflammatory cytokine in exhaled breath condensate (EBC) and hemodynamics in patients with acute respiratory distress syndrome (ARDS).Methods Forty-five patients with ARDS were randomized into control group, SI group and PCV group.The patients of SI group received RM with continuous positive airway pressure,the PCV group patients received pressure control ventilation and the control group patients received lung protective strategy without RM. The RMs were performed and repeated once every 12 hours, lasting 3 days. Parameters of Oxygenation index (PaO2/FiO2), Peak inspiratory pressure (PIP),Plateau pressure (Pplat) and Static pulmonary compliance (Cst) of patients before the trial and at 12, 24, 48, 72 h of the test were measured and compared between groups.The TNF-α,IL-6 and IL-10 level in exhaled breath condensate collected before the trial and at 24 and 72 h was analyzed by ELISA.Hemodynamics changes before and after every RM were monitored.Results ①The PaO2/FiO2and Cst of three groups showed upward trend after treatment and the PIP and Pplat showed downward trend after treatment. The changes were significantly different among the control group and the two recruitment groups,but not significantly different between recruitment groups.②The TNF-α, IL-6 and IL-10 level in exhaled breath condensate of SI group and PCV group showed downward trend after treatment, but there were not significantly different between the two groups. ③The MAP and CI of two recruitment groups both showed downward trend and the HR and CVP showed upward trend during and after RM. The wave amplitude and duration of the Parameters of PCV group were lower than that of SI group, and the change was significantly different at the point of RM and 60,120,300 s after RM.Conclusion RMs with PCV and SI could reduce inflammatory reaction in the lung tissue, increasing oxygenation and lung compliance. The effect of PCV on hemodynamic was lower than SI.
lung recruitment maneuver,acute respiratory distress syndrome,hemodynamic,inflammatory cytokine
临沂市科技发展计划项目(201515009)
张建国,E-mail:drzhangjianguo@163.com
R563.8
A
1001-9510(2016)05-0353-05
2016-06-15)
