肿瘤性与结核性腹腔积液CT鉴别征象探讨
2016-11-16谭书德池祥波李恩春刘敏李瑾
谭书德,池祥波,李恩春,刘敏,李瑾
(1.重庆市綦江区人民医院CT室;2.重庆市綦江区人民医院心内科;3.重庆市綦江区人民医院检验科,重庆 401420)
肿瘤性与结核性腹腔积液CT鉴别征象探讨
谭书德1,池祥波2,李恩春1,刘敏1,李瑾3
(1.重庆市綦江区人民医院CT室;2.重庆市綦江区人民医院心内科;3.重庆市綦江区人民医院检验科,重庆401420)
目的:探讨从CT征象上鉴别肿瘤性与结核性腹腔积液。方法:收集本院2011年1月至2013年12月经过CT扫描并经病理学证实的腹腔积液患者60例,回顾性分析其CT表现。结果:(1)结核性腹腔积液为少至中量者占91.3%(21/23);肿瘤性腹腔积液为中至大量者占91.9%(33/37),组间差异有显著性意义;(2)结核性腹腔积液CT值>20 Hu(18/23)占78.3%,结核性CT值>20 Hu占18.1%(7/37);组间差异有显著性。(3)结核性腹腔积液的腹膜呈线带状增厚占74.0%(17/23),肿瘤性腹腔积液的腹膜呈不规则和结节状增厚伴轻度或无强化占78.4%(29/37);组间差异有显著性。(4)网膜或系膜呈团片状、污垢状改变结核腹腔积液占74.0%(17/23),大网膜增厚、粘连程度较重呈饼状改变肿瘤性腹腔积液占73.0%(27/37);组间差异有显著性。(5)肠系膜淋巴结环状强化及钙化,结核性腹腔积液分别47.8%(11/23)、56.5%(13/23),肿瘤性腹腔积液分别为8.1%(3/37)、5.4%(2/37);组间差异有显著性。(6)结核性腹腔积液肠管漂浮与聚集征占69.6%(16/23),肿瘤性腹腔积液肠管放射状排列占45.9%(17/37);组间差异有显著性。结论:通过一些CT征象的仔细观察分析,有助于肿瘤性与结核性腹腔积液的鉴别。
结核性;肿瘤性;腹腔积液;CT征象
肝硬化、肿瘤性、感染性(结核)及其他(胰腺炎、心衰、肾功能不全等)原因均可导致腹膜腔积液。但一些原因如肝硬化、心衰等可以通过详细询问临床病史来发现,不能通过临床病史发现腹膜腔积液原因者,临床医生往往希望影像学上能提供帮助。一般而言,最准确、最可靠的腹膜腔积液性质的判断方法是腹腔积液细胞学检查、腹腔积液的实验室检查及腹膜活检等[1-5],如腹腔积液中找到癌细胞、特异性抗体或抗原,则肿瘤性积液的诊断十分明确,虽然特异度达100%,但敏感度仅60%左右,也就是假阴性率较高,容易导致漏诊。此外,当积液少于200 mL时,很难抽出液体,细胞学检查的应用也相应受到了限制。同时腹膜活检是一种有创性检查。 因此从一些CT征象上来寻找引起腹腔积液的原因,特别是从临床症状上不易区分的肿瘤性与结核性腹腔积液,将会对临床治疗起到重要的提示作用。
1 材料与方法
1.1一般资料
收集我院2011年1月至2013年12月经手术病理、腹腔穿刺及临床试疗后随访有效的60例结核性及肿瘤性腹腔积液患者,全部临床及CT资料齐全,其中男34例,女26例,年龄13~83岁,平均年龄45岁。45例患者临床症状主要为腹痛、腹胀或腹部不适,另有15例患者还伴有恶心呕吐、出冷汗或低热等症状。
所有患者均为初次做CT检查,检查时间为症状出现后1 h~2周,60例患者中有23例经腹腔穿刺证实,37例患者经手术病理检查证实。诊断为结核性腹腔积液23例,诊断为肿瘤性腹腔积液37例,其中原发性腹膜癌3例,转移性所致34例,具体为胃癌13例,卵巢癌11例,结肠癌4例,肝癌3例,胰腺癌2例,肺癌1例。
1.2CT检查方法
采用美国GE Brightspeed 16排螺旋CT机,扫描范围自横膈上2 cm至耻骨联合下缘水平。扫描参数:层厚及层间距均为5 mm,120 kV,200~240 mA,图像矩阵512×512。所有患者均进行了CT增强扫描(碘海醇100 mL,3.5 g/mL)。所有CT图像均应用软组织窗(窗宽300、窗位60)及肝窗(窗宽120、窗位50)观察。
1.3观察指标
由3位影像诊断医师对腹腔积液量、腹膜及网膜改变、淋巴结是否增大等CT表现进行观察与统计,对于不同意见协商解决。鉴于研究的重点不同,未记录腹腔脏器病变情况。
1.4统计学分析
对结核性和肿瘤性腹腔积液间的不同CT表现征象在各组间出现的比率进行统计学分析,应用SPSS 19.0软件包,采用卡方检验两个率之间差异的显著性,P<0.05为差异有统计学意义。
2 结果
2.1患者的年龄
23例结核性腹腔积液患者年龄小于35岁者有17例,占73.9%;37例肿瘤性腹腔积液患者年龄大于50岁者有28例,占75.7%。
2.2腹腔积液量
微量、少量腹腔积液的定义是总量少于50 mL;微量为占1个间隙,厚度小于1 cm;少量为占1~2个间隙,厚度1~2 cm。中量腹腔积液定义是总量50~300 mL,占3~4个间隙,厚度小于2~4 cm。大量腹腔积液定义是总量大于300 mL,占4个以上间隙,厚度大于4 cm[1]。本文60例患者中,少量腹腔积液13例,中量腹腔积液26例,大量腹腔积液21例(图1)。
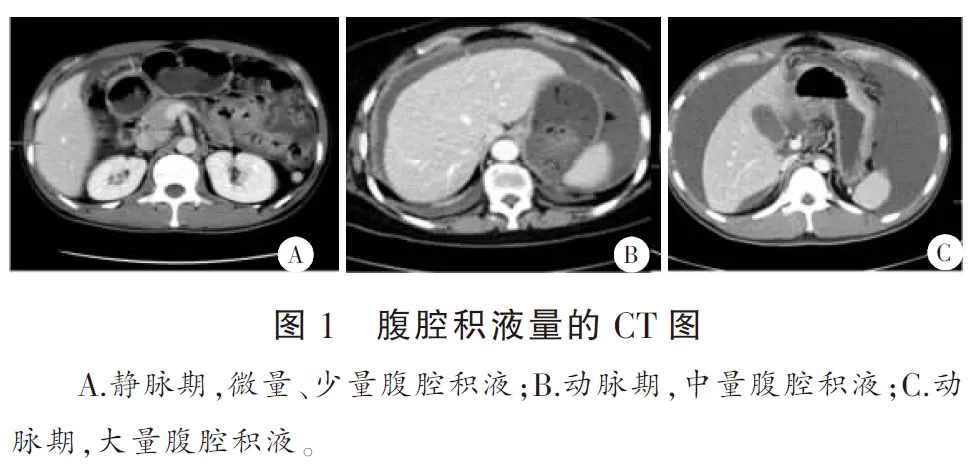
2.3腹腔积液的密度
多个层面测定,取平均值计算,以积液的CT值20 Hu为分界线,超过者为25例,低于20 Hu者35例。
2.4腹腔积液的CT征象
2.4.1腹膜改变腹膜呈线带状增厚并线状强化有27例,腹膜呈不规则和结节状增厚伴轻度或无强化33例(图2)。

2.4.2网膜或系膜改变呈团片状、污垢状改变21例,大网膜增厚、粘连程度较重呈饼状改变39例(图3)。
2.4.3腹腔淋巴结改变腹腔淋巴结肿大45例,其中环状强化14例、伴有钙化15例。
2.4.4其他征象腹腔积液局限性聚集49例,其中伴有包膜并强化17例;肠管漂浮与聚集征20例,肠管呈放射状排列18例(图4)。


2.5腹腔积液病理及检验结果
60例患者中病理或检验结果诊断结核性腹腔积液患者23例;诊断为肿瘤性腹腔积液37例,其中胃癌13例、卵巢癌14例、肝癌3例、结肠癌4例、胰腺癌2例、肺癌1例。
2.6结核性及肿瘤性腹腔积液的CT征象统计表(表1)
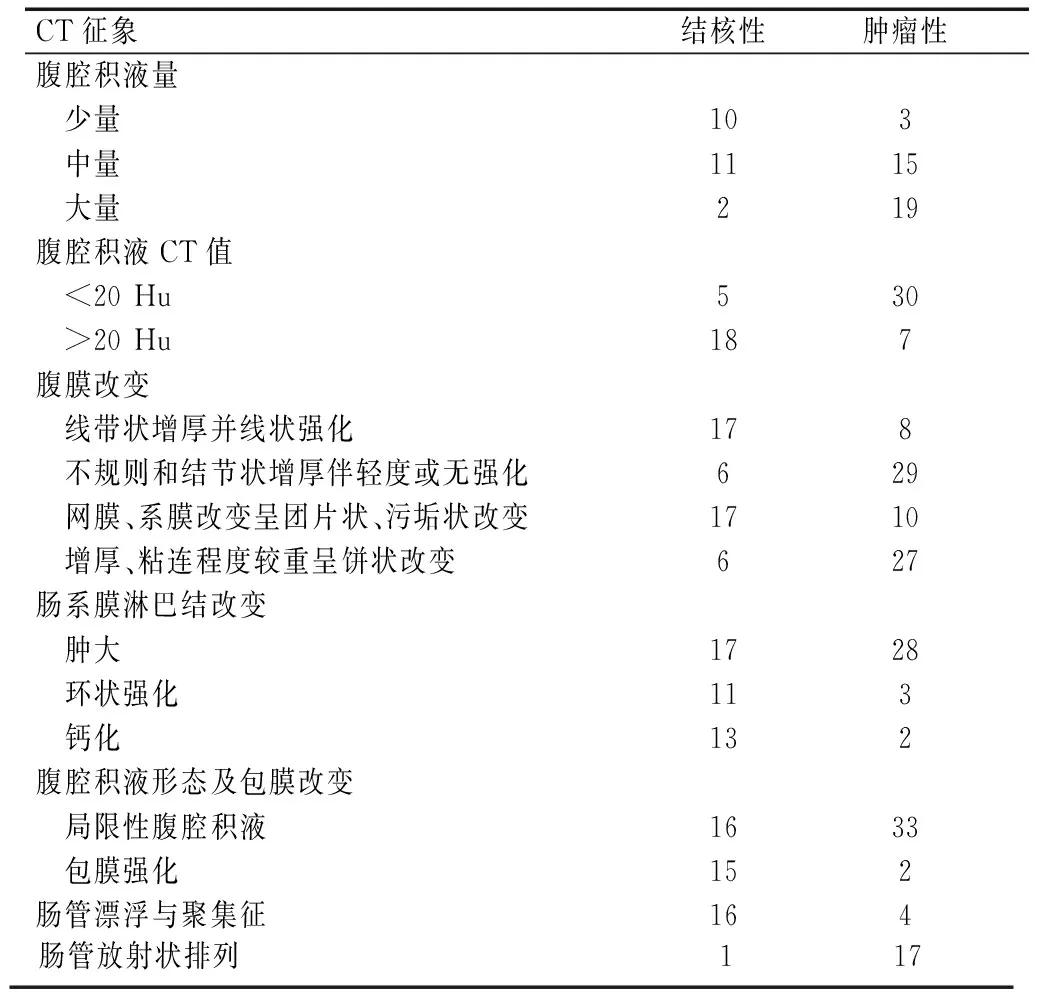
表1 腹腔积液CT征象统计表(例)
2.7结核性及肿瘤性腹腔积液的CT征象组间统计学分析结果
2.7.1腹腔积液量结核性腹腔积液为少至中量者占91.3%(21/23),其CT值>20 Hu占78.3%(18/23),χ2=6.34,P<0.03;肿瘤性腹腔积液为中至大量者占91.9%(33/37),其CT值<20 Hu占81.1%(30/37),χ2=24.23,P<0.01;组间有显著性差异。
2.7.2腹膜增厚改变腹膜呈线带状增厚伴轻度强化结核性占74.0%(17/23),腹膜呈不规则和结节状增厚伴轻度或无强化肿瘤性占78.4%(29/37);χ2=21.68,P<0.01;组间有显著性差异。
2.7.3网膜或系膜改变网膜或系膜呈团片状、污垢状改变结核性占74.0%(17/23),大网膜增厚、粘连程度较重呈饼状改变肿瘤性占73.0%(27/37);χ2=21.10,P<0.01;组间有显著性差异。
2.7.4肠系膜淋巴结改变肠系膜淋巴结环状强化及钙化结核性分别占7.8%(11/23)、56.5%(13/23),肿瘤性分别为8.1%(3/37)、5.4%(2/37);χ2=11.93,χ2=23.10,P<0.01;组间有显著性差异。肠系膜淋巴结肿大结核性占74.0%(17/23),肿瘤性占75.7%(28/37),χ2=0.02,P>0.5;组间无显著性差异。
2.7.5其他征象肠管漂浮与聚集征结核性占69.6%(16/23),肠管放射状排列肿瘤性占45.9%(17/37),χ2=32.70,P<0.01,组间有显著性差异。
3 讨论
腹腔积液是由于某些疾病引起腹腔内液体积聚过多所致,引起腹腔积液的原因很多,首要原因是肝硬化,其次是肿瘤,再次是结核性炎症,其他原因有心脏疾病、肾脏疾病等[6-7]。肿瘤性腹腔积液是肿瘤侵犯和转移的一个重要征象,有时甚至是首发症状。
鉴别腹腔积液性质的方法有腹腔穿刺后的液体检验、腹腔镜直接观察、腹膜活检后病理诊断及影像学检查如CT、B超等[1-5],在这些检查中,腹腔穿刺、腹腔镜、腹膜活检等方法是创伤性的检查,若能够从一些CT征象上鉴别结核性与肿瘤性腹腔积液,对于腹腔积液的诊断及随后的治疗和预后有很大的帮助[8-15]。
通过对60例腹腔积液患者CT图像回顾性分析和总结,我们发现可以通过腹腔积液的量、密度值及腹膜网膜改变等CT征象,来鉴别肿瘤性与结核性腹腔积液:(1)积液量与密度:结核性病变腹水量少,主要聚集在肝肾隐窝及肝下缘;由于渗出液内含高蛋白及细胞成分,以高密度腹水多见(CT值>20 Hu);肿瘤性病变则以大量腹水多见,CT值范围多在10~20 Hu。(2)腹膜增厚:正常情况下,CT上一般不能显示腹膜结构,若>2 mm即为腹膜增厚;腹膜增厚分为光滑型、结节型及斑块型;由于增厚的腹膜可位于结肠旁沟、膈下腹膜、盆底等处,观察图像时需留意。结核性腹膜增厚以均匀、光滑增厚为主,特别是侧腹壁(右侧更常见),增强后强化较明显,为腹膜上有大量肉芽组织形成所致;肿瘤性腹膜增厚以结节型及斑块型(多个结节融合)为主。(3)肠系膜和大网膜改变:病变过程中,两者均可出现肠系膜和大网膜水肿、增厚、粘连,呈条片状、污垢状(絮状)改变,进一步发展可见饼状网膜形成,两者的表现有重叠;结核性的网膜多见条片状改变,也可因纤维素渗出,引起壁层腹膜、肠系膜和大网膜广泛粘连;肿瘤性系膜粘连程度更重,网膜多见污垢状、饼状改变。(4)肠管漂浮与聚集征:本征象需要局够量(约300 mL以上)的腹腔积液量才能判断;结核性由于大量纤维组织增生和干酪坏死,可出现肠管漂浮与聚集征象;肿瘤性小肠常被“栓”于腹后壁,呈放射状排列。 (5)腹腔淋巴结钙化和增大淋巴结强化形式:腹腔淋巴结钙化和增大淋巴结环形强化提示结核的可能性大,常见于肠系膜、肝门及胰周淋巴结,但单独位于腹膜后淋巴结少见;肿瘤性腹腔淋巴结钙化少见,增大淋巴结强化形式多样。(6)局限性液体聚集形式:结核性的局限性液体聚集常伴有包膜,增强扫描呈线样强化;肿瘤性的局限性液体无囊壁,表现为腹腔单发或多发囊状改变,肝脾边缘受压[8-15]。
结核性腹膜腔积液有以下特征:(1)患者年龄较轻,尤其35岁以下,有结核病史或结核中毒症状,起病缓慢,病程较长。(2)腹水为少到中量,CT值>20 Hu,壁腹膜增厚呈线带状,特别是右侧下壁腹膜的线状强化。(3)网膜或系膜呈团片状、污垢状改变,并伴有环状强化、钙化的增大淋巴结。(4)腹水局限性聚集伴有包膜,并可有强化。 肿瘤性腹膜腔积液有以下特征: (1)中老年人,尤其50岁以上,女性患者注意生殖系统肿瘤(消化道也不少),病程较短,临床表现较重,常以腹痛腹胀为主。(2)腹水量大,CT值<20 Hu,腹膜呈不规则和结节状增厚,伴轻度或无强化。(3)大网膜增厚、粘连程度较重,饼状改变明显。(4)腹膜腹水局限性聚集,无囊壁且伴肝脾外压性改变。注意,由于粟粒样结节的确定与影像医师的经验关系较大,更应注意腹膜、网膜的增厚与强化。当然,对于结核性与肿瘤性腹腔积液的鉴别要全面结合临床症状、体征、实验室检查及影像学检查,只有这样才可能使诊断尽量准确。
[1]陈莉莉,范玉梅,张宇恒,等.腹水200例临床分析[J].中国实用医刊,2012,39(5):69-70.
[2]刘东屏,赵梅芬,王学梅,等.152例腹膜活检在良恶性腹水鉴别中的临床实用性分析[J].中国医师杂志,2007,9(100):1338-1340.
[3]齐丽敏,凌斌.不明原因腹水鉴别诊断的几种方法比较[J].医学综述,2009,15(19):2969-2971.
[4]王立平,杨桂梅,钟怀印,等.临床诊断与鉴别诊断结核性与恶性腹水的研究[J].承德医学院学报,2008,25(3):248-250.
[5]张定国,王立生,李迎雪,等.腹腔内镜检查对诊断结核性腹膜炎的价值[J].广东医学,2013,34(5):721-723.
[6]高茜,胡春宏,刘运练,等.结核性与癌性腹腔积液的CT征象比较[J].中国CT和MRI杂志,2013,11(1):81-84.
[7]王艳芳.腹水患者70例临床及诊治分析[J].内蒙古医学杂志,2011,43(5):617-618.
[8]Guidetti E,Galassi M,Croci L,etal.A case of inflammatory ascites[J].Acta Clin Belg,2014,69(3):204-207.
[9]穆合塔尔,李辉,陈杰,等.结核性与癌性腹腔积液的CT鉴别诊断[J].海南医学,2013,24(4):525-528.
[10]彭通略,徐铭,文明.结核性与肿瘤性腹腔积液的CT鉴别(附43例分析)[J].医学影像学杂志,2014,24(6):987-990.
[11]孙培祥,杨群顶,张艳琴.结核性腹膜炎的64层螺旋CT诊断[J].中国医学工程,2014,22(6):22-24.
[12]金志发,龙晚生,胡茂清,等.腹膜病变的64层CT诊断研究 [J].中国CT和MRI杂志,2012,10(2):87-90.
[13]吴建宇,姬明峰.多层螺旋CT对腹腔积液的诊断价值[J].吉林医学,2012,33(32):7077-7078.
[14]陈路宁,赖尽忠,卢春燕,等.结核性腹膜炎的CT诊断与鉴别诊断[J].华西医学,2010,25(11):2046-2048.
[15]吕岩,赵泽钢,周震,等.56例结核性患者的CT影像分析[J].中国防痨杂志,2012,34(4):220-223.
(学术编辑:董国礼)
本刊网址:http://www.nsmc.edu.cn作者投稿系统:http://noth.cbpt.cnki.net邮箱:xuebao@nsmc.edu.cn
Discussion of the CT differential diagnosis between the tumor and tuberculous ascites
TAN Shu-de1,CHI Xiang-bo2,LI En-chun1,LIU Min1,LI Jin3
(1.DepartmentofRadiology;2.DepartmentofCardiology;3.DepartmentofLaboratory,ChongqingQijiangDistrictPeople’sHospital,Chongqing401420,China)
Objective:To identify neoplastic and tuberculous peritoneal effusion from CT signs.Methods:The CT performances of 60 patients with peritoneal effusion proved by pathology who were hospitalized from January 2011 to December 2013 were retrospectively analyzed.Results:(1) Little to medium amount of peritoneal effusion accounted for 91.3% of all tuberculous cases(21/23);Medium to large amount of peritoneal effusion accounted for 91.9% of all neoplastic cases(33/37)There was a significant difference between the groups.(2) In terms of CT value,78.3% of all cases were greater than 20 Hu (18/23);In terms of CT value,81.1% of all cases were less than 20 Hu(30/37);There was a significant difference between the groups.(3)Thickened peritoneum accounted for 74.0% of all tuberculous peritoneal effusion cases(17/23);The irregular or tubercular thickening of peritoneum with no or little enhancement accounted for 78.4% of all neoplastic peritoneal effusion cases(29/37);There was a significant difference between the groups.(4)The mass-like or smudged change of omentum and mesentery accounted for 74.0% of all tuberculous peritoneal effusion cases(17/23);The omentum change with pancake thickening and serious adhesion accounted for 73.0% of all neoplastic peritoneal effusion cases(27/37);There was a significant difference between the groups.(5) The percentages of lymph nodes with ring-like enhancement and calcification in the mesenter to tuberculous peritoneal effusion cases were 47.8%(11/23)and 56.5%(13/23) respectively.In the same way,their percentages to neoplastic peritoneal effusion were 8.1%(3/37)and 5.4%(2/37) respectively;there was a significant difference between the groups.(6)The floatation or aggregation of intestina accounted for 69.6% of all tuberculous peritoneal effusion cases(16/23);The radial distribution of intestina accounted for 45.9% of all neoplastic peritoneal effusion cases(17/37).There was a significant difference between the groups.Conclusion:Observing and analyzing CT signs carefully are conductive to distinguish neoplastic peritoneal effusion from tuberculous peritoneal effusion.
Tuberculosis;Neoplastic;Peritoneal effusion;CT signs
10.3969/j.issn.1005-3697.2016.05.033
2015-10-13
谭书德(1976-),硕士,副主任医师。
池祥波,E-mail:615996083@qq.com
时间:2016-10-2511∶31
http://www.cnki.net/kcms/detail/51.1254.R.20161014.1716.066.html
1005-3697(2016)05-0737-04
R730.4
A
