428例鼻咽癌患者颈部及Ⅴ区后缘转移淋巴结位置分布规律研究*
2016-11-14蒋朝阳张涛高辉张伶
蒋朝阳张涛高辉张伶
·临床研究与应用·
428例鼻咽癌患者颈部及Ⅴ区后缘转移淋巴结位置分布规律研究*
蒋朝阳①②张涛①②高辉②张伶②
目的:分析鼻咽癌患者颈部及Ⅴ区后缘淋巴结的转移规律,指导鼻咽癌颈部放疗靶区的勾画。方法:回顾性分析2013年2月至2016年4月就诊于成都军区总医院428例经病理确诊为鼻咽癌的患者,所有患者均行颅底至锁骨下缘的增强CT模拟扫描。淋巴结分区采用RTOG等推荐的分区指南(2013版),由两位医师共同阅片对颈部及Ⅴ区后缘的转移淋巴结进行分析,并选取1例N0期的鼻咽癌患者作为标准,参照Ⅴ区后缘正常解剖结构位置及比例,将428例患者中有Ⅴ区后缘转移淋巴结的中心点勾画于标准病例的定位CT图像上,采用SPSS 19.0软件分析Ⅴ区后缘淋巴结转移与其余各区淋巴结之间的相关性,并分析Ⅴ区后缘转移淋巴结的位置及特点。结果:428例患者中381例(89.0%)出现淋巴结转移,转移概率最高的前4位淋巴结区依次为Ⅱb(75.2%)、Ⅶa(60.3%)、Ⅱa(59.6%)、Ⅲ(42.0%);21例(4.9%)出现Ⅴ区后缘淋巴结转移,共统计Ⅴ区后缘转移淋巴结32枚,各枚淋巴结中心点在标准患者上距斜方肌前缘的垂直距离均值为16 mm。相关性分析提示Ⅴ区后缘淋巴结转移与同侧Ⅴa区相关(P=0.001)。结论:鼻咽癌颈部淋巴结按照从上到下,由近及远的顺序转移,跳跃性转移的发生率低;Ⅴ区后缘淋巴结转移与同侧Va区阳性相关;Va区淋巴结转移时,同侧V区后界的勾画应适当后移至斜方肌前缘后25 mm。
鼻咽癌淋巴结转移Ⅴ区后缘放射治疗
鼻咽癌颈部淋巴结转移率可高达70%以上,不仅影响鼻咽癌临床分期及治疗计划,也是预后的主要影响因素之一[1-2]。放疗是鼻咽癌的主要治疗手段,鼻咽癌放疗失败的主要原因是局部复发和远处转移,远处转移约占放疗后5年内死亡率的一半[3]。2013年欧洲新版《头颈部肿瘤颈部淋巴结分区指南》[4](简称2013分区),不仅对各区的边界做出详细的阐述,也对进一步规范头颈部放疗靶区的勾画具有重要意义。2013分区标准中的Ⅴ区被细化为Ⅴa、Ⅴb及Ⅴc组。Ⅴa及Ⅴb的后界、Ⅴc组上份后界均定义为斜方肌的前缘,而Ⅴc下份后界则定义为前锯肌前10 mm。2013分区未对Ⅴ区后缘的间隙(斜方肌与肩胛提肌间的间隙)做任何描述,但本课题组在临床工作中却常见到此间隙内出现淋巴结转移(图1A、B)。本研究通过回顾性分析2013年2月至2016年4月就诊于成都军区总医院428例患者的影像学资料,分析鼻咽癌颈部各区淋巴结转移规律,尤其是Ⅴ区后缘的淋巴结转移情况,同时也为鼻咽癌临床放疗中颈部靶区的勾画提供参考。
1 材料与方法
1.1病例资料
回顾性分析2013年2月至2016年4月就诊于成都军区总医院428例经病理确诊为鼻咽癌患者的资料,男性315例,女性113例,男女比例为2.8:1。患者的中位年龄为48(12~81)岁,病理类型依照WHO肿瘤分型标准,97.6%为Ⅱ~Ⅲ型,1.8%为Ⅰ型,其余为其他病理类型。按照鼻咽癌2008年分期,T1、T2、T3、T4分别为29.2%、27.1%、25.7%、18.0%;N0、N1、N2、N3分别为11.0%、32.2%、41.3%、15.4%。Ⅰ、Ⅱ、Ⅲ、Ⅳa和Ⅳb期分别为4.7%、21.0%、42.7%、27.1%和4.4%。所有患者治疗前模拟放疗体位进行CT横断面增强扫描,扫描范围为颅底至锁骨下缘,层厚5 mm。
1.2方法
1.2.1颈部淋巴结分区标准采用2013年DAHANCA、EORTC、NCIC、NCRI和RTOG等推荐的颈部淋巴结分区标准。
1.2.2淋巴结转移的诊断标准颈部淋巴结转移的诊断标准如下[5]:1)最大横断面图像上淋巴结最小径≥10 mm;2)中央坏死或环形强化;3)同一高危区域淋巴结≥3枚,其中1枚最大横断面的最小径≥8 mm;4)淋巴结包膜外侵犯,其征象包括淋巴结边缘不规则强化;周围脂肪间隙部分或全部消失;淋巴结相互融合;5)咽后淋巴结:最大横断面的最小径≥5 mm。为减小误差,本研究所统计的Ⅴ区后缘淋巴结在满足上述诊断标准的前提下,其最大横断面图像上的最小径≥10 mm。
1.2.3Ⅴ区后缘淋巴结中心点勾画及垂直距离测算选取1例N0期的鼻咽癌患者作为标准进行CT模拟扫描,仰卧位,双手置于体侧。并将428例患者中有Ⅴ区后缘转移淋巴结的中心点根据解剖结构及比例勾画到标准病例相应定位CT图像层面上,中心点定义为最大横断面图像上最小径≥10 mm淋巴结的各自几何中心。当出现淋巴结融合无法分辨时则勾画共同几何中心,画笔直径为5 mm。在标准患者的斜方肌前缘作一条水平线(图1C),并统计各中心点与该水平线的垂直距离。Ⅴ区后缘淋巴结转移界定为其中心点位于该水平线后方,融合淋巴结仍以共同几何中心界定。
1.3统计学分析
应用SPSS 19.0软件进行统计学分析,采用Logistic回归分析颈部不同淋巴结分区转移与Ⅴ区后缘淋巴结转移的相关性,以P<0.05为差异具有统计学意义。
2 结果
2.1颈部淋巴结转移情况
428例患者中381例(89.0%)伴颈部淋巴结转移,其中淋巴结转移最常见的前6位依次为Ⅱb(75.2%)、Ⅶa(60.3%)、Ⅱa(59.6%)、Ⅲ(42.0%)、Ⅴa(22.9%)、Ⅳa(13.3%);淋巴结转移概率低于5%的依次为Ⅴb(4.9%)、Ⅰb(4.2%)、Ⅳb(2.1%)、Ⅴc(1.6%)、Ⅶb(0.7%)、Ⅷ(0.5%),而Ⅰa、Ⅵ、Ⅸ及Ⅹ区均未见淋巴结转移(表1)。2013分区中新增的Ⅳb区有9例患者出现转移,而这9例患者均伴有Ⅳa区的淋巴结转移;Ⅴc区出现转移的患者为7例,这些患者又均同时伴有Ⅴb区淋巴结转移;Ⅶb区阳性患者为3例且均伴有咽后淋巴结受累;Ⅷ区(腮腺淋巴结)阳性的2例患者均伴有Ⅱ及Ⅲ区的淋巴结转移,且1例Ⅱ区淋巴结表现为局部坏死及融合现象。
2.2淋巴结跳跃性转移情况
381例淋巴结转移的患者中,7例(1.8%)无Ⅱ区转移的患者出现Ⅲ区转移;5例(1.3%)无Ⅲ区转移的患者出现Ⅳ区转移,但这5例均伴有Ⅱ区淋巴结转移;同时1例(0.3%)无Ⅱ区转移的患者出现Ⅴ区转移,但这例患者伴有Ⅲ区转移。1例(0.3%)无Ⅴa区转移的患者出现Ⅴb区转移,跳跃性转移的概率低于2.0%。
2.3Ⅴ区后缘转移淋巴结分布特点
全组428例患者中出现Ⅴ区后缘淋巴结转移者21例(表2),共检出最大横截面最短径≥10 mm的转移淋巴结32枚(短径10~30 mm),左侧颈15枚,右侧颈17枚,两侧颈同时出现Ⅴ区后缘淋巴结转移者1例。短径为10 mm的淋巴结共计13枚,短径为11~20 mm的淋巴结为17枚,短径为21~30 mm的淋巴结为2枚。各枚淋巴结中心点在标准患者上距斜方肌前缘的垂直距离均值为16(8~37)mm。距离为8~10 mm的淋巴结为15枚;距离为11~20 mm的淋巴结为9枚;距离为21~30 mm的淋巴结为5枚;距离≥31 mm的淋巴结为3枚。Ⅴ区后缘90.6%(29/32)的转移淋巴结中心点位于距离斜方肌前缘25 mm的区域内。相关性分析显示Ⅴ区后缘淋巴结转移与同侧Ⅴa区淋巴结转移相关(P=0.001)。Ⅴ区后缘淋巴结分布情况(表3),部分淋巴结中心点勾画到标准鼻咽癌患者相应CT层面位置(图1D~F)。
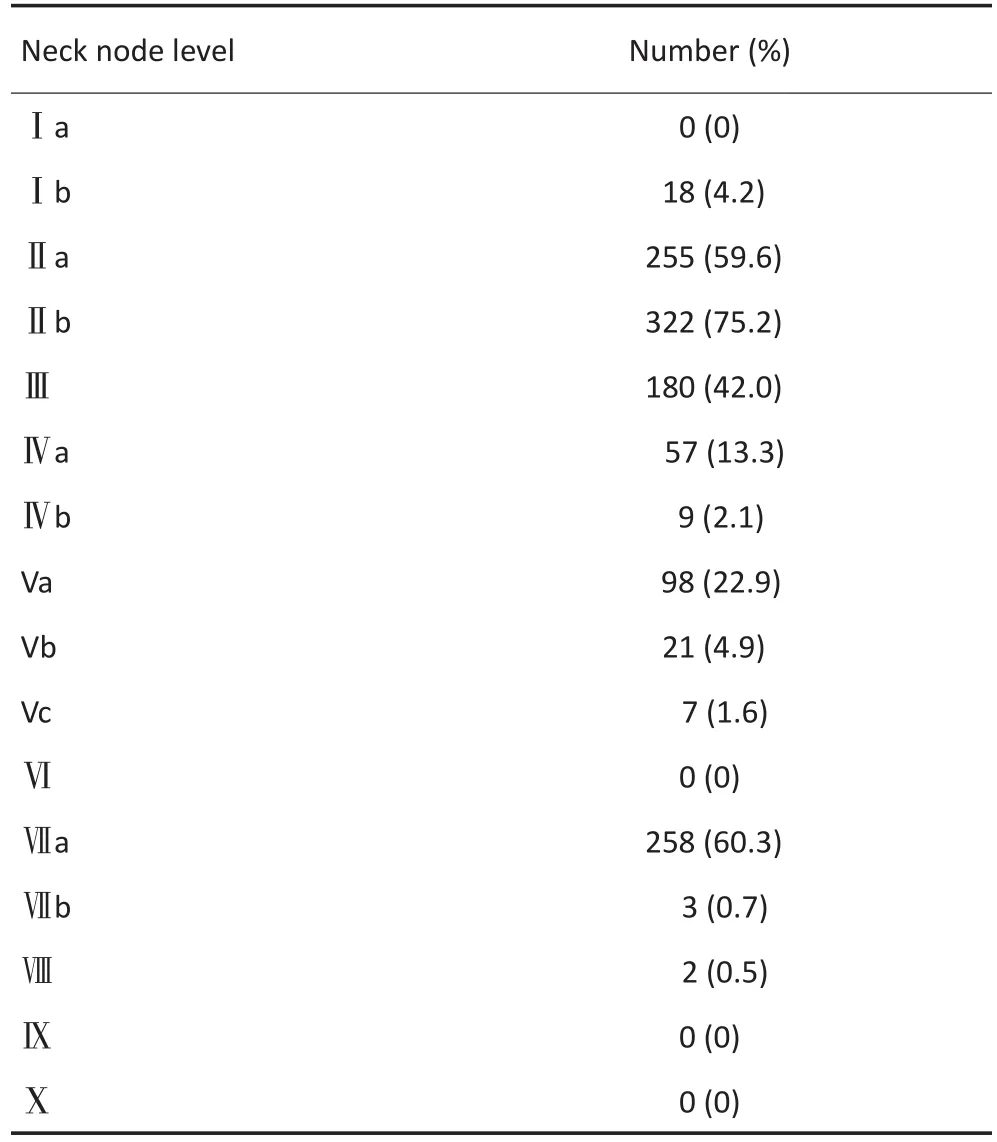
表1 鼻咽癌颈部淋巴结转移规律Table 1Patterns of cervical nodal metastasis of nasopharyngeal carcinoma
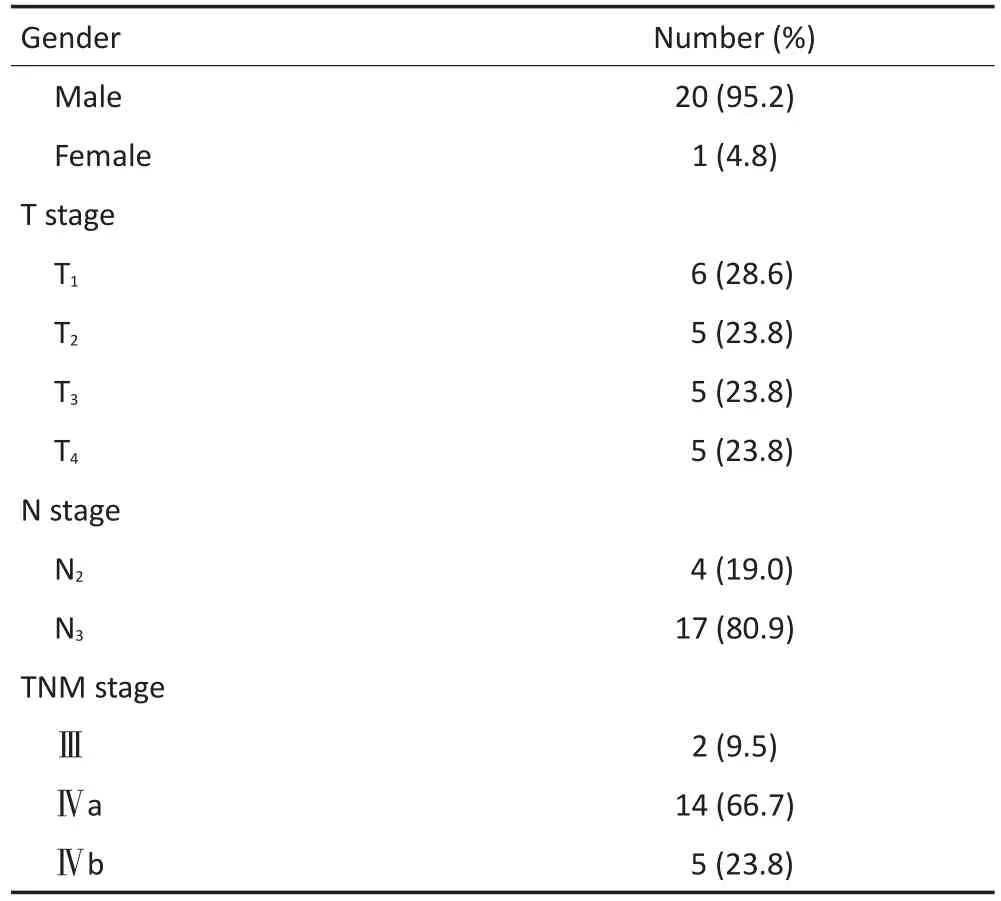
表2 Ⅴ区后缘淋巴结转移患者基线数据Table 2Baseline characteristics of patients with metastasis of posterior to level V
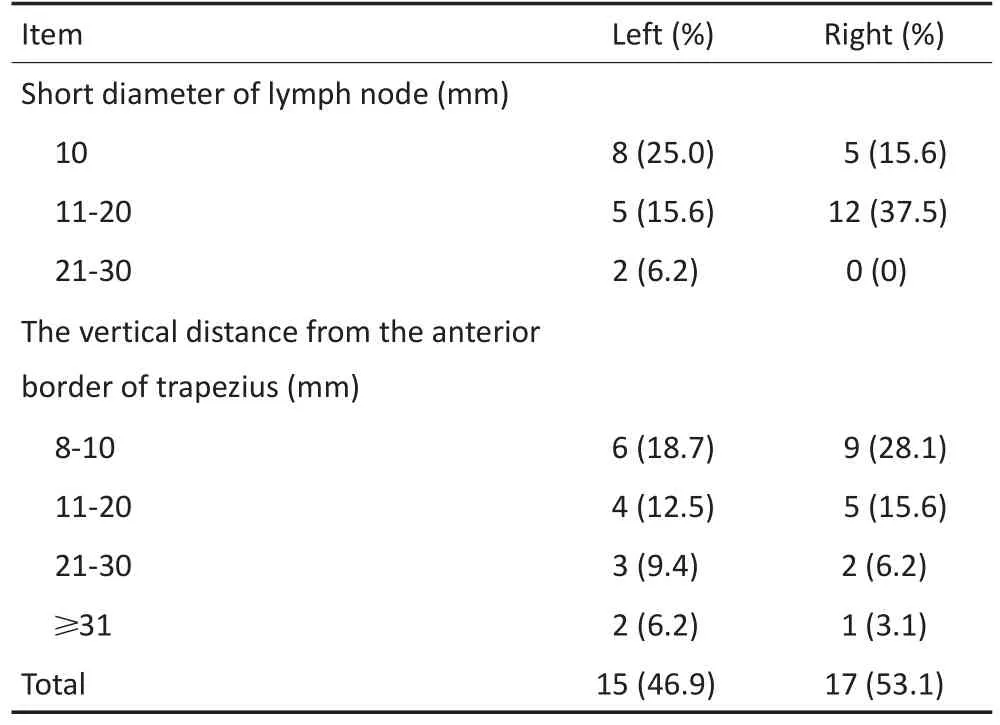
表3 Ⅴ区后缘淋巴结分布情况Table 3Distribution of cervical nodal metastasis of posterior to level V

图1 Ⅴ区后缘间隙及部分淋巴结分布Figure 1Fat gap and some lymph nodes of posterior to level V
3 讨论
鼻咽癌较易出现早期淋巴结转移。有文献报道约40%鼻咽癌患者首发症状为颈部淋巴结肿大,初诊患者中的60%~90%存在淋巴结转移[3,6]。Ho等[7]对411篇关于鼻咽癌颈部淋巴结转移的文献进行荟萃分析显示,最常见的淋巴转移区为咽后淋巴结区Ⅶa(69.4%)和Ⅱ区(70.4%),其次为Ⅲ、Ⅴ和Ⅳ区(44.9%、26.7%和11.2%),Ⅰa、Ⅰb、Ⅵ、锁骨上窝和腮腺区转移的概率合计8.8%。本研究同样发现最常见的颈部淋巴结转移区分别为Ⅱb、Ⅶa、Ⅱa,相对于Ⅶa区和Ⅱ区,Ⅲ、Va、Ⅳa的转移风险亦相对较高,而Ⅴb、Ⅰb、Ⅳb、Ⅴc、Ⅶb、Ⅷ的淋巴结转移概率均低于5.0%。本研究结果也与Yue等[8]和王孝深等[9]的研究一致。孙颖等[10]对512例鼻咽癌患者的颈部淋巴结转移规律分析显示跳跃性转移率仅为4.6%~6.5%,陈奇松等[11]的研究结果显示跳跃性淋巴结转移率为1.0%,本研究发现鼻咽癌颈部淋巴结跳跃性转移的概率低于2.0%,与上述研究结果基本一致。Wang等[12]研究显示3 100例鼻咽癌患者中35例(1.1%)发生Ⅴ区后缘淋巴结转移,并认为2013分区中的Ⅴ区后界不能足够的覆盖鼻咽癌患者的Ⅴ区淋巴结,且Ⅴ区后缘淋巴结转移多伴有Ⅴa及Ⅴb组淋巴结的出现。丁忠祥等[13]的研究显示254例鼻咽癌患者出现Ⅴ区后缘淋巴结转移者6例(2.4%)。孙颖等[10]对512例鼻咽癌患者的研究发现13例(2.5%)出现Ⅴ区后缘淋巴结转移,并建议当Ⅱ区出现淋巴结转移时Ⅴ区的后界勾画应当相应后移。本研究发现428例患者中出现Ⅴ区后缘淋巴结转移者21例,其转移率为4.9%,略高于上述的转移率,这可能与西部地区肿瘤患者对疾病的认识程度相对较低有关。本研究共统计出Ⅴ区后缘最大横截面最短径≥10 mm的转移淋巴结32枚,Ⅴ区后缘90.0%转移淋巴结的中心点位于距离斜方肌前缘25 mm的区域内,且均位于斜方肌与肩胛提肌的间隙内。进一步分析显示428例患者中有98例出现Ⅴa区淋巴结转移,而21例Ⅴ区后缘淋巴结转移者均来自这98例患者。同时本研究也发现所有的Ⅴ区后缘淋巴结转移均发生在同侧Ⅴa区出现淋巴结转移的情况下,无1例患者在Ⅴa区出现淋巴结转移时发生对侧Ⅴ区后缘淋巴结转移的情况。相关性分析提示Ⅴ区后缘淋巴结转移与Ⅴa区淋巴结转移相关。因此当鼻咽癌患者出现Ⅴa区淋巴结转移而无Ⅴ区后缘淋巴结侵犯时,建议同侧Ⅴ区后界的勾画应该适当后移至斜方肌前缘后25 mm的位置,以预防斜方肌与肩胛提肌间隙内出现淋巴结转移,当不伴有Ⅴa区淋巴结转移时则Ⅴ区后界勾画至斜方肌前缘即可。
本研究的不足之处为:1)阳性淋巴结的界定缺乏病理诊断,尤其是Ⅴ区后缘淋巴结所处位置在斜方肌与肩胛提肌间较深的脂肪间隙内,获取病理的难度大,另一方面也是由于鼻咽癌的肿瘤特性所决定;2)垂直距离的测算是在标准患者上进行,不同患者因体质量、年龄、发育等情况的影响,其斜方肌前缘位置可能存在差异,为便于统一将各枚转移淋巴结的中心点勾画于同一标准患者上进行测算,这种测算方法可能因患者的不同及人为因素而出现偏差。为减小偏差,本研究尽量在标准患者的CT图像上真实还原各枚淋巴结的中心点位置;3)不同患者斜方肌与肩胛提肌间的脂肪间隙存在差异,体质量较大者其间隙可能较宽,而体质量较轻者其间隙则可能较窄,为了能清楚显示斜方肌与肩胛提肌间的脂肪间隙,本研究选取较宽间隙者作为标准患者;4)全组患者阳性淋巴结的统计均基于增强CT完成,孙颖等[14]的研究认为MRI对于诊断鼻咽癌的咽后淋巴结转移要明显优于CT,而在颈部淋巴结转移的检出方面与CT结果一致,因此本组研究可能导致咽后淋巴结的检出率降低。
综上所述,本研究的Ⅴ区后缘间隙主要是指斜方肌与肩胛提肌间的间隙,该间隙往下方延续则斜方肌前缘逐渐后移,肩胛提肌逐渐消失,而锁骨与前锯肌逐渐出现形成下方的间隙。国内外文献罕有关于Ⅴ区后缘淋巴结转移情况的详细报道,本研究首次提出鼻咽癌Ⅴ区后缘淋巴结的分布及转移规律,并对Ⅴ区后缘淋巴结区的勾画给出参考意见。另一方面,2013分区中Ⅴ区后界定义为斜方肌的前缘及前锯肌前10 mm,我国鼻咽癌2008年分期标准中的N分期则是根据颈部淋巴结受侵区域进行划分,两者均未考虑到Ⅴ区后缘的淋巴结转移情况。文献和本研究报道的转移率为1.1%~4.9%,已接近Ⅰb、Ⅳb、Ⅴb及Ⅴc区的转移率。因此,Ⅴ区后缘是否应该作为一个新的分区存在或者直接纳入Ⅴ区的范畴,以及鼻咽癌2008年分期系统中的N分期是否也应该考虑将Ⅴ区后缘淋巴结受侵纳入N2或者N3分期内问题需要放疗学者更进一步的探讨和研究。
[1]Gao YS,Hu CS,Ying HM,et al.Treatment results of nasopharyngeal carcinoma:a retrospective analysis of 1837 cases in a single institute[J].Chin J Radiat Oncol,2008,17(5):335-339.[高云生,胡超苏,应红梅,等.1837例鼻咽癌疗效的回顾性分析[J].中华放射肿瘤学杂志,2008,17(5):335-339.]
[2]Pan JJ,Zhang Y,Lin SJ,et al.Long-tern results of nasopharyngeal carcinoma treated with radiotherapy:1706 cases report[J].Chin J Radiat Oncol,2008,17(4):247-251.[潘建基,张瑜,林少俊,等.1 706例鼻咽癌放疗远期疗效分析[J].中华放射肿瘤学杂志,2008,17(4):247-251.]
[3]Tang ZY.Modern oncology[M].Shanghai:Shanghai Medical University Press,1993:583-608.[汤钊猷.现代肿瘤学[M].上海:上海医科大学出版社,1993:583-608.]
[4]Gregoire V,Ang K,Budach W,et al.Delineation of the neck node levels for head and neck tumors:A 2013 update.DAHANCA,EORTC,HKNPCSG,NCIC CTG,NCRI,RTOG,TROG consensus guidelines[J].Radiother Oncol,2014,110(1):172-181.
[5]Van MW,Stel HV,Castelijns JA,et al.Cervical lymph node metastasis:assessment of radiologic criteria[J].Radiology,1990,177(2): 379-384.
[6]Xia YF,Qian JY,Zhang EP.Practical radiotherapy for nasopharyngeal carcinoma[M].BeiJing:Beijing Medical University Press,2003:38-50.[夏云飞,钱剑扬,张恩罴.实用鼻咽癌放射治疗学[M].北京:北京医科大学出版社,2003:38-50.]
[7]Ho FC,Tham IW,Earnest A,et al.Patterns of regional lymph node metastasis of nasopharyngeal carcinoma:a meta-analysis of clinical evidence[J].BMC Cancer,2012,12(1):1-13.
[8]Yue D,Xu YF,Zhang F,et al.Is replacement of the supraclavicular fossa with the lower level classification based on magnetic resonance imaging beneficial in nasopharyngeal carcinoma[J]?Radiother Oncol,2014,113(1):108-114.
[9]Wang XS,Hu CS,Wu YR,et al.Analysis of computed tomographybased distribution of metastatic cervical nodes in 218 cases of nasopharyngeal carcinoma[J].Chin J Cancer,2004,23(9):1056-1059.[王孝深,胡超苏,吴永如,等.218例鼻咽癌颈淋巴结转移规律的影像学分析[J].癌症,2004,23(9):1056-1059.]
[10]Sun Y,Ma J,Lu TX,et al.Regulation for distribution of metastatic cervical lymph nodes of 512 cases of nasopharyngeal carcinoma[J]. Chin J Cancer,2004,23(11):1523-1527.[孙颖,马骏,卢泰祥,等.512例鼻咽癌颈淋巴结转移规律的研究[J].癌症,2004,23(11): 1523-1527.]
[11]Chen QS,Lin SJ,Pan JJ,et al.The patterns of metastatic cervical nodes in 779 cases of nasopharyngeal carcinoma[J].China Oncol,2010,20(1):50-54.[陈奇松,林少俊,潘建基,等.779例鼻咽癌颈部淋巴结转移规律分析[J].中国癌症杂志,2010,20(1):50-54.]
[12]Wang X,Hu C,Ying H,et al.Patterns of lymph node metastasis from nasopharyngeal carcinoma based on the 2013 updated consensus guidelines for neck node levels[J].Radiother Oncol,2015,115(1): 41-45.
[13]Ding ZX,Liang BL,Shen J,et al.Value of radiation therapy oncology group guidelines base on MR imaging in diagnosing lymph node metastasis of nasopharyngeal carcinoma[J].Chin J Cancer,2009,28(5):533-537.[丁忠祥,梁碧玲,沈君,等.磁共振成像RTOG分区在鼻咽癌淋巴结转移中的诊断价值[J].癌症,2009,28(5):533-537.]
[14]Sun Y,Ma J,Huang Y,et al.The Study of the comparison of CT and MRI in nasopharyngeal carcinoma[J].Chin J Clin Oncol,2005,32(14):788-791.[孙颖,马骏,黄莹,等.鼻咽癌的CT与MRI对比研究[J].中国肿瘤临床,2005,32(14):788-791.]
(2016-07-03收稿)
(2016-08-22修回)

蒋朝阳专业方向为头颈及胸部肿瘤的放射治疗。
E-mail:bvsid125@163.com
Regulation of metastatic cervical lymph nodes in 428 cases of nasopharyngeal carcinoma:metastasis distribution of posterior to level V
Chaoyang JIANG1,2,Tao ZHANG1,2,Hui GAO2,Ling ZHANG2
Correspondence to:Tao ZHANG;E-mail:zhangtaocdjz@163.com
1Department of Oncology,The Affiliated Hospital of Southwest Medical University,Luzhou 646000,China;2Department of Radiation Oncology,Chengdu Military General Hospital of PLA,Chengdu 610083,China
This work was supported by the Science and Technology Program for Public Wellbeing of Chengdu(No.2014-HM01-00087-SF).
Objective:To retrospectively investigate the regulation of cervical and posterior to level V(PLV)lymph node metastasis on clinical target delineation in radiotherapy for nasopharyngeal carcinoma(NPC).Methods:A total of 428 NPC cases from February 2013 to April 2016 were subjected to enhanced CT scan from the base of the skull to the clavicle for pathological diagnosis.A deputy chief physician and an attending physician assessed the nodal distribution in each level in accordance with the RTOG guidelines proposed in 2013.The central point of the metastatic lymph nodes of PLV in the patients were recreated proportionally on the CT images of a standard patient with N0NPC in reference to the normal anatomy of the PLV area.SPSS 19.0 was used to analyze the correlation between PLV and the other levels.Moreover,the nodal location and characteristics of PLV were analyzed.Results:Among the 428 patients,381(89.0%)showed nodal involvement.The top four metastatic probabilities were presented as follows:Ⅱb(75.2%),Ⅶa(60.3%),Ⅱa(59.6%),andⅢ(42.0%).Up to 21(4.9%)patients exhibited nodal involvement of PLV with 32 nodes.The mean vertical distance of all central points of PLV from the anterior border of the trapezius was 16 mm.Correlation analysis indicated the nodal involvement of PLV with the ipsilateral level Va(P=0.001).Conclusion:NPC showed a high probability of nodal metastasis.Nodes were mostly metastasized from the upper to the lower level,as well as from the proximal to the distal area.The leap metastasis rate was very low.The nodal involvement of PLV correlated with the ipsilateral metastasis of level Va.Thus,the ipsilateral delineation of the posterior border of level V should be contoured to 25 mm far from the anterior surface of the trapezius during the nodal involvement of level Va.
nasopharyngeal carcinoma(NPC),lymph node metastasis,posterior level V,radiotherapy
10.3969/j.issn.1000-8179.2016.19.782
①西南医科大学附属医院肿瘤科(四川省泸州市646000);②成都军区总医院放疗科
*本文课题受成都市科技惠民技术研发项目(编号:2014-HM01-00087-SF)资助
张涛zhangtaocdjz@163.com
