化脓性脑膜炎并发胼胝体压部可逆性病变及脑脊液鼻漏1例报告
2016-10-31张亚倩颜秀丽
张亚倩, 王 琳, 颜秀丽, 于 澎, 董 铭
化脓性脑膜炎并发胼胝体压部可逆性病变及脑脊液鼻漏1例报告
张亚倩1,王琳2,颜秀丽1,于澎3,董铭1
化脓性脑膜炎是由化脓性细菌感染所致的脑脊膜炎症,是中枢系统常见的化脓性感染。常急性起病,好发于婴幼儿和儿童。最常见的致病菌为肺炎球菌、脑膜炎双球菌及流感嗜血杆菌B型。通常其临床表现主要为:全身感染症状、脑膜刺激征、颅内压增高及局灶性神经功能损害症状。本文报道1例化脓性脑膜炎的三个特殊临床表现:胼胝体压部可逆性病变、脑脊液鼻漏、皮疹。
1 临床资料
1.1病历摘要男,19岁,以头痛发热、恶心呕吐1 d入院。既往:先天性聋哑。入院查体:体温39.2 ℃,神清,项强5横指,Kernig征阳性,余神经系统查体未见明显异常。辅助检查:脑脊液检查结果(见表1),血常规结果(见图1)。治疗经过:甘露醇脱水降颅压,美罗培南抗菌治疗及对症支持治疗。治疗15 d后查体:体温36.3 ℃,神清,无项强,Kernig征阴性,余神经系统查体未见明显异常。
1.2特殊临床特征
1.2.1可逆性胼胝体压部病变患者发病2 d后,行头部MRI示胼胝体压部病变(见图2A),表现为胼胝体压部DWI椭圆形高信号,ADC为低信号;发病13 d后复查头部MRI,胼胝体压部病变消失(见图2B)。患者影像学出现典型改变,但病程中一直未出现胼胝体压部受累相关症状与体征。
1.2.2脑脊液鼻漏患者入院当日,双侧鼻腔内间断性流淌淡红色清水样物,取该分泌物行脑脊液生化检测,结果为:蛋白0.78 g/L,葡萄糖0.3 mmol/L,氯128.9 mmol/L,红细胞800×106/L,白细胞2316×106/L,多核0.91,单核0.09,确认为脑脊液鼻漏。患者病程中无外伤史,行颅底多排CT平扫+三维重建未见颅底骨质异常破环或增生,未行修补术,观察病情演变。该脑脊液鼻漏于发病3 d后自行消失,之后随访1 y未出现脑脊液鼻漏及化脓性脑膜炎复发。
1.2.3皮疹患者发病10 d后症状明显好转时开始反复出现皮疹,初起表现为全身密集粟粒大小红色斑疹,伴瘙痒感,后转变为红色丘疹(未见出血点),直径约1 cm,伴瘙痒感,整个皮疹过程持续3 d后完全消褪。根据美罗培南抗菌治疗及血常规示淋巴细胞逐渐升高、中性粒细胞逐渐降低(见图1),考虑为病毒疹可能性大。
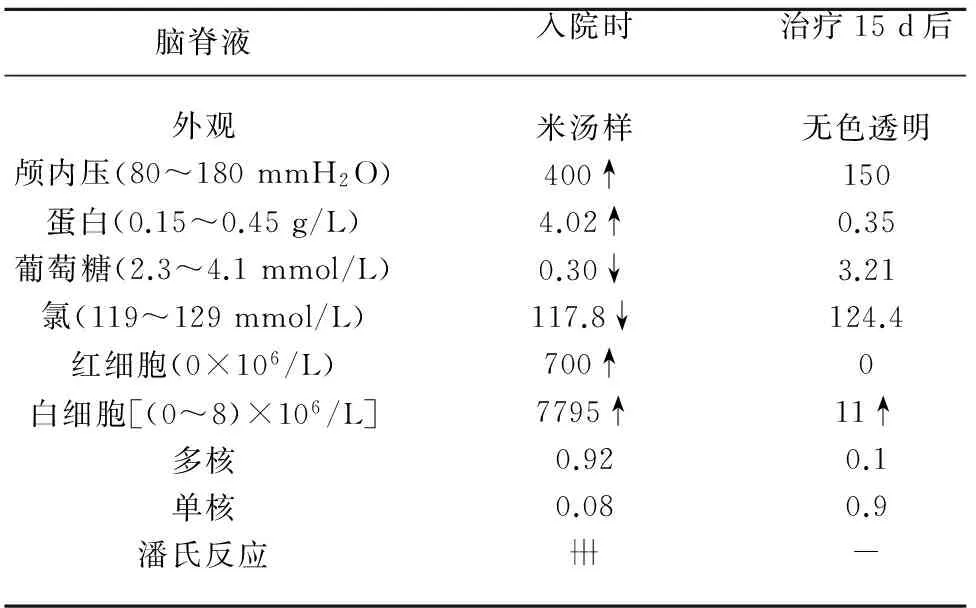
表1 脑脊液检查结果

图1白细胞及中性粒细胞呈显著下降趋势,淋巴细胞呈逐渐上升趋势
2 讨 论
2.1可逆性胼胝体压部病变可逆性胼胝体压部病变综合征[1](reversible splenial lesion syndrome,RESLES)的典型特征为头部MRI示胼胝体压部可逆性病变,无需特殊治疗,去除病因后短期内可自行恢复。病因包括癫痫及其相关因素(癫痫发作、抗癫痫药物使用及撤药)、感染因素(颅内感染和颅外感染)、代谢因素(低钠血症、低血糖)、及其他多种少见病因。RESLES的发病机制尚不完全清楚,据相关文献报道[2],最可能的发病机制为髓鞘内及髓鞘间隙水肿,低钠血症可能是其直接原因,血钠平均(131.8±4.1) mmol/L[3],本例患者入院时血钠133.7 mmol/L(正常参考值:137~147 mmol/L)。临床表现多较轻微,可仅表现发热、头痛、呕吐等非典型症状,但也可出现脑实质损害,表现为意识障碍、谵妄、抽搐、共济失调、眩晕及视觉障碍。头部MRI 表现为胼胝体压部稍长或等长T1、长T2信号,DWI为高信号,ADC为低信号,增强扫描无强化,形状大多为椭圆形,有时合并出现侧脑室旁白质的对称性病灶。RESLES的诊断标准[1,4]包括:(1)相对轻微的中枢神经系统症状,但可出现谵妄、轻度意识障碍;(2)头部MRI 表现为胼胝体压部出现DWI 高信号;(3)症状迅速缓解,复查头部MRI胼胝体压部病变消失。RESLES需要与急性播散性脑脊髓炎、可逆性后部脑病综合征、多发性硬化、胼胝体梗死、原发性胼胝体变性等疾病进行鉴别,根据病史、病程、临床表现及预后不难鉴别。
由于可逆性胼胝体压部病变综合征与胼胝体急性梗死影像学改变极为相似,所以此处主要对二者进行鉴别,以减少误诊及过度治疗。胼胝体梗死一般具有缺血性脑血管病的相关危险因素,如年龄,性别,高血压,吸烟,糖尿病,心房颤动,血脂异常等,头部MRA可发现责任血管。胼胝体梗死的两个经典的症状是[5]:(1)胼胝体离断综合征:失用、失写、触觉命名不能、异己手综合征等;(2)额叶型步态障碍:额叶性运动困难、步基宽、小步移动、无上肢摆动等。但由于胼胝体血供丰富,一般为部分梗死,所以临床上很少见到典型症状,多以偏瘫、语言障碍、感觉障碍等症状为主。而可逆性胼胝体压部病变综合征临床表现一般跟病因引起的症状一致,病因去除后,症状迅速缓解,胼胝体病变消失。
2.2脑脊液鼻漏可分为创伤性和非创伤性两类,前者又可分为外伤性和医源性,后者又可分为先天性、自发性、肿瘤性以及化脓性脑脊液鼻漏[6]。近期有学者发现,自发性脑脊液鼻漏的发生与颅内压增高密切相关,鼻漏可能为高颅压提供了一个泄压的渠道,其主要依据为:(1)二者(自发性脑脊液鼻漏与自发性颅内压增高)具有相似的临床表现,如头痛、耳鸣、视觉改变等;(2)好发人群均为中年肥胖女性;(3)二者均会出现颅底骨质受损、脑膜脑膨出、颅底过度气化及空蝶鞍;(4)自发性脑脊液鼻漏修补后容易出现颅内压增高。
刘二兵等[7]则认为,体内雌激素水平下降导致骨质疏松是自发性脑脊液鼻漏的原因,其主要依据为:(1)骨组织可以重建,骨组织内的骨细胞可敏感的感受力的作用,从而调整成骨细胞、破骨细胞及里衬细胞,进而使骨组织重建,如临床常见的脊椎骨质增生、骨关节骨质增生是因为局部长期受力导致骨重建,从而推断出颅内压增高脑脊液冲击颅底会使颅底骨质增厚而非变薄;(2)雌激素是导致成年人骨质疏松的主要激素,刘二兵的2例自发性脑脊液鼻漏病例均为中年女性,术中见鞍底骨质菲薄,犹如纸样,表面有针尖样大小各自独立的小孔,其认为此为骨质吸收表现,严重时可骨质缺损。
本例患者为青年男性,其脑脊液鼻漏的可能原因考虑与化脓性感染后颅内压增高相关,但其具体机制尚待明确。目前,国内尚未见化脓性脑脊液鼻漏及其发病机制的文献报道。
2.3皮疹化脓性脑膜炎中的流行性脑脊髓膜炎由脑膜炎双球菌感染引起,发病初期70%患者皮肤可见皮疹,初为斑丘疹,迅速转变为出血点;多分布于躯干、四肢;出血点如迅速增多,融合成片,提示病情加重,出血点是流脑早期具有特征性的表现之一。由于流脑仍是一种常见的急性传染病,病死率高,当患者为化脓性脑膜炎出现皮疹时需与流脑皮疹相鉴别,以指导进一步治疗及预防。
3 经验分享
从本病例中可吸取的经验:(1)该患者胼胝体压部可逆性病变病因考虑为颅内感染所致;(2)临床遇到胼胝体压部可逆性病变需与胼胝体梗死等疾病相鉴别,以免过度治疗;(3)化脓性脑膜炎合并脑脊液鼻漏时需明确脑脊液鼻漏原因,发现骨质破坏应及时手术修复,避免反复颅内感染;(4)化脓性脑膜炎出现皮疹时,需警惕是否为流脑,以及时治疗及预防。
[1]Garcia-Monco JC,Cortina IE,Ferreira E,et al. Reversible splenial lesion syndrome (RESLES):what’s in a name[J]? J Neuroimag,2011,21:e1-14.
[2]魏伟,梁辉. 可逆性胼胝体压部病变综合征的临床研究进展[J]. 转化医学杂志,2016,5(1):45-47.
[3]Takanashi J,Tada H,Maeda M,et al. Encephalopathy with a reversible splenial lesion is associated with hyponatremia[J]. Brain Dev,2009,31(3):217-220.
[4]Tada H,Takanashi J,Barkovich AJ,et al. Clinically mild encephalitis/encephalopathy with a reversible splenial lesion[J]. Neurology,2004,63:1854-1858.
[5]陈海,贾建平. 胼胝体梗死的临床研究[J]. 脑与神经疾病杂志,2006,14(6):421-424.
[6]张璞,穆俊晌. 颅内压增高与自发性脑脊液鼻漏[J]. 中华耳鼻咽喉头颈外科杂志,2015,50(10):870-872.
[7]刘二兵,窦长武,高乃康. 自发性脑脊液鼻漏的病因探讨[C]. 中国中西医结合学会神经外科专业委员会第二届学术大会论文集,2015.

图2A为发病2 d时头部MRI,可见胼胝体压部DWI高信号、ADC低信号,T1WI、T2WI、FLAIR未见明显异常;B为发病13 d时头部MRI,可见胼胝体压部病变消失。(从左至右依次为DWI、ADC、T1WI、FLAIR、T2WI)
1003-2754(2016)09-0840-02
R742
2016-07-20;
2016-08-29
(1.吉林大学白求恩第一医院神经内科和神经科学中心,吉林 长春 130021;2.吉林大学白求恩第一医院干部病房7疗区,吉林 长春 130021;3.吉林大学第二医院眼科中心,吉林 长春 130041)
董铭,E-mail:neuromdong@163.com;于澎,E-mail:895222700@qq.com
