内固定结合抗骨质疏松药物治疗老年肱骨近端骨折
2016-09-18衡立松朱养均张堃张军段虹昊
衡立松,朱养均,张堃,张军,段虹昊
(西安交通大学医学院附属红会医院创伤骨科上肢病区,陕西 西安 710054)
内固定结合抗骨质疏松药物治疗老年肱骨近端骨折
衡立松,朱养均,张堃,张军,段虹昊
(西安交通大学医学院附属红会医院创伤骨科上肢病区,陕西 西安710054)
目的探讨抗骨质疏松药物(鲑鱼降钙素、阿法骨化醇、维生素D咀嚼钙片)在老年肱骨近端骨折内固定术后治疗中的效果。方法将98 例老年肱骨近端骨折按患者意愿分为治疗组和对照组。治疗组50 例,内固定术后第2天应用抗骨质疏松药物治疗;对照组48 例,内固定术后未用抗骨质疏松药物治疗。结果所有患者均获得12个月以上随访。治疗组骨折愈合时间平均(12.8±0.8)周,比对照组平均(15.3±0.5)周短;肩关节功能Neer评分优良率(92.0%)高于对照组(77.1%),差异均有统计学意义(P<0.05);治疗组并发症发生率(10.0%)低于对照组(27.1%)。治疗组抗骨质疏松治疗后健侧肱骨近端密度明显增高,差异有统计学意义(P<0.05)。结论内固定结合抗骨质疏松药物治疗对老年肱骨近端骨折有促进骨折愈合、降低手术并发症发生率和增加骨密度的作用,临床疗效满意。
肱骨近端骨折;内固定;骨质疏松;骨密度;药物
肱骨近端骨折是老年患者最常见的骨质疏松性骨折之一,约占全身骨折的5%[1],随着我国人口老龄化进程的加快,发病率也逐年增加,而且在近30年内增长近3倍[2]。高龄肱骨近端骨折患者骨骼质量差,手术后容易发生内固定失败,骨折不愈合,在临床治疗上具有很大的挑战。近年来,对于老年骨折患者的骨质疏松治疗越来越受到重视,不断完善内固定方法和技巧,完成骨折复位内固定后,术后抗骨质疏松治疗也不容忽视。自2014年3月至2015年4月笔者将120 例采用肱骨近端解剖接骨板给予固定的老年骨质疏松性肱骨近端骨折随机分为2组,即应用抗骨质疏松药物的治疗组和未应用抗骨质疏松药物的对照组。对随访超过12个月的98 例患者愈合时间、肩关节Neer评分、并发症发生率、骨密度变化进行对比分析,评价抗骨质疏松药物在老年肱骨近端骨折术后的效果。
1 资料与方法
1.1病例纳入与排除标准纳入标准:70 岁以上患者;低能量损伤导致肱骨近端骨折者(病理性骨折除外);行健侧肱骨近端骨密度检测存在骨质疏松者;通过医院伦理委员会讨论并签署知情同意书者。排除标准:半年内使用抗骨质疏松药物或影响骨代谢药物者;因感染原因引起内固定失效患者(检测C-反应蛋白、血沉、降钙素原为阳性);存在脑血管疾病后遗症者;精神及心理疾病患者;术前各项检查评估无法耐受手术治疗者;无法完成随访者。
1.2一般资料根据入选标准,治疗组50 例,男18 例,女32 例;左侧22 例,右侧28 例;年龄71~83 岁,平均(78.4±4.3) 岁;体重(66.5±1.2) kg;按照Neer分型:Ⅰ型2 例,Ⅱ型12 例,Ⅲ型24 例,Ⅳ型12 例;健侧肱骨近端骨密度为(0.275±0.015) g/cm2。对照组48 例,男19 例,女29 例;左侧21 例,右侧27 例;年龄72~84 岁,平均(77.4±5.4) 岁;体重(67.7±1.5) kg;按照Neer分型:Ⅰ型3 例,Ⅱ型10 例,Ⅲ型22 例,Ⅳ型13 例;健侧肱骨近端骨密度为(0.279±0.017) g/cm2。所有患者均采用肱骨近端解剖接骨板给予固定。治疗组和对照组患者性别、年龄、侧别、体重、骨折类型、术前骨密度等一般资料对比差异无统计学意义(P>0.05,见表1)。

表1 老年肱骨近端骨折内固定术后治疗组与对照组一般资料比较±s)
1.3手术方法所有患者均采用全身麻醉,患者取沙滩椅位,采用胸大肌-三角肌间隙入路,逐层切开皮肤及皮下组织,分离并保护头静脉,钝性分离胸大肌、三角肌之间的间隙,牵开肌肉,术中尽量减少周围组织及骨膜的剥离。分辨并确定大、小结节及结节间沟,采用缝线缝合并标记大、小结节。首先复位干骺端骨折,伴有骨缺损的植入同种异体骨,克氏针临时固定,然后复位大、小结节,C型臂透视确认复位满意后,选择合适长度的肱骨近端锁定接骨板固定于干骺端,再次C型臂X线机透视确定螺钉未穿出关节面,内固定位置满意。最后将大小结节利用预留的缝线固定于接骨板周围肩袖缝合孔上。适当活动肩关节,确认固定牢靠,无移位。冲洗伤口,留置引流管,分层缝合,关闭切口,无菌敷料加压包扎。
1.4术后处理及康复训练术后使用头孢类抗生素48 h预防感染,同时给予消肿、止痛、老年内科疾病对症处理。术后肩关节外展支架固定2周,术后第l天即行钟摆样运动,并活动肘关节及腕关节;3周后视固定的牢固程度可行被动及主动辅助活动;4周后根据骨痂情况行主动功能锻炼;3个月后可以考虑力量锻炼。
治疗组术后第1天开始抗骨质疏松治疗,具体方案为鲑鱼降钙素注射剂100 IU,肌肉注射,1次/d。30 d后改为50 U,1次/d。同时每天补充钙尔奇D 600 mg和骨化三醇0.25 μg作为辅助治疗,治疗周期为3个月。治疗期间禁用影响骨代谢药物,正常功能康复锻炼。
1.5随访及观察指标术后3 d、1个月、2个月、3个月、6个月及1年复查患肢正、侧位X线片,术后3 d复查肩关节CT平扫及三维重建,通过影像学检查观察骨折愈合时间及并发症出现情况。术后末次随访采用Neer百分制评定方法对肩关节进行评价,其中包括肩关节疼痛、功能、活动范围、复位四个方面,疼痛占35分,功能占30分,活动范围占25分,解剖复位占10分。术后总分数在90分以上为优,80~89分为良,70~79分为可,70分以下为差。术后7个月测定健侧肱骨近端骨密度。

2 结 果
治疗组50 例获随访12~24个月,平均16.8个月。复查X线片示48 例患者达到骨性愈合,愈合时间10~15周,平均(12.8±0.8)周。术后发生内固定松动1 例,螺钉切出肱骨头1 例,颈干角丢失10°~15°1 例,骨不连2 例,并发症发生率为10.0%。肩关节功能按Neer评分进行评价,优42 例,良4 例,可1 例,差3 例,优良率92.0%。术后7个月健侧肱骨近端骨密度(0.432±0.023) g/cm2。
对照组48 例获随访12~28个月,平均20.6个月。复查X线片示44 例患者达到骨性愈合,愈合时间14~20周,平均(15.3±0.5)周。术后发生内固定松动3 例,螺钉切出肱骨头3 例,颈干角丢失10°~15°3 例,骨不连4 例,并发症发生率为27.1%。肩关节功能按Neer评分进行评价,优36 例,良1 例,可5 例,差6 例,优良率77.1%。术后7个月健侧肱骨近端骨密度(0.228±0.029) g/cm2。典型病例为一79 岁女性患者,走路跌倒摔伤致右肱骨近端骨折,术前骨密度测定存在严重骨质疏松,手术行切开复位内固定术,术后16周出现内固定松动,骨质吸收。手术前后影像学资料见图1~2。
治疗组骨折平均愈合时间短于对照组(t=23.514,P<0.05),并发症发生率低于对照组(χ2=4.77,P<0.05),肩关节功能Neer评分优良率高于对照组(χ2=4.20,P<0.05),差异均有统计学意义。治疗组健侧肱骨近端骨密度术前(0.275±0.015) g/cm2,与术后7个月(0.432±0.023) g/cm2比较明显增高,差异有统计学意义(t=34.949,P<0.05)。
3 讨 论
骨质疏松目前已经成为影响人类健康的重要问题之一,与年龄、人种、遗传、代谢性疾病、肿瘤等相关因素有关,其中年龄是骨质疏松最重要的相关因素[4]。而且随着社会逐渐步入老龄化,骨质疏松症的发病率也将会逐年增高。老年骨质疏松性骨折目前在临床上常见于股骨颈骨折、股骨粗隆间骨折及肱骨近端骨折,而且发生率非常高。目前抗骨质疏松治疗已经应用于老年股骨粗隆间骨折及股骨颈骨折术后,临床上取得了满意的临床效果[5-6]。肱骨近端骨折同样是在骨质疏松基础上发生的骨折,目前仅重视对骨折本身的治疗,而忽略术后的抗骨质疏松治疗。
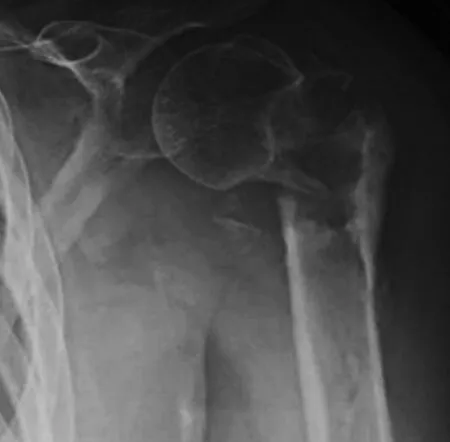
图1 术前X线片示老年肱骨近端骨折伴有严重骨质疏松

图2 术后16周X线片示内固定松动、骨质吸收
老年人肱骨近端骨折在临床上非常常见,约占全身骨折的5%,主要由低能量损伤引起。由于老年人骨密度降低,肢体平衡能力减退,极易因为跌倒致肱骨近端骨折。老年肱骨近端骨折因为伴随骨质疏松,骨折类型复杂,常呈粉碎性,且伴有肩关节脱位,治疗上比较困难。在治疗上包括非手术治疗和手术治疗,采用哪种治疗方式首先要考虑患者的骨折类型,同时要评估患者对功能的需求,以及患者本身的身体状况。70%~80%的老年肱骨近端患者可以通过保守治疗,给予石膏或支具外固定[7]。对骨折粉碎、分离移位明显的患者需要手术治疗,手术治疗包括切开复位钢板或髓内钉内固定及人工肱骨头置换,术后嘱患者早期功能锻炼[8]。对于老年肱骨近端骨折通常会伴有骨质疏松,仅重视骨折本身的治疗是不够的,同时联合抗骨质疏松治疗应该成为老年肱骨近端骨折治疗的重点。本研究采用切开复位内固定术作为标准手术方式,以便于术后各项指标的统计观察。
抗骨质疏松治疗越来越被临床医生及患者所重视,老年人会随着年龄的增长而出现骨质下降,出现相应的临床症状。骨质疏松性疼痛最为常见,尤其在绝经后女性更为明显,严重者可出现骨质疏松性骨折[9],往往此类骨折具有隐匿性,患者常常表现为疼痛,最常出现的是脊柱压缩骨折。早期的抗骨质疏松治疗可以有效地提高骨骼质量,预防骨质疏松性骨折发生。但是对于已经发生骨质疏松性骨折的患者,一方面需要对骨折本身进行积极治疗,另一方面仍需要抗骨质疏松治疗。老年人骨折术后抗骨质疏松治疗不仅可以预防其他部位再次发生骨折,还可以促进骨折愈合。老年股骨粗隆间骨折术后应用抗骨质疏松治疗在临床上已经取得了满意的疗效,可以明显提高骨骼质量,减轻骨痛,缩短骨折愈合时间,减少并发症的发生。
老年肱骨近端骨折术后常见的并发症有慢性疼痛、功能障碍、内翻畸形、内固定松动或切出、骨不连、肩峰撞击[10]。决定内固定术后患者康复的主要因素有骨骼质量、骨折类型、内固定类型和术中手术技术。患者的骨骼质量对患者的恢复至关重要,年轻人骨骼质量较好,术后功能康复及骨折愈合都比较满意,但是对于老年骨质疏松患者来讲,由于骨折质量较差,往往会出现术后内固定松动及骨不连,明显限制了患者的早期功能锻炼。患者术后的慢性疼痛通常是由于骨质疏松性疼痛引起,大大降低了患者的生活质量。骨质疏松既是老年肱骨近端骨折引起的原因,也是引起上述并发症发生的因素之一,因此术后抗骨质疏松治疗是必要的。
抗骨质疏松治疗是一种全身治疗,通常为鲑鱼降钙素、钙剂和骨化三醇联合治疗,是目前公认的抗骨质疏松治疗方法,联合抗骨质疏松治疗可以起到协同加强作用,能够降低骨量丢失,显著增加骨密度。鲑鱼降钙素能够抑制破骨细胞的生物活性、减少破骨细胞的数量,从而阻止骨量丢失;钙剂可以补充人体所需的钙,起到结构性作用;骨化三醇是活性维生素D3,可以增加钙的吸收和矿化,直接增加骨量并促进骨质形成,与钙剂结合使用时还可以改善神经肌肉的功能,提高机体的协调性,预防其他部位的骨折[11]。
本组研究中,治疗组骨折愈合时间明显短于对照组,应用抗骨质疏松药物治疗后,通过增加骨量、提高骨密度,进而缩短骨折愈合时间,促进骨质疏松性骨折的愈合。治疗组的手术后各项并发症发生率明显低于对照组,因此老年肱骨近端骨折术后抗骨质疏松治疗可以有效降低手术并发症发生率。术后末次随访治疗组肩关节Neer评分优良率高于对照组,经过抗骨质疏松治疗后患者骨密度增加、骨质疏松性疼痛减轻,有利于肩关节功能恢复,明显提高了患者的生活质量。治疗组术后骨密度较治疗前明显提高,有利于预防机体其他部分再次发生骨质疏松性骨折。
[1]Brunner F,Sommer C,Bahrs C,etal.Using a proximal humeral locked plate:a prospective multicenter analysis[J].Journal of Orthopaedic Trauma,2009,23(3):163-172.
[2]Handoll HH,Ollivere BJ,Rollins KE.Interventions for treating proximal humeral fractures in adults[J].Cochrane Database Syst Rev,2012,12(12):CDOOO434.
[3]中华医学会骨质疏松和骨矿盐疾病分会.原发性骨质疏松症诊治指南(2011年)[J].中华骨质疏松和骨矿盐疾病杂志,2011,4(1):2-17.
[4]Gaudelli C,Ménard J,Mutch J,etal.Locking plate fixation provides superior fixation of humerus split type greater tuberosity fractures than tension bands and double rowsuture bridges[J].Clin Biomech(Bristol,Avon),2014,29(9):1003-1008.
[5]崔树森,赵意华.老年股骨粗隆间骨折内固定术后抗骨质疏松药物治疗的疗效分析[J].中国骨与关节损伤杂志,2014,2(29):138-140.
[6]陈述祥,刘彦,区文欢,等.鲑鱼降钙素在预防人工股骨头置换术后假体无菌性松动的临床应用研究[J].中国骨质疏松杂志,2014,20(12):1432-1434.
[7]Yong L,Liang Z,Zhu L,etal.Internal fixation versus nonoperative treatment for displaced 3-Part or 4-Part proximal humeral fractures in elderly patients:a meta-analysis of randomized controlled trials[J].PloS One,2013,8(9):e75464.
[8]曾浪清,陈云丰,张长青,等.成人肱骨近端骨折锁定钢板固定术中重建肱骨颈干角的临床意义[J].中华骨科杂志,2013,33(2):158-164.
[9]孙强,徐杰,邹雪琴,等.椎体后凸成形术治疗骨质疏松性椎体压缩性骨折疼痛的疗效分析[J].中国骨质疏松杂志,2009,15(11):820-824.
[10]张明,陈云丰,胡海,等.肱骨近端骨折内固定术后螺钉穿出肱骨头的影响因素分析[J].中华创伤骨科杂志,2015,17(4):282-286.
[11]Pfeifer M,Begerow B,Minne HW.Vitamin D and muscle function[J].Osteoporos Int,2002,13(3):187-194.
Treatment of Proximal Humeral Fractures with Internal Fixation and Antiosteoporotic Drugs in Elderly Patients
Heng Lisong,Zhu Yangjun,Zhang Kun,et al
(Upper Extremity Ward,Department of Trauma,Honghui Hospital,Xi′an Jiaotong University Health Science Center,Xi′an710054,China)
ObjectiveTo evaluate the clinical efficacy of antiosteoporotic drugs (Salmon calcitonin,Alfacalcidol and Calcium tablet) for senile osteoporotic proximal humeral fractures after internal fixation.Methods98 cases were divided into the treatment group(50 cases) and the control group(48 cases) according voluntary,The treatment group accepted antiosteoporotic drugs after operation,while the control group not.ResultsAll patients were followed up for more than 12 months.The fracture healing time of treatment group was (12.8±0.8)weeks,which was shorter than that of control group (15.3±0.5).The excellent and good rate of Neer shoulder score of treatment group was 92.0%,which was higher than that of control group′s 77.1%.The incidence of surgical complications of treatment group was 10.0%,which was less than that of control group′s 27.1%.There was significant difference (P<0.05).In treatment group,antiosteoporotic drugs were used post-operatily.In proximal humeral of healthy side,the BMD (bone mineral density) was significantly increased,there′s significant difference (P<0.05).Conclusioninternal fixation combined with antiosteoporotic drugs can promote the fracture healing,reduce te incidence of complications,increase BMD and has satisfactory clinical effect for senile osteoporotic proximal humeral fracture.
proximal humeral fracture;internal fixation;osteoporosis;bone mineral density;drugs
1008-5572(2016)08-0686-04
R683.41
B
2016-03-28
衡立松(1981- ),男,主治医师,西安交通大学医学院附属红会医院创伤骨科上肢病区,710054。
