新生儿与婴幼儿室缺术后恢复的对比研究
2016-09-11陈健刘建实
陈健 刘建实
临床研究
新生儿与婴幼儿室缺术后恢复的对比研究
陈健 刘建实
目的 通过与婴幼儿期室缺手术的对比探讨新生儿室缺矫治术的安全性。方法 回顾分析2010年10月至2012年2月天津市胸科医院心外科91例6岁以下先心病室缺患儿手术的资料。根据年龄将91例患儿分为两组,新生儿组14例(15.4%)和婴幼儿组77例(84.6%);年龄(12 d至6岁)。结果 两组均无手术死亡及伤口感染。新生儿组:术前气促7例(50%),肺动脉压(45.0±6.8)mm Hg,合并房缺11例(78.6%),房缺分流方向全部为左向右分流,房缺直径(3.1±2.2)mm,延迟关胸1例(7.1%),使用血管活性药物 12例(85.7%),ICU 住院时间(96.6±40.3)h。婴幼儿组:术前气促 17例(22.1%),肺动脉压(39.1±9.2)mm Hg,合并房缺22例(28.6%),房缺右向左分流1例,房缺直径(1.2±2.5)mm,延迟关胸0例,使用血管活性药物32例(41.6%),ICU住院时间(62.5±57.7)h。以上数据两组间比较差异有统计学意义(P<0.05),而住院时间、住院费用、机械通气时间、呼吸系统及其他并发症、输注血液制品量、体外循环时间、主动脉阻断时间等比较未见统计学差异(P>0.05)。结论 新生儿室缺矫治术是安全的,术后恢复与婴幼儿期手术比较未见统计学差异,但必须更注重术中及术后的管理。
室间隔缺损; 新生儿; 术后恢复
室间隔缺损(ventricular septal defect,VSD)简称室缺,是先天性心脏畸形中较常见的一种,占先心病的20%~30%。治疗的方法分为传统体外循环(CPB)下直视修补术、经胸微创室缺封堵术及经周围血管介入封堵术[1]。对于婴幼儿,鉴于材料的限制,目前更多地采用前两种治疗方法。室缺手术干预的合理时机,目前是有争议的;新生儿室缺手术后恢复是否不如婴幼儿目前研究不多。
本研究通过分析以下资料,根据年龄不同分组,比较两组资料的特点,判断年龄大小与室缺术后恢复之间的关系。
1 对象与方法
1.1 研究对象和分组 回顾分析天津市胸科医院2010年10月至2012年2月完成的婴幼儿室缺手术资料。按照年龄不同分为两组:新生儿组(年龄≤28 d)和婴幼儿组(28 d<年龄≤6岁)。收集患者的基本资料,包括病史、术前超声心动、术中及术后的检查与治疗等。
本组共91例,男性52例(57.1%),女性39例(42.9%),年龄 12 d至 6岁(Q1=36 d,Q3=365 d),体重(8.0±4.6)kg,身高(70.2±17.7)cm。气促 24 例(26.37%),肌酐(37.7±11.0)μmol/L,肺动脉压(40.0±9.1)mm Hg(1 mm Hg=0.133 kPa),左室射血分数(EF)(69.3±5.1)%,左室舒张末期内径(29.3±5.2)mm,室缺直径(7.2±2.7)mm,左房内径(19.4±3.6)mm。室缺分型:膜周部62例(68.1%),嵴下型19例(20.9%),肌部1例(1.1%),干下型8例(8.8%),嵴内型 1例(1.1%);右心系统扩大 2例(2.2%)。室缺分流方向:双向8例(8.8%),双向但左向右为主2例(2.2%),左向右81例(89.0%),合并房缺33例(36.3%)。传统修补术79例(86.8%),经胸微创室缺封堵术12例(13.2%)。机械通气时间(40.6±33.0)h,二次气管插管 3例(3.3%),延迟关胸 1例(1.1%),CPB 时间(63.4±33.1)min,主动脉阻断时间(35.6±20.1)min。全胸骨切开 79例(86.8%),小切口部分胸骨切开12例(13.2%)。输注悬红(1.6±1.5)U、血浆(152.2±140.1)ml、血小板(0.11±0.01)U。术后 ICU 停留时间(67.9±56.5)h,使用血管活性药物44例(48.4%),肌酐峰值水平(30.5±8.6)μmol/L,心电图异常 1例(1.1%)。住院费用(42 219.7±9117.4)元,住院时间(15.0±6.6)d。
1.2 手术方法 经胸微创室缺封堵术:全麻,气管插管,经食管超声(TEE)观察,确定VSD的位置、大小、是否合并膜部瘤,与二尖瓣隔瓣及主动脉右冠瓣之间的距离,分流方向,是否合并其他畸形等;部分胸骨切开,切开心包,悬吊。确定右室前壁穿刺点的位置(常选择右室流出道裸区),确保输送鞘管置入角度合适。于预定穿刺点外周预制全层“双荷包”线,予肝素1 mg/kg,套管针穿刺,置放导丝进入右心室并经VSD入左心室,取下穿刺针,沿导丝送入穿刺鞘管,固定,撤导丝,输送系统排气,经鞘管将封堵器(通常选用Amplatzer封堵器)送入心腔,推出左室封堵伞,回拉,使其与VSD左室侧紧贴,推出右室侧封堵伞,TEE确定封堵器位置准确且不影响邻近瓣膜活动,无阳性残余分流;满意后释放封堵伞。收紧“荷包”,放置心包引流,常规关胸。
传统CPB下直视修补术:全麻,气管插管,全胸骨切开,取自体心包备用,戊二醛处理;结扎动脉导管,建立CPB,全量肝素化,主动脉阻断,心脏停跳,根据VSD的部位做心脏切口,探查VSD情况及是否合并其他畸形需同期矫治。缝合修补VSD,鼓肺排气,关闭心脏切口,排气,心脏复跳,循环稳定后停CPB,中和肝素,止血,引流,常规放置心外膜起搏导线,关胸。
1.3 观测指标 记录患儿性别、身高、体重、术前诊断、气促,术前超声心动结果,肌酐水平、手术切口、体外循环时间、主动脉阻断时间、血液制品量,延迟关胸、术后残余分流、住院期间并发症、术后肌酐值、术后辅助通气时间、ICU停留时间、再气管插管辅助通气、术后使用血管活性药物支持、住院费用、住院时间等指标。比较两组资料的各项指标,得出单因素分析的结果。
1.4 统计学方法 所有数据使用SPSS 17.0统计软件进行处理。计量资料以±s表示,两组间比较用t检验;计数资料比较用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 早期临床结果 全部91例无手术死亡,无切口感染发生。
新生儿组:身高(56.1±3.7)cm,体重(4.8±1.0)kg;气促7例(50.0%),膜周部室缺7例(50.0%),肺动脉压(45.0±6.8)mm Hg,室缺直径(8.5±2.7)mm,左向右分流11例(78.6%),合并房缺11例(78.6%)全部为左向右分流,房缺直径(3.1±2.2)mm,全部为左向右分流。手术采用全胸骨切开,体外循环时间(66.4±9.1)min,主动脉阻断时间(36.9±7.5)min;输注悬红(1.7±1.4)U、血浆(170.0±150.0)ml;住院费用(44 000±6400)元,住院时间(16.9±5.9)d,ICU 停留(96.6±40.3)h,辅助通气时间(51.0±31.3)h;使用血管活性药物13例(92.9%),延迟关胸1例(7.1%),住院期间VSD残余分流1例(7.1%)。
婴幼儿组:身高(72.8±18.0)cm,体重(8.5±4.7)kg;气促17例(22.1%),膜周部室缺55例(71.4%),嵴下室缺15例(19.5%),干下型室缺5例(6.5%),肺动脉压(39.1±9.2)mm Hg,室缺直径(7.0±2.6)mm,左向右分流 70例(90.9%),合并房缺 22例(28.6%),左向右分流21例(95.5%),全胸骨切开65例(84.4%),微创封堵 12例(15.6%);体外循环时间(62.8±35.8)min,主动脉阻断时间(35.3±21.7)min;输注悬红(1.6±1.5)U、血浆(150.0±140.0)ml;住院费用(41 900±9500)元,住院时间(14.7±6.7)d,ICU停留(62.5±57.7)h,辅助通气时间(29.7±41.4)h;使用血管活性药物33例(42.9%),住院期间VSD残余分流1例(1.3%)。
2.2 单因素分析结果 见表1~3。
表1 两组患儿术前资料比较(±s,例)
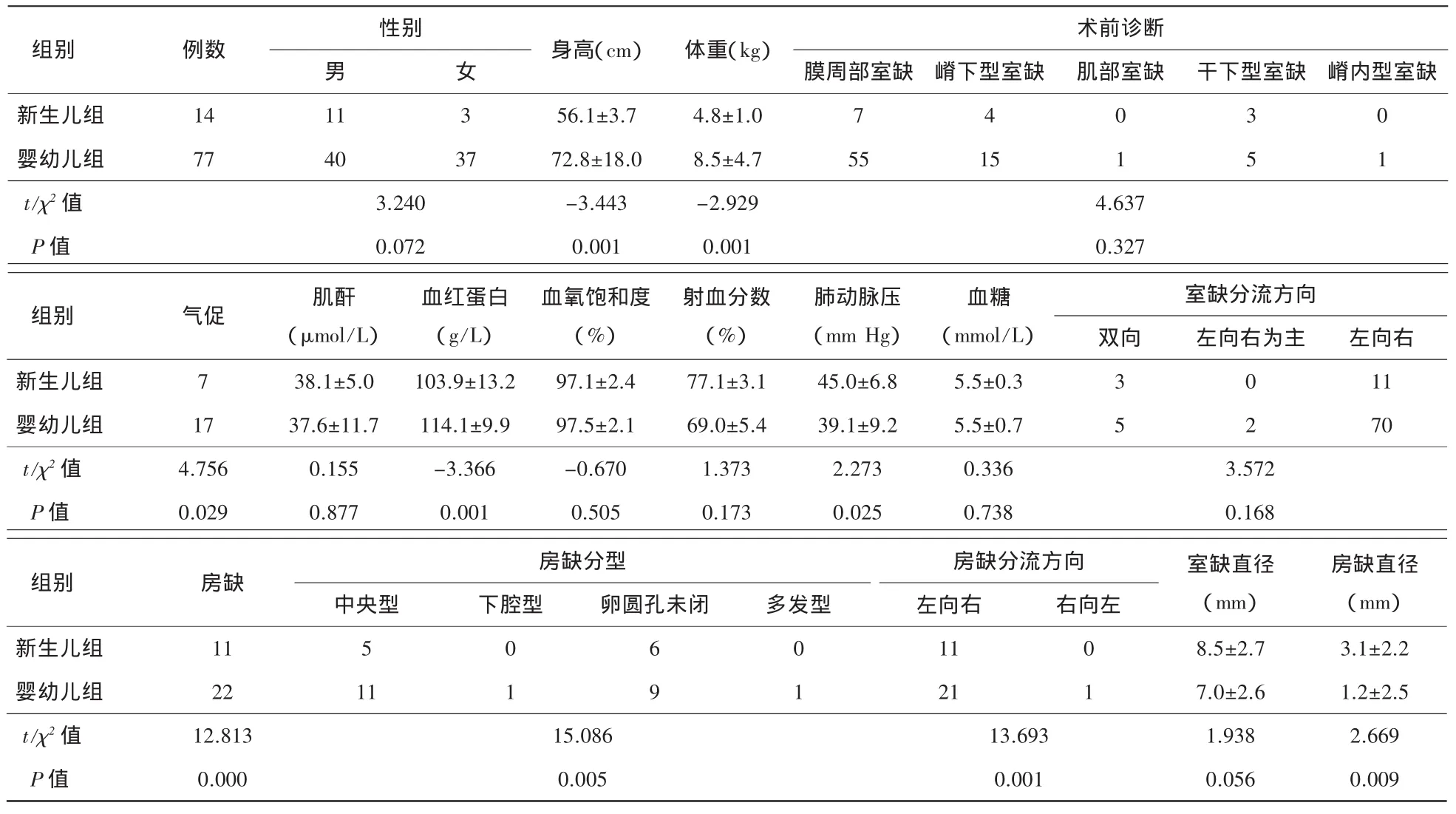
表1 两组患儿术前资料比较(±s,例)
膜周部室缺 嵴下型室缺 肌部室缺 干下型室缺 嵴内型室缺新生儿组 14 11 3 56.1±3.7 4.8±1.0 7 4 0 3 0婴幼儿组 77 40 37 72.8±18.0 8.5±4.7 55 15 1 5 1 t/χ2值 3.240 -3.443 -2.929 4.637 P值 0.072 0.001 0.001 0.327组别 例数 性别 身高(cm) 体重(kg) 术前诊断男女室缺分流方向双向 左向右为主 左向右新生儿组 7 38.1±5.0 103.9±13.2 97.1±2.4 77.1±3.1 45.0±6.8 5.5±0.3 3 0 11婴幼儿组 17 37.6±11.7 114.1±9.9 97.5±2.1 69.0±5.4 39.1±9.2 5.5±0.7 5 2 70 t/χ2值 4.756 0.155 -3.366 -0.670 1.373 2.273 0.336 3.572 P值 0.029 0.877 0.001 0.505 0.173 0.025 0.738 0.168组别 房缺 房缺分型 室缺直径(mm)组别 气促 肌酐(μmol/L)血红蛋白(g/L)血氧饱和度(%)射血分数(%)肺动脉压(mm Hg)血糖(mmol/L)房缺直径(mm)中央型 下腔型 卵圆孔未闭 多发型 右向左新生儿组 11 5 0 6 0 0 8.5±2.7 3.1±2.2婴幼儿组 22 11 1 9 1 1 7.0±2.6 1.2±2.5 t/χ2值 12.813 15.086 1.938 2.669 P值 0.000 0.005 0.056 0.009房缺分流方向左向右11 21 13.693 0.001
3 讨论
3.1 死亡率 两组均无手术死亡,说明无论年龄大小VSD手术的安全性均较高。但文献报道低体重新生儿室缺手术目前的死亡率相对较高,尤其是体重≤1.5 kg者手术的风险显著增加[2]。另外新生儿室缺伴有其他严重畸形者,必要时分期手术仍是提高术后生存率的好办法[3]。
3.2 新生儿室缺的特点及关注点 新生儿期行室缺手术者,往往室缺直径较大,合并房缺的概率更大;肺动脉压偏高,继发气促、喂养困难、生长发育落后较明显,可能反复发作上呼吸道感染,这常常是必须早期手术的原因之一。另外也有文献报道,新生儿期完成室缺矫治手术有利于患儿术后的生长发育;如果婴幼儿期行室缺矫治手术,可能加重患儿以后出现代谢综合征、肥胖及心血管病的风险[4]。因此,除了上述极低体重儿和合并其他严重畸形的室缺以外,目前研究还是主张早期手术矫治。ICU住院时间上,新生儿室缺手术后时间明显长于婴幼儿,这就更加需要加强ICU期间的管理、患儿生命体征的调整和器官功能的支持。
表2 术中两组患儿资料比较(±s,例)
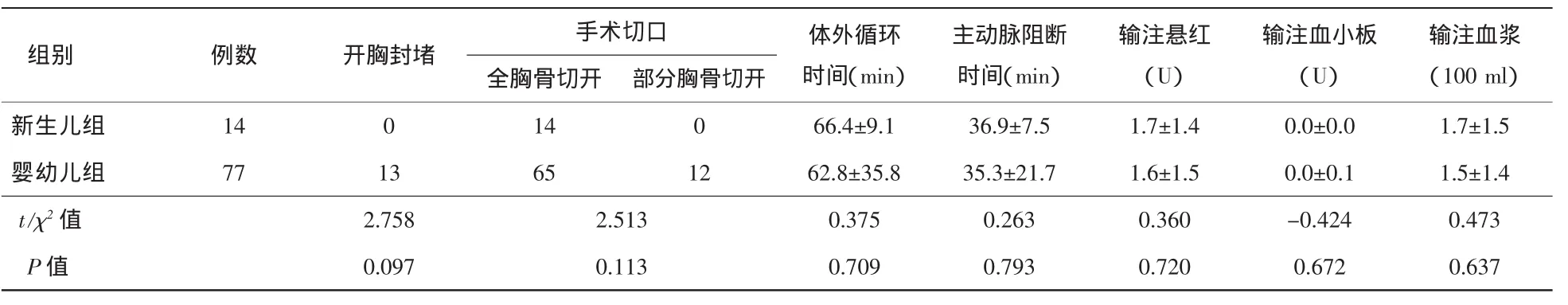
表2 术中两组患儿资料比较(±s,例)
输注血浆(100 ml)全胸骨切开 部分胸骨切开新生儿组 14 0 14 0 66.4±9.1 36.9±7.5 1.7±1.4 0.0±0.0 1.7±1.5婴幼儿组 77 13 65 12 62.8±35.8 35.3±21.7 1.6±1.5 0.0±0.1 1.5±1.4 t/χ2值 2.758 2.513 0.375 0.263 0.360 -0.424 0.473 P值 0.097 0.113 0.709 0.793 0.720 0.672 0.637组别 例数 开胸封堵 手术切口 体外循环时间(min)主动脉阻断时间(min)输注悬红(U)输注血小板(U)
表3 术后两组患儿资料比较(±s,例)
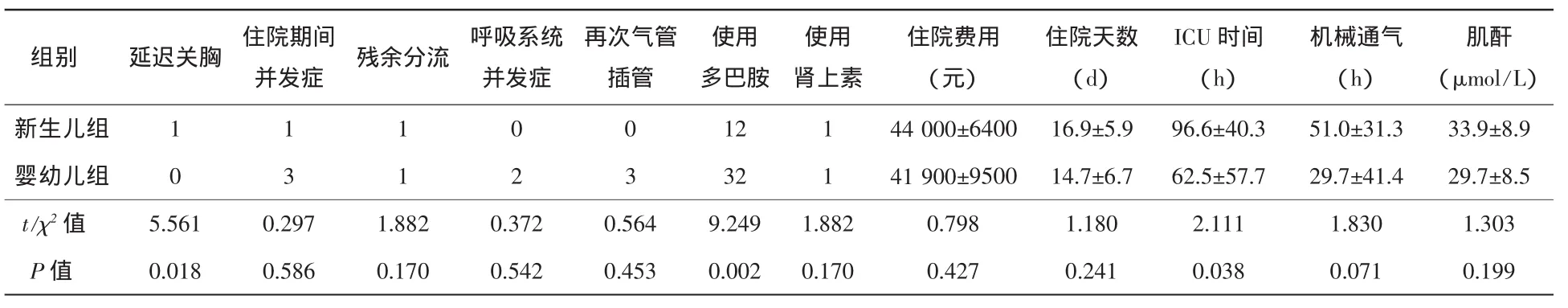
表3 术后两组患儿资料比较(±s,例)
肌酐(μmol/L)新生儿组 1 1 1 0 0 12 1 44 000±6400 16.9±5.9 96.6±40.3 51.0±31.3 33.9±8.9婴幼儿组 0 3 1 2 3 32 1 41 900±9500 14.7±6.7 62.5±57.7 29.7±41.4 29.7±8.5 t/χ2值 5.561 0.297 1.882 0.372 0.564 9.249 1.882 0.798 1.180 2.111 1.830 1.303 P值 0.018 0.586 0.170 0.542 0.453 0.002 0.170 0.427 0.241 0.038 0.071 0.199组别 延迟关胸 住院期间并发症 残余分流 呼吸系统并发症再次气管插管使用多巴胺使用肾上素住院费用(元)住院天数(d)ICU时间(h)机械通气(h)
虽然两组在体外循环时间及主动脉阻断时间上没有统计学差异,但是新生儿室缺手术麻醉诱导时、体外循环开始前及主动脉阻断前,均强调甲强龙的使用,目的是为了加强抗炎作用及更好的心肌保护。文献报道[5],甲强龙常规剂量为30 mg/kg。也有文献报道[6],影响室缺术后恢复的危险因素为总住院时间、ICU住院时间及术后呼吸机使用时间。本组资料统计分析发现,血管活性药物的使用及ICU的住院时间两组比较差异有统计学意义;而呼吸机使用时间、住院费用、住院时间两组比较未见统计学差异,说明在小儿心外科团队成熟的医疗中心完成这类手术是安全的,尤其是积累了大量新生儿术后管理的医疗机构。
3.3 室缺微创封堵术的优势 经胸微创封堵室缺,弥补了婴幼儿经周围血管介入治疗缺乏相应器械的不足,吸收了其微创的优势,具有微创、美观、恢复快的优点,值得广泛推广。但本组资料中未分析新生儿没有进行微创经胸封堵术的原因是此研究的缺陷。相信随着经验的积累、封堵伞小型化等改进措施的进步,经胸微创室缺修补术也同样会更多地在新生儿手术中使用。
由此可见,对于没有愈合倾向或者出生后频发呼吸道感染、生长发育落后、气促的患儿,无疑需要在新生儿期完成室缺修补术。目前的观点认为室缺早期矫治患儿受益大,能避免将来代谢综合征等的发生。对于低体重新生儿室缺手术更需要加强术中心肌保护及ICU管理。随着材料的更新,经周围血管或者微创经胸介入治疗具有更大的优势。因此,年龄小不是影响婴幼儿室缺术后恢复的因素。新生儿期室缺矫治术是安全的,只要注重术中及术后的管理,其术后恢复并不比婴幼儿期手术差。
[1]李宗虓,刘晓程,何国伟,等.先天性多发性室间隔缺损的外科治疗.中国心血管病研究,2010,8:181-183.
[2]Lee H,Cho JY,Kim GJ.Complete Repair of Coarctation of the Aorta and a Ventricular Septal Defect in a 1480 g Low Birth Weight Neonate.Korean J Thorac Cardiovasc Surg,2011,44:183-185.
[3] Shuhaiber J,Shin AY,Gossett JG.Surgical managemen of neonatal atrioventricular septal defect with aortic arch obstruction.Ann Thorac Surg,2013,95:2071-2077.
[4]Correia Martins L,Lourenco R,Cordeiro S,et al.Catch-up growth in term and preterm infants after surgical closure of ventricular septal defect in the first year of life.Eur J Pediatr,2015 Dec 9.[Epub ahead of print]
[5]Keski-Nisula J,Suominen PK,Olkkola KT,et al.Effect of timing and route of methylprednisolone administration during pediatric cardiac surgical procedures.Ann Thorac Surg,2015,99:180-185.
[6] Castro-Rodríguez CO,Rodríguez-Hernández L,Estrada-Loza MJ,et al.Prognostic factors associated with postoperative morbidity in children with isolated ventricular septal defect.Rev Med Inst Mex Seguro Soc,2015,53:S324-335.
A comparative study on recovery after operation in neonates and infants with ventricular septal defect
CHEN Jian*,LIU Jian-shi.*Department of Cardiothoracic Surgery,Binhai New Area dagang Hospital of Tianjin,Tianjin 300270,China
Objective To investigate the safety of ventricular septal defect repair in neonates by comparing with the condition of infant.Methods The data of 91cases whose age under 6 years with congenital heart disease,ventricular septal defect undergoing surgury from October 2010 to February 2012 in Tianjin Thoracic Hospital were retrospective analyzed.91 patients were divided into two groups,neonatal group 14 cases(15.4%)and infant group 77 cases(84.6%),age(12 days to 6 years old).Results There was no operative mortality and wound infection in the two groups.In newborn group:Panting 7 cases(50%),pulmonary artery pressure(45.0±6.8)mm Hg,complicated with atrial septal defect 11 cases(78.6%),all the ASD shunt direction were left to right,ASD diameter(3.1±2.2)mm,layed sternal closure 1 case(7.1%),use of vasoactive drugs 12 cases(85.7%)and the time staining in ICU(96.6±40.3)h.Infant group:Panting 17 cases(22.1%),pulmonary artery pressure(39.1±9.2)mm Hg,complicated with atrial septal defect 22 cases(28.6%),ASD shunt direction from right to left 1 case,ASD diameter(1.2±2.5)mm,layed sternal closure 0 case,use of vasoactive drugs 32 cases(41.6%)and the time staining in ICU(62.5±57.7)h.There were statistically significant(P<0.05).But there were no statistical difference between the two groups in hospital stay,hospital costs,mechanical ventilation time,respiratory system,and other complications,infusion of blood products,time of CPB and blocking aorta(P>0.05).Conclusion It is safe to accept surgery in the neonatal period.Recovery after surgery in neonatal period is not worse than that of infants and young children.But it must pay more attention to the management from surgery and post-operative.
Ventricular septal defect; Neonate; Postoperative recovery
LIU Jian-shi,E-mail:jianshiliu@aliyun.com
300270 天津市,天津医科大学研究生院,天津市滨海新区大港医院胸心外科(陈健);天津市胸科医院心外科(刘建实)
刘建实,E-mail:jianshiliu@aliyun.com
10.3969/j.issn.1672-5301.2016.05.018
R654.2
A
1672-5301(2016)05-0454-04
2016-02-03)
