31例急诊心脏瓣膜置换术的临床体会
2016-09-11王广阔李伦明蔡丽霞张志刚邓毅权成祥军梁湘源
王广阔 李伦明 蔡丽霞 张志刚 邓毅权 成祥军 梁湘源
临床研究
31例急诊心脏瓣膜置换术的临床体会
王广阔 李伦明 蔡丽霞 张志刚 邓毅权 成祥军 梁湘源
目的 总结重症心脏瓣膜病急诊外科治疗的临床经验。方法 我院自2008年1月至2015年12月对31例重症心脏瓣膜病患者急诊施行心脏瓣膜置换术,男性18例,女性13例,年龄19~61(46.2±4.1)岁,体重 38.5~62.7(48.7±4.2)kg,病程 15 d 至 6 个月,平均(30.2±7.2)d。其中感染性心内膜炎 15 例、二尖瓣重度狭窄7例、主动脉瓣重度狭窄6例、二尖瓣腱索急性断裂3例。结果 全组无手术死亡。术后2例出现低心排综合征,2例出现肾功能不全,经积极有效治疗后均痊愈出院。结论 符合手术指征的重症心脏瓣膜病患者急诊行心脏手术能够挽救患者生命,同时围术期需注意肾脏、肺脏等器官功能保护。
急诊; 瓣膜置换术; 手术
危重心脏瓣膜病患者当发生急性心肺功能障碍时,内科治疗往往难以奏效,并预计可能在短期内发生严重并发症甚至死亡,急诊外科手术是挽救患者的有效方法,但手术风险也相对较高。本研究总结了2008年1月至2015年12月对31例危重瓣膜病患者实施急诊外科手术的治疗经验,现报道如下。
1 资料与方法
1.1 一般资料 本组患者31例,其中男性18例、女性 13 例,年龄 19~61(46.2±4.1)岁,体重 38.5~62.7(48.7±4.2)kg,病程 15 d 至 6 个月,平均(30.2±7.2)d。术前经心脏彩超确诊感染性心内膜炎15例(48.39%),二尖瓣重度狭窄7例(22.58%),主动脉瓣重度狭窄6例(19.35%),二尖瓣腱索急性断裂3例(9.68%)。心功能(NYHA)Ⅲ级14例(45.16%),Ⅳ级17例(54.84%)。具有明显临床症状者27例(87.10%),双下肢水肿16例(51.61%)。X线胸片:心胸比率 0.52~0.81(0.52±0.17)。彩超:左室射血分数(LVEF)0.31~0.57(0.44±0.19);左心室舒张末径(LVED)48.5~79.2(64.21±11.27)mm;短轴缩短率(FS)0.21~0.26(0.22±0.02)。心电图:心房颤动 22例(70.97%),其中伴快速心室反应15例(48.39%)。入院后经内科保守治疗病情难于控制,于入院后8~24 h急诊手术。
感染性心内膜炎15例患者中,彩超证实三尖瓣感染4例(既往均有静脉毒品接触史),二尖瓣感染7例,主动脉瓣感染3例,二尖瓣及主动脉瓣联合感染1例。全组均可见单一赘生物形成,大小2.12~4.32(2.56±0.98)cm。实验室检查:血培养阳性5例(33.33%),血沉增快9例(60.0%),C反应蛋白增高 7例(46.67%),白细胞增高 13例(86.67%),贫血8例(53.33%)。
二尖瓣重度狭窄7例患者中,彩超示二尖瓣瓣口面积 0.4~0.8(0.51±0.12)cm2,左心房内径 55~108(72.21±10.41)mm。合并左房血栓 3例(42.86%),合并三尖瓣关闭不全7例,合并脑梗死1例(14.29%),合并肾功能不全1例(14.29%)。
主动脉瓣狭窄6例,彩超示瓣口面积0.5~0.7(0.51±0.08)cm2,左室内径 51.2~79.2(55.41±10.23)mm,左室壁及室间隔增厚。其中合并三尖瓣关闭不全1例(16.67%),合并高血压1例(16.67%)。
二尖瓣腱索急性断裂3例,彩超示二尖瓣腱索断裂;瓣膜返流面积分别为10.8 cm2、12.5 cm2和9.7 cm2。患者均有咳大量粉红色泡沫痰、肺水肿表现,心功能均为Ⅳ级。经抗心衰治疗难以控制,心功能进行性下降。
1.2 手术方法 全组病例均采用气管插管、静脉复合麻醉,体外循环辅助下中低温心内直视手术。经主动脉根部或左右冠状动脉口灌注冷含血心肌保护液,心脏表面置冰局部降温。感染性心内膜炎三尖瓣病变者行右房切口;二尖瓣病变者行右房-房间隔入路;单纯主动脉瓣病变者体外循环置心房管,行主动脉根部切口;主动脉瓣合并二尖瓣或三尖瓣病变者,联合主动脉根部、右房及房间隔手术入路。术中彻底清除赘生物、感染灶、钙化灶、破坏的瓣膜及邻近组织,合并血栓者一并清除血栓,冰盐水反复冲洗心腔,感染性心内膜炎同时予1%碘伏稀释液反复冲洗心腔。其中行二尖瓣置换术17例、主动脉瓣置换术9例、三尖瓣置换术4例、二尖瓣加主动脉瓣置换术1例。瓣膜置换同期行三尖瓣成形术13例,同期行左房折叠2例。术中体外循环75~182(126.5±32.7)min,主动脉阻断 47~148(84.4±23.9)min。开放后3例心内除颤一次后复跳,余均自动复跳。术后视病情给予多巴胺、多巴酚丁胺、肾上腺素等血管活性药物,感染性心内膜炎给予抗生素治疗4~6周。
1.3 观察指标
1.3.1 一般指标 比较手术前、术后10 d心率(HR)、血压(BP)、血氧饱和度(SpO2)变化,以及手术后10 d患者胸闷、心悸、气促及下肢水肿症状改善情况。
1.3.2 心功能指标 比较术前、术后10 d及术后3个月的心功能NYHA分级、LVED、FS、LVEF。
1.4 统计学方法 应用SPSS 16.0统计软件进行统计分析。计量资料以±s表示,两组间比较使用配对样本t检验;计数资料两组间比较使用χ2检验;两组间率的比较使用u检验。P<0.05为差异有统计学意义。
2 结果
全组无手术死亡。术后2例出现低心排综合症,其中1例经主动脉内球囊反搏术(IABP)及血管活性药物治疗后顺利恢复;2例出现肾功能不全,其中1例术前合并肾功能不全,均行连续性肾脏替代治疗(CRRT)后康复。术后呼吸机辅助时间18~42(32.5±4.7)h,入住 ICU 时间 48~96(67.5±12.5)h。全组病例经积极有效的治疗后均痊愈出院,术后住院 14~27(20.5±5.2)d。
术后10 d心功能NYHA分级Ⅰ级19例(61.29%)、Ⅱ级11例(35.48%)、Ⅲ级 1例(3.23%);术后3个月NYHA分级Ⅰ级25例(80.65%)、Ⅱ级5例(16.13%)、Ⅲ级1例(3.23%),较术前明显改善(P<0.05)。术后生命征、临床症状及心脏功能均较前明显改善(见表1~3)。术后随访3个月至2年,未发生相关并发症。
表1 术前、术后10 d心率、血压比较(±s)
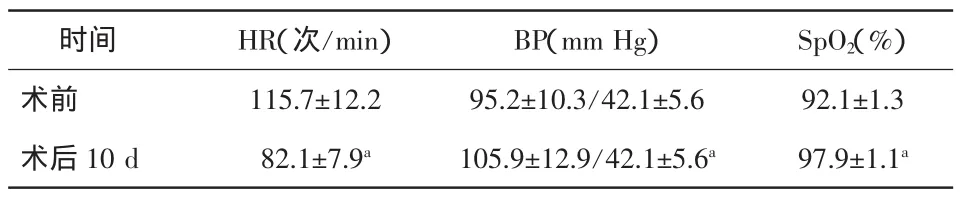
表1 术前、术后10 d心率、血压比较(±s)
注:HR:心率;BP:血压;SpO2:血氧饱和度。与术前比较,aP<0.05
时间HR(次/min)BP(mm Hg)SpO2(%)术前 115.7±12.2 95.2±10.3/42.1±5.6 92.1±1.3术后 10 d 82.1±7.9a105.9±12.9/42.1±5.6a97.9±1.1a

表2 术前、术后10 d临床症状比较[例数及百分率(%)]
表3 术前、术后10 d及术后3个月心功能参数比较(±s)

表3 术前、术后10 d及术后3个月心功能参数比较(±s)
注:LEVD:左心室舒张末径;FS:短轴缩短率;LVEF:左心室射血分数。与术前比较,aP<0.05
时间 LEVD(mm) FS(%) LVEF(%)术前 64.2±11.3 22.1±2.3 44.4±19.1术后 10 d 62.5±9.2 25.8±1.9a50.1±15.6a术后 3 个月 52.4±7.3a26.5±3.7a55.3±10.8a
3 讨论
3.1 急性瓣膜功能障碍原因分析 各种原因导致心脏瓣膜急性严重受损或者原有重症瓣膜病病情急剧加重而导致心脏功能急性恶化、严重呼吸循环衰竭,经药物治疗难以控制,短时间内即可危及生命,统称为急性瓣膜功能障碍[1]。急性心脏瓣膜手术是针对这类疾病的紧急治疗措施,目的在于解除瓣膜功能障碍,极力挽救患者生命。常见原因包括风湿性心脏瓣膜病急性加重、感染性心内膜炎导致瓣膜急性毁损、老年退行性变、缺血性心脏病、外伤和医源性瓣膜损伤或血栓导致急性功能障碍等。本组病例中感染性心内膜炎导致急性瓣膜功能障碍15例(48.39%),其中4例(12.90%)为右心感染性心内膜炎,单纯右心系统感染比较少见,而静脉吸毒是其主要原因[2],本组病例中4例均有静脉毒品接触史;风湿导致二尖瓣或主动脉瓣功能障碍11例(35.48%),老年退行性变2例(6.45%)。
3.2 急诊手术时机选择 瓣膜功能障碍依据症状、体征及心脏彩超多可确诊。对于经胸彩超难以诊断病例,食管超声是可行的确诊手段。一旦出现心脏功能急性下降,药物难于纠治,则手术是挽救患者生命的首选方法。但是,急诊手术、心脏功能严重不全、重度瓣膜病等是手术死亡的高危因素[3],故掌握手术时机是本病治疗的关键。与传统观点不同,近年来多数学者普遍认为心力衰竭或感染难以控制是急诊手术指征[4,5]。复习相关文献及结合临床资料,我们认为以下几种情况应考虑急诊手术:①急性瓣膜功能障碍导致心力衰竭,药物不能控制且心脏功能进行性降低,如急性腱索断裂。②原有基础瓣膜病基础上出现急性加重,保守治疗难以控制;或者原有基础瓣膜病变估计近期死亡,如二尖瓣或主动脉瓣狭窄伴急性心力衰竭。③感染性心内膜炎虽用足量抗生素,但感染症状仍不能控制,出现败血症。④反复发生栓塞性疾病,或出现严重心律失常、心脏传导阻滞。⑤血栓或赘生物脱落可能性大,可能发生严重的体循环或肺循环栓塞。出现以上情况,急诊手术是取得良好疗效的首选方法,否则可能因错过手术时机而延误病情,甚至导致患者死亡。
3.3 手术注意事项 手术治疗的目的是纠正血流动力学紊乱,修复或置换受损的瓣膜,纠正心内畸形,保证血流动力学稳定及有效的组织灌注,挽救患者生命。手术时应注意:①麻醉力争平稳迅速,保证供氧及循环相对稳定。②麻醉后立即开胸,迅速建立体外循环,对药物处理难于稳定者也应果断开胸实施手术。本组4例(12.90%)患者麻醉后出现血压下降,果断开胸建立体外循环,术中实施瓣膜置换术,停机顺利,术后恢复良好。③多采用简便有效的术式,瓣膜病损严重,难于修复或者预计修复效果不满意时,应果断采取瓣膜置换术,本组病例均实施瓣膜置换术。④手术动作要轻柔、准确,术中注意心肌保护。对于感染性心内膜炎赘生物形成或血栓形成患者,阻断前尽量避免搬动心脏,防止血栓或赘生物脱落。感染性心内膜炎病例术中应仔细清理感染灶及赘生物,应用1%碘伏反复冲洗心腔,达到彻底清除感染灶的目的。对于瓣膜严重钙化患者,应仔细清除钙化灶,同时避免损伤周围组织或神经而引起并发症。由于感染或钙化等原因,瓣膜均有不同程度水肿,为防止术后瓣周漏发生,本组病例均采用双针带垫片间断褥式缝合法。对于瓣环损毁严重者,需先自体心包瓣环成形,然后再行瓣膜置换术。本组病例中4例因毒品接触史导致右心系统感染,术中因赘生物大、瓣膜损毁严重难于修复,均行三尖瓣置换术。
3.4 围手术期处理 由于术前病情急剧变化,病情危重且多伴有呼吸、循环、肾脏等其他器官系统并发症,加之急诊手术创伤,故积极的术前准备、良好的术中操作、严密的术后处理是保障成功的关键。结合临床资料及相关文献,我们认为以下几点应特别注意:①内环境平衡。电解质及酸碱平衡是机体代谢的前提条件。重症瓣膜病患者因血流动力学不稳定或长期使用利尿剂等均可导致电解质及酸碱失衡,故术前、术后均需保证机体水电解质酸碱平衡。术后即需及时补充钾、钙、镁等,定时复查血生化。出现酸中毒时在积极治疗病因的同时需及时纠正酸中毒,保证组织的氧供。②循环稳定。长期病变、急诊手术创伤等因素,术后可能出现心脏功能进一步下降,故术后早期即需改善心脏功能、纠治心律失常及维持血流动力学稳定。当药物治疗不能纠正低心排时,需及早应用心脏辅助装置(IABP、ECMO等)。本组2例术后出现低心排综合征,其中1例因大剂量血管活性药物难以纠治,使用IABP后得到纠治,顺利脱机。③术后肾功能保护。急诊心脏瓣膜手术患者术前心功能差,部分患者存在低血压过程,加之体外循环损伤,术后易出现肾功能不全。故术前应充分评估、术中术后注意肾功能保护,密切关注尿量及肾功能变化,避免使用有肾毒性的药物,一旦出现肾功能不全,应及早应用连续性肾脏替代治疗(CRRT)。本组2例(6.45%)术后出现肾功能不全,其中1例术前肾功能已受损,术后2例行CRRT治疗后康复。④术后呼吸道管理。因术前合并左心功能不全、肺水肿,术中体外循环肺损伤,术后容易出现急性呼吸窘迫综合征(ARDS)。治疗上一方面需应用正性肌力药物改善心脏功能,注意补充胶体同时加强水分排出以减轻肺水肿;另一方面需适当延长呼吸机使用时间,呼气末正压通气等。加强排痰、拍背,必要时可行气管切开。本组病例均于术后18~42 h顺利脱离呼吸机,全组无气管切开。⑤术后营养支持及抗生素应用。感染性心内膜炎患者应根据血培养选用敏感抗生素,一般抗感染4~6周。对于不能口服或进食不足的患者,应置胃管注入足量营养液,或采用胃管营养加静脉营养方法,给予足够的能量,以保证机体正常代谢。
综上所述,急诊手术是治疗危重瓣膜病的有效手段[6]。由于急诊手术的仓促性及复杂多变性,导致手术死亡率较高[7]。如果能对患者进行充分的术前评估,正确把握手术适应证及时机,运用合理的手术方式和严密的围术期处理,那么危重瓣膜病患者仍然能取得较好的疗效。由于本组病例数较少,经验总结难免存在不足,需要在以后的工作中进一步完善。
[1]马黎明,褚衍林,乔衍礼,等.急诊心脏瓣膜替换25例报告.心肺血管病杂志,2010,29:15-17.
[2]刘兴荣,张超纪,刘剑州,等.单纯累及右心系统的感染性心内膜炎的外科治疗.中国心血管病研究,2014,12:316-319.
[3]修宗谊,谷天祥,章志伟,等.再次人工瓣膜置换69例临床分析.中国心血管病研究,2015,13:607-609.
[4]陈锁成,丁国文,王黎铭,等.外科治疗感染性心内膜炎.中国心血管病研究,2008,6:609-611.
[5]Sasaki Y,Suehiro S,Shibata T,et al.Early surgery for active infective endocarditis.Thorac Cardiovasc Surg,2000,48:568-573.
[6]Plicht B,Janosi RA,Buck T,et al.Infective endocarditis as cardiovascular emergency.Internist(Berl),2010,51:987-994.
[7]李伟,朱宪明,李淑珍,等.心脏瓣膜手术风险预测方法的研究进展.中国心血管病研究,2015,13:778-781.
Clinical experience of urgent heart valve replacement operation in 31 patients
WANG Guang-kuo,LI Lun-ming,CAI Li-xia,et al.Department of Cardiac Surgery,Central Hospital of Jiangmen,Jiangmen 529000,China
Objective To review the experience of urgent heart valve replacement operation.Methods 31 patients underwent urgent heart valve replacement operation from January 2008 to December 2015,18 males and 13 females,aged from 19 to 61(46.2±4.1)years,the weight ranged from 38.5 to 62.7 (48.7±4.2)kg,the course of the disease from 15 d to 6 months(30.2±7.2)d.15 patients had infectious endocarditis,7 patients had severe mitral stenosis,6 patients had severe aortic stenosis,3 patients had rupture of chordae of mitral valve.Results There were no operative deaths.There were 2 cases of patients with low cardiac output syndrome and 2 patients with acute renal failure.All patients were clinical cured.Conclusion The patients with severe valvular heart disease should accept the urgent valve replacement if they fit the operation indication,and the protection of lung and kidney should be noticed.
Emergency; Heart valve replacement operation; Surgery
WANG Guang-kuo,E-mail:77983441@qq.com
529000 广东省江门市,江门市中心医院心血管外科
王广阔,E-mail:77983441@qq.com
10.3969/j.issn.1672-5301.2016.09.014
R654.2
B
1672-5301(2016)09-0818-04
2016-04-06)
