不同评分系统早期预测急性胰腺炎病情严重程度的比较研究
2016-09-07刘占举云南省第三人民医院消化内科云南昆明6500上海市第十人民医院消化内科上海00070
杨 涓 郑 盛▲ 张 帆 刘占举.云南省第三人民医院消化内科,云南昆明 6500;.上海市第十人民医院消化内科,上海 00070
不同评分系统早期预测急性胰腺炎病情严重程度的比较研究
杨涓1郑盛1▲张帆1刘占举2
1.云南省第三人民医院消化内科,云南昆明650011;2.上海市第十人民医院消化内科,上海200070
目的比较胰腺炎床旁严重度指数(BISAP)评分、CT评分(CTSI)、Ranson评分以及全身炎症反应综合征(SIRS)评分4种评分系统早期预测急性胰腺炎(AP)病情严重程度、局部并发症、器官衰竭以及出现死亡结局的能力。方法 回顾性分析2013年6月~2015年6月上海市第十人民医院收治的1290例AP患者的各项临床资料,使用BISAP、Ranson、CTSI以及SIRS评分系统对所有AP患者进行评分,通过受试者工作特征曲线(ROC)分析比较4种评分系统预测AP病情严重程度、局部并发症、器官衰竭以及临床死亡结局的能力。结果 1290例AP患者中,轻症急性胰腺炎(MAP)680例,中度重症胰腺炎(MSAP)410例,重症急性胰腺炎(SAP)200例,出现并发症包括SIRS 330例,胸腔积液300例,胰腺包裹性坏死90例,假性囊肿80例,持续性器官衰竭14例,死亡11例。BISAP、Ranson、SIRS以及CTSI4种评分在预测SAP时的ROC曲线下面积(AUC)分别为0.905(P=0.000,95%CI:0.845~0.965)、0.938(P=0.000,95%CI:0.891~0.986)、0.812(P=0.000,95%CI:0.691~0.932)、0.834(P=0.000,95%CI:0.726~0.942),组间比较差异无统计学意义(P>0.05);在预测局部并发症时AUC分别为0.874(P=0.000,95%CI:0.808~0.940)、0.726(P=0.000,95%CI:0.619~0.833)、0.668(P=0.000,95%CI:0.557~0.778)、0.848(P=0.000,95%CI:0.767~0.929),组间比较仅BISAP、Ranson与SIRS之间AUC差异有统计学意义(P<0.05);在预测器官衰竭时分别为AUC分别为0.904(P=0.000,95%CI:0.838~0.976)、0.917(P=0.000,95%CI:0.856~0.978)、0.758(P=0.002,95%CI:0.618~0.897)、0.849(P=0.000,95%CI:0.734~0.965),组间比较Ranson、SIRS的AUC差异有统计学意义(P<0.05);在预测死亡时AUC分别为0.680、0.880、0.824、0.827,4种评分系统组间比较差异均无统计学意义(P>0.05)。结论BISAP、Ranson、SIRS、CTSI4种评分系统对预测SAP均具有较好的准确性,且能力相似;BISAP、Ranson、CTSI预测局部并发症和器官衰竭的能力相似,优于SIRS;4种评分预测临床死亡的能力无明显差异。
急性胰腺炎;评分系统;预后
目前临床常见的评估急性胰腺炎(acute pancreatitis,AP)严重程度的评分系统较多,其中较为常见的包括有急性生理与慢性健康评分(acutephysiology and chronic health evaluationⅡ,APACHEⅡ),Ranson评分,胰腺炎床旁严重度指数(beside index of severity in acute pancreatitis,BISAP)评分,CT评分 (CT severity index,CTSI),全身炎症反应综合征(systemic inflammatory response syndrome,SIRS)评分等[1]。这些评分系统旨在对AP患者的病情严重严重程度进行预测,同时也兼顾了对器官功能障碍以及死亡等临床结局的评价。事实上,在实际的临床应用中我们发现上述的各种评分系统各有利弊。本研究按照新亚特兰大分级(2012)对AP重新定义和分级,并采用BISAP、Ranson、CTIS、SIRS等4种评分系统对AP的严重程度、局部并发症、器官衰竭和临床死亡等预测能力进行比较,以评估这4种常用的评分系统在AP中早期预测疾病严重程度的能力和准确性。
1 资料与方法
1.1一般资料
选择2013年6月~2015年6月上海市第十人民医院消化内科收治的各项临床资料完整的AP患者,所有患者入院后均常规完善了评分系统所需的各项检查。所有入选的AP患者的诊断均符合2012美国亚特兰大急性胰腺炎诊断和分级标准[2];并排除AP患者中住院不足48 h、妊娠、年龄<18岁临床检查资料不完整、无法完成4种评分的患者。
1.2方法
记录所有入选AP患者的一般资料包括年龄、性别、出入院时间、住院天数等;同时记录所有AP患者入院后的症状、各项生命体征和腹部体征,以及各项实验室检查结果如:白细胞(WBC)计数、中性粒细胞比例、血细胞比容、血清肌酐、血清尿素氮(BUN)、超敏C反应蛋白、血沉、血清电解质、血糖、降钙素原以及动脉血气分析结果等,记录所有患者的胸腹部CT等影像学检查结果。所有患者上述指标选取的数据为当日最大异常值。所有AP患者入院24 h内计算SIRS、BISAP两种评分,入院48 h内计算Ranson评分。所有患者在入院48 h内至少完成1次及以上胸腹部增强CT,所有CT检查结果均由两名医学影像科专业医师阅片并出具统一的报告。所有患者在入院48~72 h内评估、计算出CTSI评分。
BISAP评分:下面的5项指标,24 h内出现1项记1分,总分0~5分。意识状态不佳;精神神经状态出现异常;血清尿素氮>25mg/dL;年龄>60岁;出现SIRS;合并胸腔积液。SIRS评分:下面4项指标,每出现1项记1分,总分0~4分,评分超过2分诊断为SIRS。心率>90次/min;呼吸>20次/min,或二氧化碳分压<32mmHg (1 mmHg=0.133 kPa);体温:>38℃或<36℃;WBC:>12×109/L或<4×109/L或幼稚中性粒细胞>10%。CTSI标准参照:CTSI评分=CT评分+坏死评分,总分0~10分。CT评分,A级:正常的胰腺,0分;B级:胰腺实质改变,包括局部或弥漫的胰腺腺体增大,1分;C级:胰腺实质及周围出现炎症改变,胰周有轻度渗出,2分;D级:除C级的影像学表现外,胰周渗出显著,胰腺实质内或胰周出现单个液体积聚,3分;E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死,出现胰腺脓肿,4分;坏死评分:无坏死0分;1/3胰腺坏死2分;1/2胰腺坏死4分;>1/2胰腺坏死6分。Ranson评分标准,共计11项指标,各指标每项计1分,总分0~11分。其中包括入院时的5项临床指标[年龄、血糖、谷草转氨酶(AST)、乳酸脱氢酶(LDH)、WBC]和48 h的6项指标[血钙、血氧分压(PaO2)、碱缺乏、BUN、血细胞比容、体液丢失量]:①非胆源性:年龄>55岁;血细胞比容下降>10%;WBC>16×109/L;BUN上升>1.8 mmol/L;血糖>11.1 mmol/L;血钙<2 mmol/L;AST>250 U/L;PaO2<7.98 kPa(60mmHg);LDH>350 U/L;碱缺乏>4mmol/L;体液丢失量>6 L。②胆源性:年龄>70岁;血细胞比容下降>10%;WBC>16×109/L;BUN上升>0.72mmol/L;血糖>11.1mmol/L;血钙<2mmol/L;AST>250U/L;PaO2<7.98 kPa(60mmHg);LDH>400U/L;碱缺乏>5 mmol/L;体液丢失量>6 L。
1.3统计学方法
采用SPSS 18.0统计软件进行统计学处理。正态分布计量资料以均数±标准差(±s)表示,多组间比较采用方差分析。非正态分布的计量资料用中位数(M)及四分位数间距(Q)或四分位数(P25,P75)表示,采用KruskalWallis秩和检验。计数资料以率表示,采用χ2检验。为评估各个评分系统的预测能力,采用受试者工作特征(receiver operating characteristic curve,ROC曲线)的曲线下面积(area under roc curve,AUC)评价四种评分系统评估AP病情严重程度、死亡等的能力和准确性。应用Z检验比较AUC是否存在差异。以P<0.05为差异有统计学意义。
2 结果
2.1一般情况
纳入本研究的1290例AP患者中,男760例(58.9%),女530例(40.3%),平均年龄(57.0±17.3)岁,通过对病情的评估,其中轻症急性胰腺炎(MAP)680例,中度重症胰腺炎(MSAP)410例,重症急性胰腺炎(SAP)200例。出现的并发症包括SIRS 330例,胸腔积液300例,胰腺包裹性坏死90例,假性囊肿80例,持续性器官衰竭14例,死亡11例。
2.24种评分系统分值在MAP、MSAP、SAP组的分布比较
BISAP、Ranson、CTSI、SIRS 4种评分的分值在MAP、MSAP、SAP的分布差异有高度统计学意义(P<0.01)。见表1。

表1 4种评分系统分值在MAP、MSAP、SAP的分布比较[分,Q(P25,P75)]
2.34种评分系统对AP病情严重程度、局部并发症、器官衰竭以及临床死亡的预测价值
BISAP、Ranson、CTSI以及SIRS 4种评分系统评估SAP的AUC分别为0.905、0.938、0.812、0.834,4种评分系统预测SAP的AUC均>0.5(一般认为AUC>0.5为差异有统计学意义)(图1),故考虑这4种评分系统均可较好的预测SAP。此外4种评分系统AUC之间两两采用Z检验进行比较,结果显示差异无统计学意义(P>0.05),提示4种评分系统用于预测SAP的评价效能相似,预测能力相仿。4种评分系统预测局部并发症AUC分别为:0.874、0.726、0.848、0.668(图2),4种评分系统均可较好的预测并发症的出现。预测局部并发症时BISAP的AUC值最大,但Z检验显示BISAP、CTSI 2种评分系统的AUC与Ranson、SIRS评分的AUC比较差异有统计学意义(P<0.05),提示BISAP、CTSI 2种评分系统预测局部并发症的效能强于另外2种评分系统。4种评分系统预测器官衰竭时AUC值分别为0.904、0.917、0.849、0.758(图3)。AUC两两比较时,仅Ranson、SIRS评分的AUC差异有统计学意义(P<0.05),也提示了BISAP、Ranson、CTSI 3种评分系统在预测器官衰竭时预测能力和准确性均较高,但SIRS评分不如Ranson评分预测器官衰竭的能力显著。4种评分系统预测死亡结局时AUC分别为0.680、0.880、0.824、0.827,提示4种评分系统均可较好地预测死亡结局,但Z检验显示4种评分系统组间比较差异无统计学意义(P>0.05),提示4种评价系统用于预测死亡结局的评价效能相似,预测能力相仿。4种评分对SAP、局部并发症、器官衰竭的AUC、95%CI、诊断临界值、约登指数、敏感度、特异度具体见表2。
3 讨论
AP是临床中常见的急重症疾病之一,如何在早期对AP的病情严重程度及可能出现的预后进行评估有助于临床医师制订准确的治疗方案,合理应用医疗资源,积极纠正患者的严重病情,改善患者的预后,也可以有效的降低临床死亡率。近年来,已有多种评分标准被推出,并应用于预测AP的病情严重程度、可能出现的并发症以及临床预后。但这些评分标准选择的指标不同,对AP的评估侧重点也不同,在临床实际应用汇总都存在某些方面的不足[3]。APACHEⅡ多年来在临床研究中应用较为广泛,它能较为全面地收集临床指标,从而对病情作出较为准确的判定,但是它纳入的指标项目多,时间长,部分指标非临床常规进行检测,且其结果对于AP是非特异性的,因而APACHEⅡ往往被用于科研中,在实际临床工作应用非常局限。目前对于AP,公认的预测结果较为准确,使用较为简单、临床应用较为广泛的评分系统主要是Ranson、BISAP、SIRS评分及CTSI等。
Ranson评分系统创立之初,主要用于由于酒精性急性胰腺炎患者病情的评估。经过了40多年的临床研究和应用,Ranson评分系统对于AP的病情严重程度评估的有效性和准确性都已经得到证实和认可[4]。我国有关AP的各种诊治指南中也都提出Ranson评分≥3分可以作为SAP的诊断标准之一。在临床应用中,Ranson评分系统也存在着一定的不足,其部分指标需要在入院48 h后获取,进而导致Ranson评分需要入院48 h后才可以得出评分结果。AP特别是SAP,其病情进展较快,SAP往往在48 h内已经出现急性呼吸窘迫综合征,因此Ranson评分系统对早期预测AP病情严重程度和并发症方面存在着一定的局限性。此外,Ranson评分系统中如液体丧失这一指标在实际临床应用中较为困难,特别是基层医疗机构往往无法准确获取该数据,也影响了Ranson评分的准确性。然而,尽管Ranson评分系统存在着部分不足之处,通过本研究的结果,也显示Ranson评分较其他评分在评估AP的病情严重程度、合并的器官衰竭均有最大的AUC,也证实了Ranson评分系统可较为准确地预测AP患者的病情严重程度、可能出现的器官衰竭。通过AUC的比较,Ranson评分系统对AP器官衰竭的预测能力较SIRS评分尤为显著。本研究中,Ranson评分预测AP患者出现SAP、局部并发症、器官衰竭、死亡的最佳临界阈值分别为2、3、2、4分。其中Ranson评分预测SAP的最佳阈值较低。既往研究结果多显示该阈值为3分,这可能是因为既往研究一般将AP分为MAP和SAP两类,而最新的亚特兰大分级对AP重新做了MAP、MSAP和SAP的分类及定义,这也是Ranson评分的评估阈值发生变化的原因。但这些并不影响Ranson评分对AP的评估价值。今后的临床研究和工作中,需要进一步扩大样本量去明确其对AP患者的预后以及病情严重程度的预测价值。
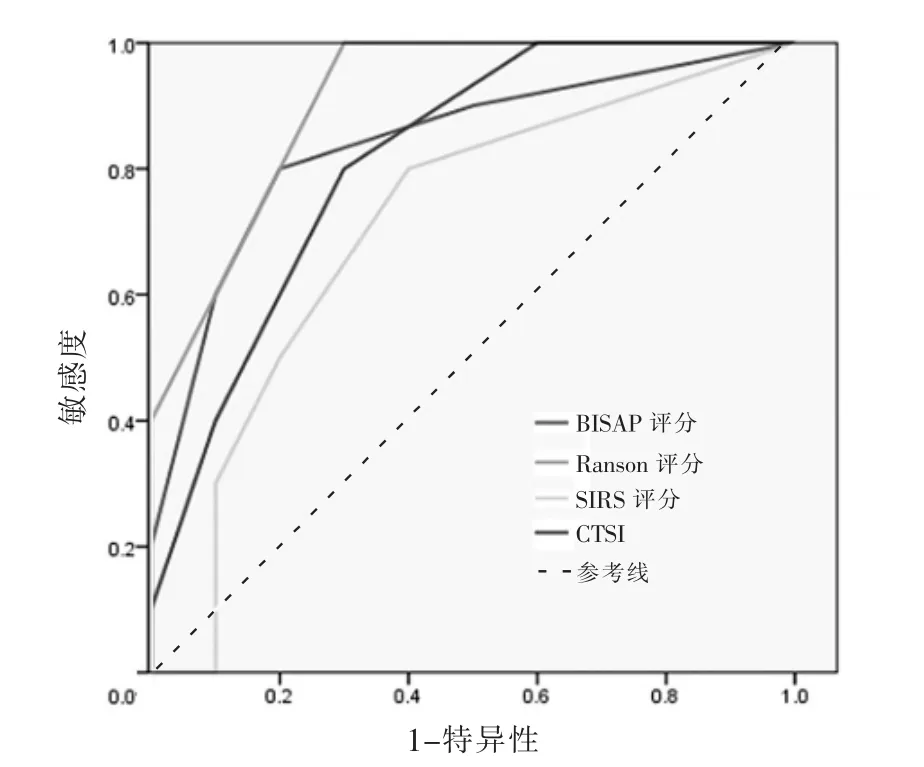
图1 四种评分系统预测AP患者SAP评估能力ROC曲线图
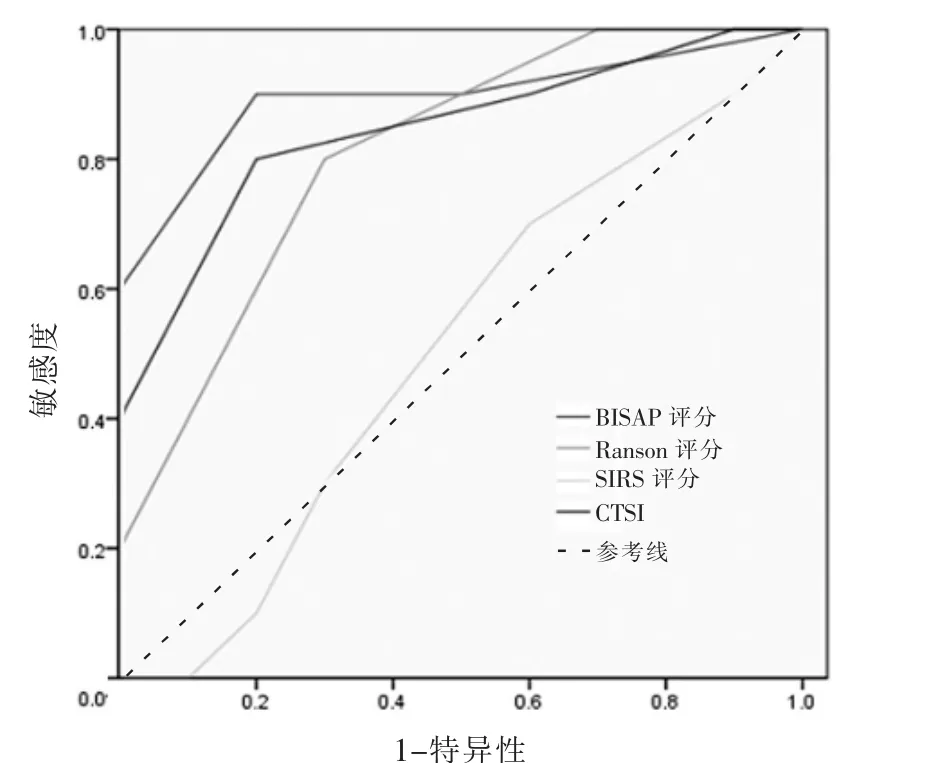
图2 四种评分系统预测AP患者局部并发症评估能力ROC曲线图

图3 4种评分系统预测AP患者器官衰竭评估能力ROC曲线图
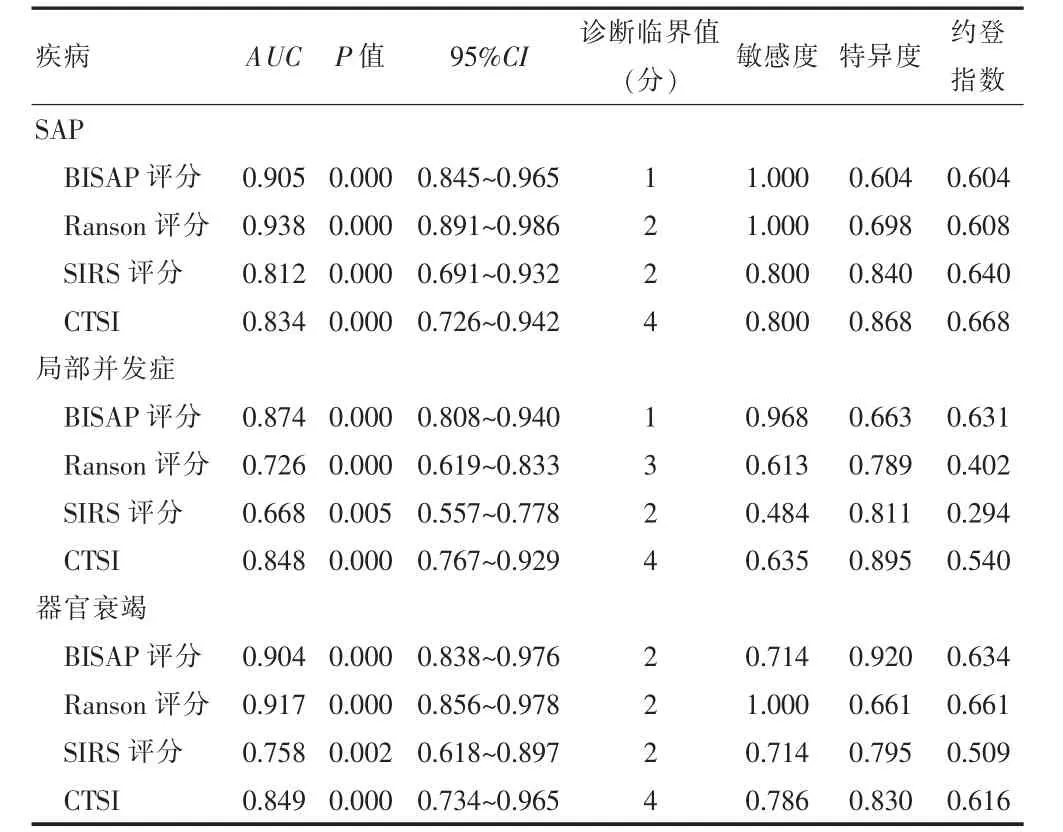
表2 4种评分系统预测AP患者SAP、局部并发症、器官衰竭的评估能力
CTSI评分系统是一种改良的CT评分标准,它是从1985年Balthazar CT分级演化而来,它在CT分级的基础上增加补充了胰腺坏死程度分级,是一种改良了的影像学评价系统,它也是目前临床上应用非常广泛的一种影像学评分系统。通过了大量的临床实践证实,CTSI评分对AP的诊断以及疾病分期具有指导性的意义[5]。AP的病程早期,胰腺组织及邻近器官的组织学改变尚处于细胞阶段,未进展至大体阶段,因此AP早期阶段的CT的表现可能与其临床症状和体征不相符,即AP患者的临床症状及体征可能提示其病情较为危重,但是CT表现却与之存在差异,CTSI评分分值也不高。因此,也有学者提出过早的腹部CT检查无法准确对AP病情严重程度进行评估,需要在AP病程中选择合适的时机和在病程中进行动态的复查[6-7]。有研究结果提出CTSI评分在AP起病后48~72 h后可以较好地评估AP患者的预后[8-9]。本研究结果显示,CTSI评分结果在MAP、MSAP和SPA中差异有高度统计学意义(P<0.01),结果中SAP具有最高的CTSI分值,说明CTSI评分对于AP病情的严重程度有非常好的判断价值。此外,通过AUC的比较,可以看出CTSI对于预测AP的局部并发症和器官衰竭均有较高的准确性。因此,在临床工作中,采用影像学检查与其他评分系统的结合可以更好地预测及评估AP的病情严重程度及后续可能出现的局部并发症、器官功能衰竭[10]。
2008年通过统计AP住院患者死亡的风险因素,结合数模知识推论出一个新的AP评分系统,即BISAP。国内大样本研究发现,BISAP评分预测AP死亡率的敏感度为61.54%,同期Ranson评分预测AP死亡率的敏感度为46.15%,CTSI评分预测AP死亡率的敏感度为46.15%,BISAP明显好于Ranson和CTSI。此外研究也证实,BISAP评分项目少,操作简单,结合CTSI有助于早期对AP作出诊断和分型,能在早期准确地判断转归,预测预后,较Ranson评分更具临床应用价值[11-12]。BISAP评分与Ranson评分比较,它所需的指标收集较为简单,而且它可以在入院24 h内对AP患者的病情进行评估,有利于早期针对病情做出临床决策。BISAP评分在高龄、合并SIRS、异常的而精神心理状态评分更高,但是它的缺点是不能区分持续性或短暂性的器官功能障碍[13-14]。本研究中,BISAP评分预测AP患者的病情严重程度、局部并发症、器官衰竭以及临床死亡结局均有显著意义,故BISAP评分可成为预测AP病情和临床结局的有效评分工具。
SIRS是近年来临床关注的热点,它是一种病理生理的变化过程,它的发生和发展机制是机体内促炎-抗炎的失衡,在此过程中伴有免疫防御功能的降低、级联放大的炎性反应。事实上,SIRS是机体损伤和修复过程由于免疫系统的过度激活所导致的一种过度应激反应。SIRS由于包含多项临床和实验客观指标,在临床工作中也可以作为一种针对危急重症的评分系统。SIRS评分系统里的指标可以反映基本的生命体征。轻度SIRS提示机体处于急性应急状态,应对患者中加强监测。如果SIRS评分进一步加重,说明病情处于一个持续恶化的进程,提示预后不良。临床中如果早期阻止SIRS向多器官功能障碍综合征继续发展,则可以部分逆转SAP患者的预后。通过大量的临床研究证实SIRS可以作为AP病情严重程度的早期“预警器”[15],目前常用的AP评分系统,如BISAP及JSS评分系统中都包含SIRS的相关内容。有研究表明,入院48 h内进行SIRS评分,如果分值大于2分预示着AP的死亡率可上升到25%[16]。一项前瞻性研究中也表明入院24 h患者的SIRS分值升高,预示着发生持续性器官衰竭、胰腺坏死的危险,需要ICU监护管理,死亡率越高,并指出在入院24 h内发生SIRS是胰腺坏死的预后指标之一[17-18]。本研究中不同病情严重程度的AP,其SIRS评分差异有高度统计学意义(P<0.01)。本研究的结果也显示SAP具有较高的SIRS评分,同样提示了SIRS可用于AP病情严重程度的早期预测。虽然SIRS在预测局部并发症、器官衰竭时不如Ranson评分能力显著,但其对于预测AP的局部并发症、器官衰竭依然有一定的准确性,同时由于其仅包括4项指标,在临床中都简单易得,因此在临床工作中值得推广。
本研究中选取的病例数偏少,纳入的临床资料存在一定偏倚。此外本研究中的部分患者已在基层医疗机构进行了部分院前急救,还有部分患者已在急诊留观室做了相应的诊治,因而患者的实际病情已发生了一定程度的改变。这时采用相关的评分系统对AP患者进行评估可能存在一定的偏倚,对结果也有一定的影响,因此对不同评分系统的预测能力可能产生相应的干扰和影响。后期笔者希望能够在目前研究的基础上开展多中心大样本的前瞻性研究对照研究,以对各个评分系统对AP的严重程度的评估价值做出更为准确的判断。
[1]FranksAS,LeePH,GeorgeCM.Pancreatitis:apotential complication of liraglutide?[J]Pharmacother,2012,46(11):1547-1553.
[2]BanksPA,Freeman ML.Practice guidelinesin acute pancreatitis[J].Am JGastroenterol,2006,101(10):2379-2400.
[3]Rau BM.Predicting severity of acute pancreatitis[J].Curr Gastroenterol Rep,2007,9(2):107-115.
[4]Banks PA,Bollen TL,Dervenis C,et al.Classification of acute pancreatitis—2012:revision of the Atlanta classification and definitions by international consensus[J].Gut,2013,62(5):102-111.
[5]郑盛,唐映梅,杨晋辉,等.腹部CT预测急性胰腺炎并发症的价值[J].中华消化病与影像杂志:电子版,2013,3 (3):124-129.
[6]Balik M,Plasil P,Waldauf P,et al.Ultrasound estimation of volume of pleural fluid in mechanically ventilated patients[J].Intensive Care Med,2006,32(12):318-321.[7]金洲祥,刘海斌,王向里,等.四种评分系统对急性胰腺炎预后的评估价值[J].中华肝胆外科杂志,2012,18(4):680-683.
[8]Sahani DV,Bonaffini PA,Catalano OA,et al.State-of-the-art PET/CT of the pancreas:current role and emerging indications[J].Radiographics,2012,32(4):1133-1158.
[9]Triantopoulou C,Kolliakou E,Karoumpalis I,etal.Metastatic disease to the pancreas:an imaging challenge[J].Insights Imaging,2012,3(2):165-172.
[10]Balthazar FJ.Complications of acute pancreatitis:clinical and CT evaluation[J].Radial Clin North Am,2002,40 (8):1211-1227.
[11]Tsuji Y,Takahashi N,Tsutomu C.Pancreatic perfusion ct in early stage of severe acute pancreatitis[J].Int J Inflam,2012,15(12):497386.
[12]郑盛,肖琼怡,殷芳,等.凝血功能异常在急性胰腺炎患者病情和预后评估中的意义[J].临床内科杂志,2011,28 (6):391-393.
[13]桑云华,谷欣,龙宏杰.腹内压变异率与重症胰腺炎病情严重程度和临床预后的关系研究[J].疑难病杂志,2014,13(9):913-915.
[14]郑盛,杨晋辉,尤丽英,等.血清胆碱酯酶浓度联合急性生理学与慢性健康状况评估Ⅲ对重症急性胰腺炎患者病情及预后的评估价值[J].中国医师进修杂志,2012,35(9):36-39.
[15]王峰,黄鹤光,陆逢春,等.胆胰管结扎法制作大鼠胰源性肺损伤模型[J].中国普外基础与临床杂志,2012,19 (1):25-30.
[16]Bollen TL,Singh VK,Maurer R,et al.A comparative evaluation of radiologic and clinical scoring systems in the early prediction of severity in acute pancreatitis[J].Am J Gastroenterol,2012,107(7):612-619.
[17]王春友,赵玉沛.重症急性胰腺炎诊治进展及国内外指南解读[J].中华外科杂志,2013,51(3):198-200.
[18]张太平,曹喆,赵玉沛.急性胰腺炎的诊断与处理:国内外主要指南的比较与解读[J].临床肝胆病杂志,2014,30(8):712-715.
Comparative evaluation of clinical scoring system s in prediction of severity in acute pancreatitis
YANG Juan1ZHENG Sheng1▲ZHANG Fan1LIU Zhanju2
1.Department of Digestive Diseases,the Third People's Hospital of Yunnan Province,Kunming650011,China;
2.Department of Digestive Diseases,the Tenth People's Hospital Shanghai City,Shanghai 200070,China
Objective To compare the value of four scoring systems,including BISAP,Ranson score,CTSI,SIRS score in the ability of early prediction of acute pancreatitis(AP)severity,local complications,organ failure,and the ability to assess the comparative mortality.Methods The clinical data of 1290 AP in the Tenth People's Hospital of Shanghai City from June 2013 to June 2015 were retrospectively analyzed.BISAP,Ranson,CTSI,SIRS score were given for all patients.The difference of distribution of each score in mild,moderately severe,sever APwere compared,the ability of BISAP,Ranson,CTSI,SIRS score in predicting severity of AP,local complications,organ failure,and mortality were analyzed by receiver operating characteristic curve(ROC).Results In 1290 AP cases,60 cases were mild acute pancreatitis(MAP),410 cases were moderately severe acute pancreatitis(MSAP),200 cases were severe acute pancreatitis (SAP),80 cases were with pseudocyst,90 cases were with pancreatic necrosis,300 cases were with pleural effusion,330 cases were with SIRS,140 cases with sustained organ failure,10 cases dead.BISAP,AUC of Ranson,SIRS,CTSI in in predicting SAPwere 0.905(P=0.000,95%CI:0.845-0.965),0.938(P=0.000,95%CI:0.891-0.986),0.812(P=0.000,95%CI:0.691-0.932),0.834(P=0.000,95%CI:0.726-0.942),the difference was not statistically significant(P>0.05). The predicting local complications AUC were 0.874(P=0.000,95%CI:0.808-0.940),0.726(P=0.000,95%CI:0.619-0.833),0.668(P=0.000,95%CI:0.557-0.778),0.848(P=0.000,95%CI:0.767-0.929),AUC of BISAP,Ranson were compared with SIRS,the differences were statistically significant(P<0.05).In predicting organ failure AUC were 0.904(P=0.000,95%CI:0.838-0.976),0.917(P=0.000,95%CI:0.856-0.978),0.758(P=0.002,95%CI:0.618-0.897),0.849(P=0.000,95%CI:0.734-0.965),AUC pairwise of Ranson and SIRS were compared,the difference was statistically significant(P<0.05).The predicting the mortality AUC were 0.680,0.880,0.824,0.827,four scoring system were compared,the difference was not statistically significant(P>0.05).ConclusionBISAP,Ranson,SIRS,CTSI all have good performance in predicting the severity and capability similar.BISAP,Ranson,CTSI have similar ability in predicting the local complications,they are better than SIRS score.SIRS is less powerful in predicting organ failure.There is no significance in these in predicting the mortality.
Acute pancreatitis;Scoring system;Prognosis
R576
A
1673-7210(2016)01(b)-0133-06
2015-07-06本文编辑:苏畅)
