一期前路病灶清除植骨内固定术治疗颈椎化脓性感染
2016-09-05尚晖皮海菊王达义
尚晖 皮海菊 王达义
·临床研究论著·
一期前路病灶清除植骨内固定术治疗颈椎化脓性感染
尚晖皮海菊王达义
目的探讨前路病灶清除并取自体骨植骨钛板固定术治疗颈椎化脓性感染的疗效。方法回顾性研究2008年1月至2013年1月收治的12例颈椎椎体化脓性感染患者,其中男8例,女4例;年龄为41~71岁,平均56.7岁。所有患者均有较为严重的颈肩部疼痛,4例伴神经功能损害;术前疼痛视觉模拟量表(visual analogue scale,VAS)评分为7~10分,平均(8.1±1.5)分;按照日本骨科协会(Japanese Or⁃thopaedic Association,JOA)颈椎评分标准评分为7~11分,平均(9.2±1.5)分。所有患者诊断明确,均行手术治疗,术后局部行闭式冲洗并结合敏感抗生素静脉治疗不少于6周。结果患者获得12~24个月的随访,平均18.5个月,所有患者术后症状明显改善,末次随访复查植骨融合,无内固定物失败。所有患者感染病灶无复发,神经功能均完全恢复正常。无严重并发症出现,仅有1例出现伤口皮下积液故延迟1周愈合。结论一期前路病灶清除植骨融合内固定治疗颈椎化脓性感染,结合后期规范的敏感抗生素治疗,能够取得良好的效果。
感染;颈椎;内固定器;脊柱融合术
脊柱化脓性感染发病率较低,其中颈椎化脓性感染只占脊柱感染的3%~11%[1,2],且由于抗生素的滥用、MRI等影像学检查的普及,临床上确诊的颈椎感染逐渐增多。颈椎感染一旦发生,病情难以控制,进而上下侵入相邻椎体,向后导致后纵韧带炎性水肿,或者产生脓性分泌物穿破后纵韧带形成椎管内脓肿造成脊髓的压迫,这种患者早期表现为较为严重的颈肩部神经根刺激性疼痛症状,伴或不伴有发热反应。如果病情快速进展并出现脊髓神经压迫导致瘫痪症状,不及时治疗会引起严重后果,会导致患者终身瘫痪甚至死亡。
对于这类颈椎化脓性骨髓炎患者进行早期诊断和适宜的治疗方案尤其重要,但是手术治疗的方式多样,尤其是病灶区内一期放置内植物呈保守态度,目前多数观点是采取二期手术。对于颈椎化脓性感染的治疗方案,在静脉使用抗生素的前提下进行手术治疗是毫无争议的,临床上主张获得病原学的依据并不少于6周的抗生素治疗。但是,伤口本身是感染灶,对于感染灶的处理一直是临床上棘手的问题,外科医生常会担心感染灶控制不良甚至感染复发的并发症,尤其是需要牵涉到植骨重建和内固定的问题。
我科采用在围手术期敏感抗生素治疗的基础上,对患者均行前路病灶清除取髂骨植骨内固定,即在病灶区直接一期行病灶清除植骨融合内固定,减轻了患者二次手术的痛苦,且术后持续伤口生理盐水闭式冲洗引流。本研究在总结颈椎化脓性感染的诊断和高危因素的基础上,对其手术治疗情况进行了探讨。
资料与方法
一、一般资料
诊断标准:诊断颈椎化脓性感染主要依靠影像学检查和术后提取的组织标本的培养[3]。
术前影像学检查判断标准[4]:①颈椎X线平片发现终板侵蚀破坏(一般在发病2~4周后出现);②增强CT扫描可以发现软组织炎症信号以及椎间脓肿,也能发现硬脊膜受压表现;③颈椎MRI检查是诊断的金标准,尤其是T2扫描可以发现感染椎间隙塌陷、间盘高信号、硬膜外脓肿信号;④核素骨扫描检查发现病椎局部信号增强。
回顾性研究我院2008年1月至2013年1月收治的颈椎椎体化脓性感染患者12例,其中男8例,女性4例;年龄为41~71岁,平均56.7岁。其中3例发病前因颈椎病在私人门诊行局部针灸治疗,1例有介入手术史,2例有上呼吸道感染病史,5例合并糖尿病,1例具体原因不明确。其中10例伴发热,4例伴神经功能损害。所有患者均有较为严重的颈肩部疼痛,术前疼痛视觉模拟量表(visual analogue scale,VAS)评分为7~10分,平均(8.1±1.5)分。日本骨科协会(Japanese Orthopaedic Association,JOA)颈椎评分标准评分为7~11分,平均(9.2±1.5)分。血白细胞计数有6例升高,最高为2.1×1010/L,所有患者红细胞沉降率(erythrocyte sedimentation rate,ESR)和C反应蛋白(C⁃reactive protein,CRP)均不同程度的升高。术前均行X线、CT、MRI检查,所有患者椎体(椎间)均有不同程度的骨质破坏,椎管内或者椎管外均有不同程度的脓肿信号。
本组病例均根据术前影像学检查诊断颈椎化脓性感染,术中取活检为术后进一步确诊准备。
治疗前提:①病灶清除必须彻底;②闭合切口前反复使用双氧水、稀碘伏、生理盐水冲洗;③术后持续伤口闭式冲洗;④敏感静脉抗生素治疗。持续伤口闭式冲洗一般维持10~14 d,可以在手术后继续清除伤口里面残余的炎性物质,避免在内置物上出现假膜影响抗生素的使用效果,保持病灶区清洁状态。
二、抗生素的使用
根据经验,抗生素一般选择头孢三代广谱抗生素进行经验性治疗,如果标本培养有阳性结果,则根据药物敏感试验更换抗生素,最好选择不同种类的两种敏感抗生素治疗。抗生素使用一般至少6周,如果使用6周后患者仍然有发热症状,则需要继续使用抗生素,甚至提高抗生素级别。而且术后伤口冲洗液培养药敏也能进一步再次确认敏感抗生素或者抗生素使用效果。术后伤口持续闭式冲洗(生理盐水3 000 ml+庆大霉素24万U持续滴注24 h),一般应该根据冲洗管连续3次提取标本培养为阴性才能拔除冲洗和引流管,但是由于细菌培养周期长,而且颈部伤口组织疏松,冲洗2周就出现堵管或者管壁周围渗水难以继续冲洗,故根据伤口情况,连续冲洗7~10 d。术后连续监测CRP和ESR的变化,了解炎症控制情况。
三、手术方法
患者一旦确诊即行颈围制动限制颈部活动,应用静脉广谱抗生素治疗1周,同时进行术前准备,评估手术耐受性。如果患者出现神经功能损害的表现,则行急诊手术治疗。
手术在气管插管全身麻醉下进行,患者取仰卧位,颈肩部垫高,取颈前右侧胸锁乳突肌内侧斜行切口或者颈前外侧横切口,切开皮肤、皮下组织、颈阔肌。在颈血管鞘和内脏鞘间的疏松间隙钝性剥离,显露颈椎前间隙。术中可见颈椎前筋膜和前纵韧带存在不同程度的水肿,少数病例会发现局部脓液。用电刀清理颈前水肿的组织,显露病变椎体和椎间盘,在正常椎体间安装椎间撑开器稳定局部,切除病变椎间盘和椎体组织至后纵韧带,所有病例均发现后纵韧带呈不同程度的水肿,有些病例脓液甚至会穿破后纵韧带到达硬脊膜前方,故术中也需要进一步清除局部炎症的后纵韧带。处理需要植骨处的终板组织以便于植骨,取合适长度的自体髂骨植骨。取出椎间撑开器,安装合适长度的钛板。反复彻底应用1%双氧水、稀碘伏(碘伏∶0.9%氯化钠生理盐水=1∶4)、0.9%氯化钠生理盐水冲洗伤口,切口内放置1根输液管为进管,1根甲状腺橡皮引流管为出管,均从切口旁穿出。逐层缝合颈阔肌和皮肤。
术中提取病灶病理检查,并提取分泌物做细菌培养和敏感抗生素试验,术后继续使用敏感抗生素治疗,直至患者体温恢复正常,症状消失,CRP和ESR基本恢复正常。
四、评价指标
术后观察患者颈肩缓解和体温情况,术后有无感染复发,植骨融合情况和并发症情况。术后1周、2周、1个月、3个月对患者采用VAS和JOA进行评分。术后监测相关实验室检查指标(CRP、ESR)。
五、统计学方法
采用SPSS 17.0(SPSS公司,美国)统计软件进行分析,计量资料以表示,术前术后评价指标数据比较采用配对t检验,检验水准α取双侧0.05。
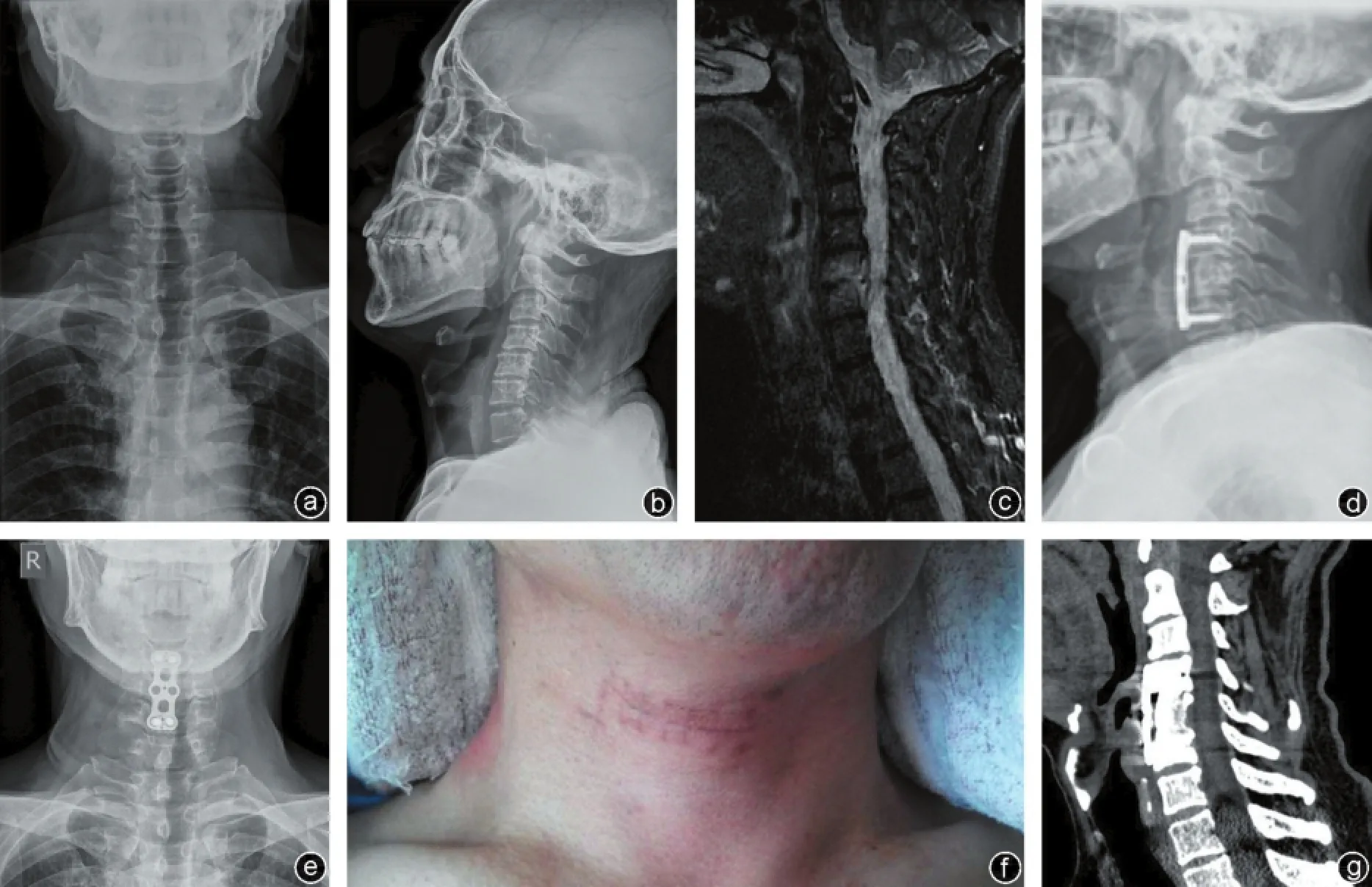
图1 患者,男性,50岁,有糖尿病史,发热伴颈肩部疼痛1周,四肢麻木无力2 d,诊断为颈椎化脓性感染 a、b:术前颈椎X线正侧位片;c:术前颈椎MRI矢状位,发现C5⁃6水平有硬膜外脓肿;d、e:术后3个月颈椎X线正侧位片,见内植物良好,颈椎序列基本正常;f:术后3个月患者切口表面愈合良好;g:术后15个月复查颈椎CT矢状位,植骨已经愈合
结果
本组所有患者均得到随访,随访时间为12~24个月,平均18.5个月(图1)。
一、临床症状
所有患者于术后1周内颈肩痛明显缓解,体温逐渐恢复正常。术后1周、2周、1个月、3个月的VAS评分均呈顺应性下降,术前为7~10分,平均(8.1±1.5)分,术后3个月为1~3分,平均(2.0±0.4)分(P<0.05);有神经症状者为4例,术前JOA评分术前为7~11分,平均(9.2±1.4)分,术后3个月为16~17分,平均(15.3±1.1)分(P<0.05)(表1)。21 d内同时监测相关实验室检查指标,ESR术前平均53 mm/h,术后短期内指标逐渐升高,术后第3天最高达70 mm/h,随后逐渐下降,在术后21 d左右基本恢复正常,平均18 mm/h;CRP术前平均78 mg/L,术后短期内指标逐渐升高,最高达127 mg/L,随后逐渐下降,在术后21 d左右平均7 mg/L,基本正常。
所有患者末次随访时无感染症状复发病例,未发现严重并发症。所有患者末次随访复查植骨均完全愈合,无内固定物松动和颈椎后凸畸形发生。
二、病原学检查
术中所有病例均取病变组织行病理学检查证实为非特异性感染,病变组织(分泌物)行细菌培养和药物敏感试验。有8例患者培养出细菌,其中6例为金黄色葡萄球菌,2例为链球菌;有1例患者手术标本培养检出2种致病菌,真菌和大肠杆菌(我们认为检出真菌是因为标本被污染);其余3例未培养出阳性结果。
表1 手术前后VAS及JOA评分比较(,分)
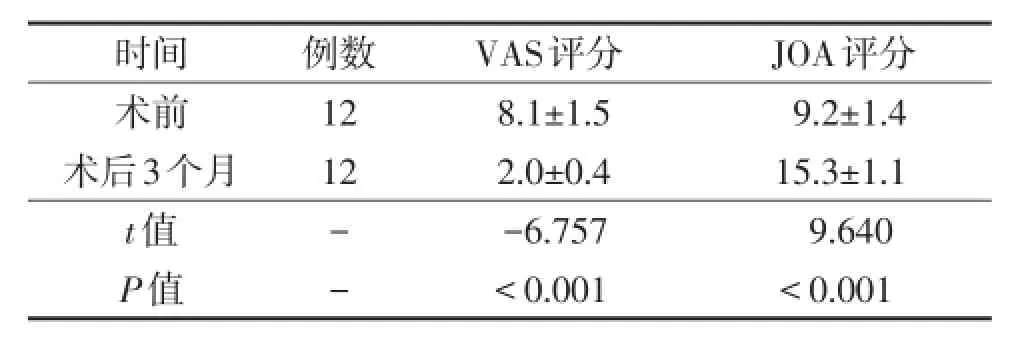
表1 手术前后VAS及JOA评分比较(,分)
时间术前术后3个月t值P值例数12 12 --VAS评分8.1±1.5 2.0±0.4 -6.757 <0.001 JOA评分9.2±1.4 15.3±1.1 9.640 <0.001
讨论
一、颈椎化脓性感染的诊断
由于颈椎化脓性感染发病率不高,临床上容易发生误诊。该类患者发病早期多数先在理疗科(康复科)就诊,往往被误诊为常见的颈椎病,患者接受牵引、针灸等物理治疗。早期的颈椎化脓性感染患者的X线和CT检查往往很难发现感染病灶,当患者治疗效果欠佳而且病情进展迅速时,才会去选择MRI检查。MRI对感染的早期病灶即有明显的鉴别能力,因为MRI对于炎性的水肿和炎性的反应在T2相(或者抑脂相)扫描会产生明显的高信号,故对于以颈肩痛为主要表现的患者,一旦进行保守治疗难以改善甚至加重,或者合并发热的患者,一定要及时完善MRI检查,甚至是增强MRI检查,进而了解是否存在颈椎感染。由于颈椎化脓性感染病情进展很快,在选择保守治疗的同时还需要注意及时复查MRI(一般1周以后),了解炎症控制情况,如果发现炎症控制欠佳,有硬膜外脓肿形成,需要及时手术治疗。
白细胞计数、CRP、ESR等实验室检查对于颈椎化脓性感染的诊断也是必要的,尤其是CRP和ESR的检查,往往能够了解感染的程度。一般在术后1周内CRP和ESR的水平均有短暂上升的过程,随后会逐渐下降,多数患者在术后3周左右会下降到接近正常水平,如果术后出现双峰表现,说明患者的感染控制有反复。我们认为,当CRP和ESR的水平恢复正常后,仍需要继续使用抗生素2周,否则容易复发。术前如果能够在病灶区穿刺活检则是诊断化脓性颈椎感染的金标准[5],但是临床上由于很多患者入院时已经进行抗生素治疗,或者由于取出的标本较少,阳性率不高,我科未行术前穿刺活检并细菌培养。虽然本组病例也只有一半的患者存在白细胞计数增加,但是结合患者典型的CRP和ESR升高的表现,以及患者疼痛的急性和严重程度(与一些慢性颈椎感染性疾病,如结核等不符),加上MRI等影像学检查的典型表现,我们诊断为颈椎化脓性感染。
活动颈椎化脓性感染的致病菌并行敏感试验,根据结果选择敏感的抗生素治疗不少于6周是治疗颈椎化脓性感染的金标准。对于颈椎化脓性感染的致病菌,最常见的是金黄色葡萄球菌[6],其次是表皮葡萄球菌和链球菌,还有些革兰阴性菌如大肠杆菌和类白喉菌较为少见。但是仍然有20%~50%的病例培养结果是阴性[7,8],原因可能是:①穿刺或者手术取得标本前已经使用了静脉抗生素治疗;②可能是特殊的感染,如结核;③取材的部位不准确[1,9]。本组病例主要的致病菌也是金黄色葡萄球杆菌,而且有金黄色葡萄球杆菌的患者均与患者的发热症状有关联性;有4例患者未检出致病菌,占36.4%。有1例患者手术标本培养检出2种致病菌,真菌和大肠杆菌,后来在冲洗液中再次送培养只检出大肠杆菌,所以考虑到检出真菌为标本污染,未用抗真菌药物。
二、颈椎化脓性感染高危因素
颈椎化脓性感染的发生的高危因素有糖尿病、其他部位感染、药物滥用、免疫缺陷等[10]。而发生死亡的相关因素包括:高龄、血液透析的应用、肝硬化、恶性肿瘤、感染性心内膜炎、非专科医院的治疗[10]。目前有学者在患者出现非保守治疗效果欠佳、可能出现局部不稳、出现神经压迫症状的情况下,建议积极手术治疗[11,12]。我们认为,一旦怀疑颈椎化脓性感染,需要采取尽快的方式取得标本进行细菌的敏感试验,如果未取得结果或者得到敏感的结果,可以经验性的使用广谱抗生素治疗,在保守治疗效果欠佳或者有神经损伤表现时积极手术治疗,预后均良好,神经功能基本能够完全恢复。
三、颈椎化脓性感染的手术治疗
关于颈椎化脓性骨髓炎手术方式的选择,目前的观点多数是采取二期手术。Nakase等[12]等先行一期前路病灶清除,二期再继续前路植骨融合内固定(或者单纯植骨),并取得了良好的效果;Fukuta等[13]先从后路进行内固定再行前路行病灶清除植骨术;Fayazi等[14]和Yamada等[15]采取的方式是先从前路病灶清除,再采取延期的后路内固定术。而Krödel等[16]认为,前后路联合手术会增加患者的死亡率。对于颈椎化脓性骨髓炎,主要的手术目的是彻底清除脓肿和坏死组织,重建局部的稳定性,预防后凸畸形。而内固定的应用能够有效地预防后凸畸形,便于植物融合。
目前,在化脓性骨髓炎病灶区放置内固定仍然具有很大争议。对于颈椎化脓性感染的治疗方案,在静脉使用抗生素的前提下进行手术治疗是毫无争议的。感染灶控制不良甚至感染复发的并发症,尤其是需要牵涉到植骨重建和内固定都是棘手的问题。我们采取的方式是在病灶区直接一期行病灶清除植骨融合内固定,避免了患者二次手术的痛苦,而且效果良好,无复发病例。因为颈椎椎体本身血供丰富,而椎间盘组织血供差,尤其是纤维环致密,容易形成局部炎症不易控制,手术可以直接开放感染灶,有利于静脉抗生素直达病灶,而且在病灶区做了局部彻底清理,炎症因素基本去除,为局部伤口愈合和植骨创造条件,术后局部伤口冲洗更能进一步清除炎症介质和残余细菌,为存放内固定成为可能。但是本组病例诊断和治疗均及时,如果是严重感染或者患者病程长,是否能在伤口一期植入内置物还需要进一步探讨。
[1]Kim CJ,Song KH,Park WB,et al.Microbiologically and clinical⁃ly diagnosed vertebral osteomyelitis:impact of prior antibiotic ex⁃posure[J].Antimicrob Agents Chemother,2012,56(4):2122⁃2124.
[2]Zimmerli W.Clinical practice.Vertebral osteomyelitis[J].N Engl J Med,2010,362(11):1022⁃1029.
[3]Schimmer RC,Jeanneret C,Nunley PD,et al.Osteomyelitis of the cervical spine:a potentially dramatic disease[J].J Spinal Disord Tech,2002,15(2):110⁃117.
[4]Acosta FL Jr,Chin CT,Quiñones⁃Hinojosa A,et al.Diagnosis and management of adult pyogenic osteomyelitis of the cervical spine[J].Neurosurg Focus,2004,17(6):E2.
[5]de Lucas EM,González Mandly A,Gutiérrez A,et al.CT⁃guided fine⁃needle aspiration in vertebral osteomyelitis:true usefulness of a common practice[J].Clin Rheumatol,2009,28(3):315⁃320.
[6]Gouliouris T,Aliyu SH,Brown NM.Spondylodiscitis:update on di⁃agnosis and management[J].J Antimicrob Chemother,2010,65 Supp 3:iii11⁃iii24.
[7]Carragee EJ.Pyogenic vertebral osteomyelitis[J].J Bone Joint Surg Am,1997,79(6):874⁃880.
[8]Kim CJ,Song KH,Jeon JH,et al.A comparative study of pyogenic and tuberculous spondylodiscitis[J].Spine(Phila Pa 1976),2010,35:E1096⁃E1100.
[9]Kim J,Kim YS,Peck KR,et al.Outcome of culture⁃negative pyo⁃genic vertebral osteomyelitis:comparison with microbiologically con fi rmed pyogenic vertebral osteomyelitis[J].Semin Arthritis Rheum,2014,44(2):246⁃252.
[10]Akiyama T,Chikuda H,YasunagaH,et al.Incidence and risk fac⁃tors for mortality of vertebral osteomyelitis:a retrospective analysis using the Japanese diagnosis procedure combination database[J]. BMJ Open,2013,23(3).
[11]Marschall J,Bhavan KP,Olsen MA,et al.The impact of prebiopsy antibiotics on pathogen recovery in hematogenous vertebral osteo⁃myelitis[J].Clin Infect Dis,2011,52(7):867⁃872.
[12]Nakase H,Matsuda R,Tamaki R,et al.Two⁃stage management for vertebral osteomyelitis and epidural abscess:technical note[J]. Neurosurgery,2006,58(6):E1219.
[13]Fukuta S,Miyamoto K,Masuda T,et al.Two⁃stage(posterior and anterior)surgical treatment using posterior spinal instrumentation for pyogenic and tuberculotic spondylitis[J].Spine(Phila Pa 1976),2003,28(15):E302⁃E308.
[14]Fayazi AH,Ludwig SC,Dabbah M,et al.Preliminary results of staged anterior debridement and reconstruction using titanium mesh cages in the treatment of thoracolumbar vertebral osteomyeli⁃tis[J].Spine J,2004,4(4):388⁃395.
[15]Yamada T,Mizuno J,Matsushita Y,et al.Two⁃staged operation for thoracolumbar osteomyelitis following methicillin⁃resistant staphy⁃lococcus aureus infection of a craniectomy wound——case re⁃port[J].Neurol Med Chir(Tokyo),2001,41(6):325⁃329.
[16]Krödel A,Krüger A,Lohscheidt K,et al.Anterior debridement,fu⁃sion,and extrafocal stabilization in the treatment of osteomyelitis of the spine[J].J Spinal Disord,1999,12(1):17⁃26.
Anterior debridement,graft and instrument for the treatment of cervical pyogenic osteomyelitis.
SHANG Hui,PI Haiju,WANG Dayi.Department of Spine Surgery,Taihe Hospital,Hebei University of Medicine,Shiyan 442000,China
WANG Dayi,E⁃mail:8221061@qq.com
ObjectiveTo discuss the efficacy of one⁃stage debridement,autologous graft and instru⁃ment via the anterior approach for the treatment of cervical pyogenic osteomyelitis.MethodsA retrospective analysis was carried out on 12 cases of cervical pyogenic osteomyelitis admitted to our hospital from January 2008 to January 2013,including 8 males and 4 females,aged 41⁃71 years old(mean 56.7 years old).All cases suffered from severe neck and shoulder pain.The preoperative scores of Visual Analogue Scale(VAS)for pain were 7⁃10(everage,8.1±1.5)points.Four cases had nerve function deficit,and the Japanese Orthopaedic Asso⁃ciation(JOA)scores for cervical vertebrae were 7⁃11(everage,9.2±1.5)point.All cases were explicitly diag⁃nosed and
wide⁃spectrum anti⁃infective therapy for 1 week before the operation.Emergency operation was employed for patients with nerve function deficit.All patients with surgery underwent closed wash for 7⁃10 days and anti⁃infective therapy for 6 weeks at least after surgery.ResultsNeck and shoulder pain was obvious⁃ly alleviated 1 week after the operation,and normal body temperature was restored.The laboratory indicators were also gradually restored to normal.The follow⁃up lasted for 12⁃24 months with an average of 18.5 months. The graft was successfully fused in the last follow⁃up in all cases,and no failure of internal fixation occurred. There was no recurrence and the nerve function was completely restored in all cases.No severe complications were found in this group.ConclusionOne⁃stage debridement,autologous graft and instrument via the anterior approach can achieve good curative results in cervical pyogenic osteomyelitis when supplementing with patho⁃gen⁃specific antibiotic therapy.
Infection;Cervical vertebrae;Internal fixators;Spinal fusion
>
10.3969/j.issn.1674⁃8573.2016.02.003
卫生部医药卫生科技发展研究中心临床科研专项课题(W2014ZT292)
442000湖北十堰,湖北省十堰市太和医院(湖北医药学院附属医院)脊柱外科
王达义,E⁃mail:8221061@qq.com
(2015⁃01⁃28)