Ps治疗早产儿呼吸窘迫综合征的疗效和护理对策
2016-09-02张双玲广东省汕尾市第二人民医院儿科汕尾516600
张双玲(广东省汕尾市第二人民医院儿科 汕尾516600)
●康复与护理●
Ps治疗早产儿呼吸窘迫综合征的疗效和护理对策
张双玲
(广东省汕尾市第二人民医院儿科汕尾516600)
目的:探讨肺表面活性物质(Ps)治疗早产儿呼吸窘迫综合征的疗效和护理对策。方法:将2014年2月~2015年2月60例早产儿呼吸窘迫综合征随机分为对照组和观察组,每组30例。对照组行机械通气联合肺表面活性物质治疗,观察组在对照组的基础上采取针对性的护理干预。对比两组动脉血气指标改善情况和并发症。结果:观察组动脉血气指标PaO2、PaCO2改善情况均优于对照组(P<0.05)。两组pH值比较差异无统计学意义(P>0.05)。观察组并发症发生率明显低于对照组(P<0.05)。结论:Ps治疗早产儿呼吸窘迫综合征的基础上给予针对性的护理干预,可有效改善患儿血氧供给状态,减少并发症,纠正呼吸窘迫症状,值得临床推广使用。
呼吸窘迫综合征;肺表面活性物质;早产儿;护理
在新生儿重症监护室(NICU)各类危重急症中,呼吸窘迫综合征是其中较为常见的一种,其临床特点表现为进行性加重的呼吸窘迫征象,具有极高的死亡率。近年来临床多采取机械通气以及表面活性物质替代治疗,其中机械通气支持虽然能够挽救患儿生命,但有较大几率造成肺损伤[1]。本文在机械通气治疗基础上观察并分析肺表面活性物质(Ps)治疗早产儿呼吸窘迫综合征的疗效和护理对策,旨在为临床提供一定帮助。现报告如下:
1 资料与方法
1.1一般资料选取2014年2月~2015年2月呼吸窘迫综合征早产儿60例纳入本研究,入组患儿病情均与新生儿学相关诊断标准[2]相符,出生后数小时内入组病例均出现青紫、吸气性三凹征、进行性呼吸困难以及呼气性呻吟等临床症状与体征。按照抽签法将其分为对照组与观察组各30例。对照组男17例,女13例;胎龄29~32周,平均(29.8±1.6)周;体重1.05~1.56 kg,平均(1.308±0.131)kg;入院时间30 min~5.6 h,平均(2.1±0.5)h。观察组男16例,女14例;胎龄28~33周,平均(29.7±1.4)周;体重1.03~1.53 kg,平均(1.303±0.128)kg;入院时间31 min~5.4 h,平均(2.2±0.6)h。两组患儿的性别、胎龄、体重、入院时间等基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2方法明确诊断后对照组患儿接受机械通气治疗,并同时给予肺表面活性物质(Ps)行气管滴入治疗,同时采用复苏囊加压的方式吸氧15 min左右,确保肺泡内Ps能够均匀分布。观察组在对照组的基础上同时开展针对性的用药与气道护理管理,结合血气分析数据及时对呼吸机参数做出相应调整,维持PaO2水平在6.67~10.7 kPa,保持血氧饱和度不低于0.90。治疗期间密切监测患儿动脉血气变化,直至平稳,同时观察患儿皮肤有无发绀、呼吸状态以及PaO2、PaCO2。用药后应将患儿置于暖箱保暖,温度控制在32~34℃,以保证患儿肛温为36~37℃,以防体温波动过大造成心血管功能的紊乱,对治疗效果造成影响。因为Ps滴入后患儿需要一定的时间吸收,因此,应在给药6 h内让其保持仰卧位:抬高头部30°,并将颈下垫高2~3 cm,以伸直气道,进而保证呼吸通气。6 h后可改变体位,以便于肺扩张与肺循环,并减少压疮。吸痰过程中应保持动作柔和,吸痰管的外径应为气管内导管的一半,吸引负压小于13.3 kPa,先吸口鼻腔,待换管以后再吸气管插管内的分泌物,吸痰时间不得少于15 s。与此同时,由于呼吸窘迫综合征患儿的机体免疫力差,因此,在治疗过程中应严格实施无菌操作并加强抗感染,同时给予基础治疗,比如纠正电解质紊乱等,以提高患儿生存率。
1.3观察指标对比两组动脉血气指标PaO2、PaCO2及pH值改善情况,并记录两组患儿并发症发生情况。
1.4统计学方法采用SPSS16.0软件进行统计学分析,计量资料以均数±标准差表示,进行t检验;计数资料以率(%)表示,用χ2检验,以P<0.05为差异具有统计学意义。
2 结果
2.1两组动脉血气指标PaO2、PaCO2及pH值改善情况对比观察组动脉血气指标PaO2、PaCO2改善情况均优于对照组(P<0.05)。两组pH值比较差异无统计学意义(P>0.05)。见表1。
表1 两组动脉血气指标PaO2、PaCO2及pH值改善情况对比
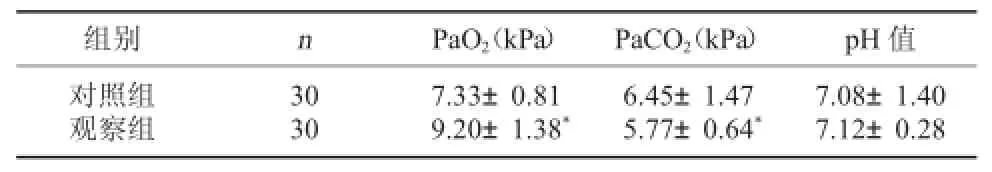
表1 两组动脉血气指标PaO2、PaCO2及pH值改善情况对比
注:与对照组相比,*P<0.05。
组别 n PaO2(kPa) PaCO2(kPa) pH值对照组观察组30 30 7.33±0.81 9.20±1.38*6.45±1.47 5.77±0.64*7.08±1.40 7.12±0.28
2.2两组并发症发生率对比观察组并发症发生率明显低于对照组(P<0.05)。见表2。
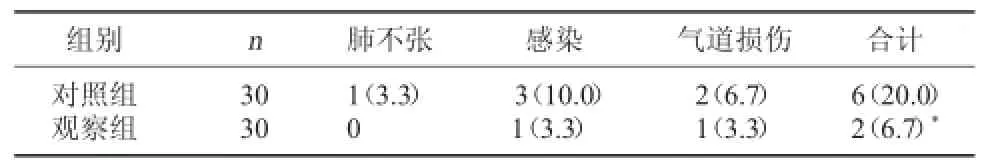
表2 两组并发症发生率对比[例(%)]
3 讨论
早产儿呼吸窘迫综合征通常又称为肺透明膜病,是指早产儿出生不久表现出呼吸衰竭以及进行性呼吸困难等症状。导致此类症状的根本因素在于肺泡表面活性物质缺乏,肺泡受此影响而表现为进行性萎陷,生后4~12 h患儿可见发绀、呻吟、吸气三凹征、进行性呼吸困难等表现,情况严重者可导致呼吸衰竭[3]。临床研究发现,呼吸窘迫综合征发病率与患儿胎龄存在密切关联,胎龄越小则发病率越高,而且体重越轻则病死率越高,因此早产儿呼吸窘迫综合征发病率以及病死率均较高[4]。
本研究在机械通气治疗基础上应用Ps治疗呼吸窘迫综合征早产儿,并开展用药护理与气道护理管理,结果发现,观察组动脉血气指标PaO2、PaCO2改善情况均优于对照组(P<0.05),提示在采用Ps治疗基础上开展有效的护理管理可巩固治疗效果,改善患儿临床症状。
用药过程中护理人员应确保药物分布均匀,经由气管插管将药物注入肺部后可产生一过性双肺啰音增强的表现[5],此种情况下通常不建议抽吸气管(伴有严重呼吸道梗阻者除外),强调按需吸痰,防止吸痰频次过高而导致气道分泌物增加、肺内Ps有效成分减少以及气道黏膜损伤等问题,同时也可避免肺部感染几率增加。而机械通气治疗往往会造成气道黏膜损伤,导致患儿病情加重[6],本研究充分考虑了这一问题,在机械通气治疗的同时开展气道护理管理,加温湿化管道以免气道被痰液痰栓堵塞;密切观察患儿情况,及时察觉分泌物无法顺利排出、堵管等不良情况,并做好气道阻塞、肺部感染以及肺不张等并发症的预防护理工作;吸痰时应合理选择吸痰管,护理人员将患儿头部妥善固定,防止摇摆而扰动吸痰管而导致管道脱出或损及气道黏膜的问题[7]。应确保患儿充分吸氧,及时予以翻身拍背并保持轻柔动作,确保淤积痰液松动而加速排出,尽量降低吸痰次数[8]。本研究结果观察组并发症发生率明显低于对照组(P<0.05),与陈丽萍等[9]报道一致,提示合理的用药指导与气道护理管理有利于巩固早产儿呼吸窘迫综合征临床疗效,具有积极的临床意义。
综上所述,肺表面活性物质治疗早产儿呼吸窘迫综合征的基础上给予针对性的护理干预,可有效改善患儿血氧供给状态,减少并发症,纠正呼吸窘迫症状,值得临床推广使用。
[1]徐美芳,胡文辉.肺表面活性物质联合NCPAP治疗早产儿呼吸窘迫综合征的疗效及护理[J].中国药物与临床,2012,12(9):1242-1243
[2]钱敏,刘艳林,张玲.肺表面活性物质联合双水平正压通气治疗新生儿呼吸窘迫综合征的护理 [J].护士进修杂志,2012,27(21): 1968-1969
[3]杨松萍.肺表面活性物质联合鼻塞式气道正压通气治疗新生儿呼吸窘迫综合征的护理[J].护士进修杂志,2011,26(2):147-148
[4]夏伟芬,缪小红,胡丽娅,等.西地那非联合肺表面活性物质治疗足月儿呼吸窘迫综合征合并持续肺动脉高压的护理[J].护理与康复,2014,13(12):1148-1149
[5]任香娣,宋玉芝,彭艳,等.早期应用肺表面活性物质防治早产儿呼吸窘迫综合征34例效果观察[J].齐鲁护理杂志,2012,18(1):6-8
[6]杨丽琴.肺表面活性物质替代疗法在早产儿呼吸窘迫综合征中58例的应用与护理[J].中国误诊学杂志,2011,11(20):4981-4982
[7]王林丽,胡文辉.肺表面活性物质联合持续气道正压通气治疗早产儿呼吸窘迫综合征疗效及护理 [J].中国现代医生,2013,51(14): 110-111
[8]章小芳.肺表面活性物质联合经鼻持续气道正压通气治疗新生儿呼吸窘迫综合征的护理[J].护理与康复,2014,13(8):753-754
[9]陈丽萍,李松,李于凡,等.早产儿预防性应用肺表面活性物质的护理体会[J].广东医学,2010,31(17):2221-2222
Clinical Efficacy and Nursing Strategies of Ps in the Treatment of Premature Infants with Respiratory Distress Syndrome
ZHANG Shuang-ling
(Department of Pediatrics,the Second people's hospital of Shanwei,Shanwei516600)
Objective:To evaluate the clinical efficacy and nursing strategies of pulmonary surfactant(Ps)in the treatment of premature infants with respiratory distress syndrome.Methods:60 Cases of respiratory distress syndrome in premature infants from February 2014 to February 2015,were randomly divided into two groups,30 cases of each group.The control group received the treatment of the mechanical ventilation and Ps;the observation group received the additional targeted nursing intervention.Both of the arterial blood gas improvement and the complication were observed between the two groups.Results:PaO2,PaCO2of the observation group improved better than the control group,there was statistical significance(P<0.05).The rate of complication in the observation group was 6.7%,significantly less than the control group 20.0%(P<0.05).Conclusion:In premature infants with respiratory distress syndrome,the treatment of Ps and the additional targeted nursing interventions can effectively improve the oxygen supply condition,reduce complications,and correct respiratory distress.It is worthy of clinical use.
Respiratory distress syndrome;Pulmonary surfactant;Preterm infants;nursing
R722.12
B
10.13638/j.issn.1671-4040.2016.01.042
2015-11-18)
